文章刊载于《临床实验室》杂志2023年6月刊“恶性肿瘤实验室检测”专题-「述评」版块 页码p13-p18
众所周知,由于人口老龄化加剧以及癌症主要危险因素的流行和分布变化,全球癌症的发病率和死亡率正在迅速增加。根据世界卫生组织(WHO)的评估,癌症已成为绝大多数国家/地区70岁之前的前两位死因。在肿瘤病因不明确的情况下,将肿瘤预防的重心放在二级预防,即早期发现、早期诊断和早期治疗(简称"三早" )是目前国际上认可的防控癌症的重要策略,尤其是那些筛查证据充分,可以通过筛查降低人群死亡率的某些重要癌种。虽然目前有很多的诊断方法,但往往就诊时患者大多已经处于晚期或转移状态,不利于后期的治疗和预后。因此,科学合理的肿瘤标志物联合检测对各系统肿瘤的早期诊断和治疗具有重要意义。本文旨在探讨肿瘤标志物水平变化与非肿瘤疾病的相关性,以便给予临床合理解释。
中国癌症流行病学调查
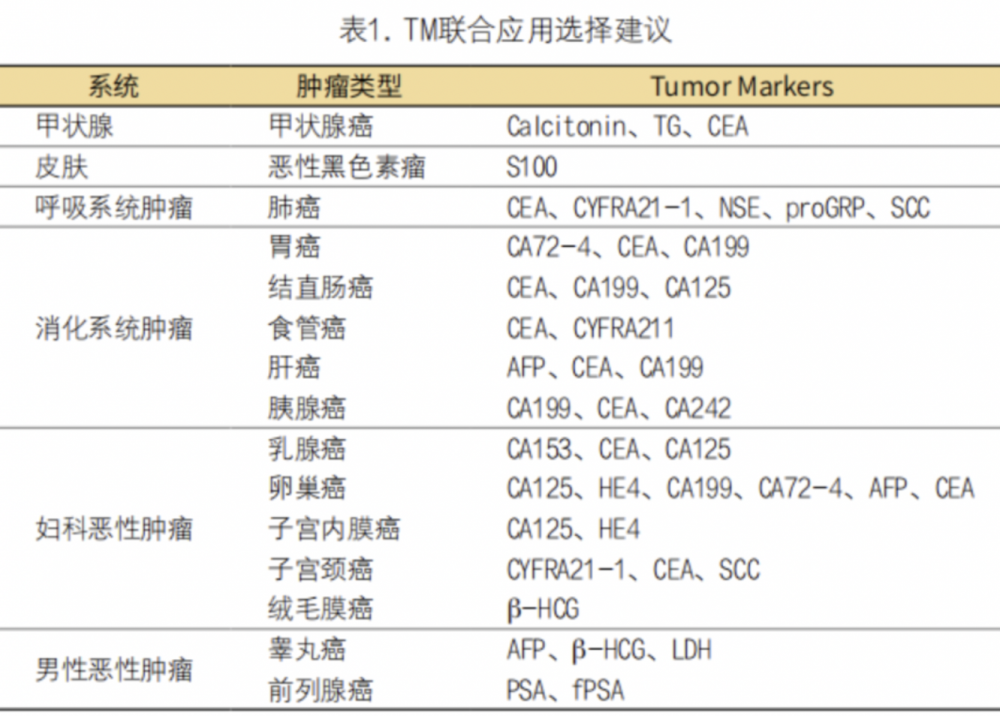
中国国家癌症中心(National Cancer Center,NCC)在今年发布了最新一期的全国癌症统计数据。结果显示,中国当前的主要恶性肿瘤包括肺癌、结直肠癌、胃癌、肝癌、女性乳腺癌等,前5位恶性肿瘤发病约占全部新发病例的57.27%。肺癌、肝癌、胃癌、结直肠癌、食管癌是主要的肿瘤死因,约占全部肿瘤死亡病例的69.25%。近年来,我国癌症负担不断加大,中国癌症发病率、死亡率居全球第一,全球每新增100个癌症患者中,中国人就占了21个,每一年我国花费在恶性肿瘤疾病上的费用超过2200亿人民币,如何控制癌症在国内快速蔓延,已经成为医学专家和药物专家亟需解决的首要工作之一。肿瘤标志物(Tumor Marker,TM)在对于患者肿瘤的早期诊断、预后判断和疗效监测等方面起着至关重要的作用,TM联合相对应的影像学检查,具有明显的成本效果,有效提高医院的服务质量和效率。如何帮助临床医生做出与肿瘤患者相关的诊疗决策是我们检验科工作的重点。
(2)标本对肿瘤标志物的影响:多数TM检测不会受到抽血时间、常规饮食等因素的干扰,影响检测结果的主要因素包括检测前标本的采集、冷冻、样本溶血、样本量不足和样本污染等。比如PSA、NSE等项目,需在三小时内完成标本分离,短期保存温度需要维持在4℃,长期保存需要在-30℃,尤其是PSA的检测,还需特别注意样本采集前避免某些与前列腺相关的操作(如直肠指诊、活检等)。标本反复冻融也可影响TM检测结果造成假阴性,一项研究显示,经过多次反复冻融后的AFP、CEA、CA125、CA19-9的检测结果均出现不同程度降低。
(3)非肿瘤因素对肿瘤标志物的影响:TM的合成是细胞的一种内在特征,有时与特定的恶性肿瘤或组织学类型有关,比如PSA主要由前列腺细胞合成,AFP在胎儿肝脏中合成。大多数TM并不具备肿瘤特异性,一些组织或器官的正常细胞也可以合成。当非肿瘤性疾病或某些治疗引起合成TM的组织受损或良性增生,将会造成TM假性增高,如肝功能异常,胆道排泄不畅,胆汁淤滞等均可造成CEA、HE4、CA19-9等标志物的浓度增高;肾功能不全时,CA19-9、CYFRA 21-1、SCC、NSE、ProGRP等标志物均可升高。
除肝肾功能异常会引起TM假性增高外,其他非肿瘤性疾病也会使TM不同程度增高。通常认为CEA浓度低于5ng/mL是正常水平。一项研究显示,接受CEA筛查的25786名参与者中,有597人(2.3%)的CEA的水平超过5ng/mL,其中有12人(2.0%)实际患有恶性肿瘤,CEA水平为8.3-155.3ng/mL。CEA非肿瘤因素升高涉及多种良性疾病包括肝硬化、肾功能衰竭、肺部疾病(慢性阻塞性肺病、肺炎、肺结核等)、胃肠道疾病(憩室炎、克罗恩病、胰腺炎、溃疡性结肠炎等)、卵巢囊肿或甲状腺功能亢进等。女性生殖系统良性疾病(子宫内膜异位症、子宫肌瘤、卵巢囊肿、畸胎瘤、卵巢皮样囊肿、卵巢黏液囊肿等)会使CA125明显升高,与此同时,CA125升高还可见于转移瘤合并发生缺血性中风、心衰患者、35%肝硬化和10%慢性活动性肝炎患者。同样地,CA19-9水平异常可见于妇科良性疾病(子宫内膜炎和子宫肌瘤)。临床中多项研究指出,糖尿病与肿瘤的发生与发展也存在高度相关性,T2DM患者长期血糖控制不佳,CEA、CA19-9、CA125、AFP、CA153均出现显著差异性变化。
临床药物及非常规饮食对TM标志物也有一定影响。如CA72-4会受到抗痛风药物(秋水仙碱、别嘌醇)、复方苦参注射液、非甾体类药物(如布洛芬等)、激素类药物的影响,从而出现假性增高;中草药、中成药类药物包括孢子粉、螺旋藻片、金蝉花也可引起 CA72-4一过性升高。
不能忽视的是,某些患者自身的生理因素与环境因素同样会引起某项TM异常轻度升高,生活习惯、种族、年龄、性别、地理位置等因素的影响也可导致检测结果不一致。例如PSA会随着男性年龄的增长而增高;HE4在表观健康女性人群中的参考范围存在中外差异性变化;月经期间(月经来潮的第2~3天)血清CA125浓度明显高于其他时间点,而HE4则不受月经周期的影响;妊娠期女性的CA125水平也会出现明显升高;大约5-10%的重度吸烟人群CEA小幅升高(低于15ng/ml);5%的孕妇、老人、月经期的女性会出现 CA72-4水平升高等等。
因此,当出现TM升高时,我们应回顾患者情况,如发现患有良性疾病(如肝肾功能、特定器官炎症或增生等)、服用保健品和中成药等情况时,建议患者相应病情缓解后或停药后再进行复查。
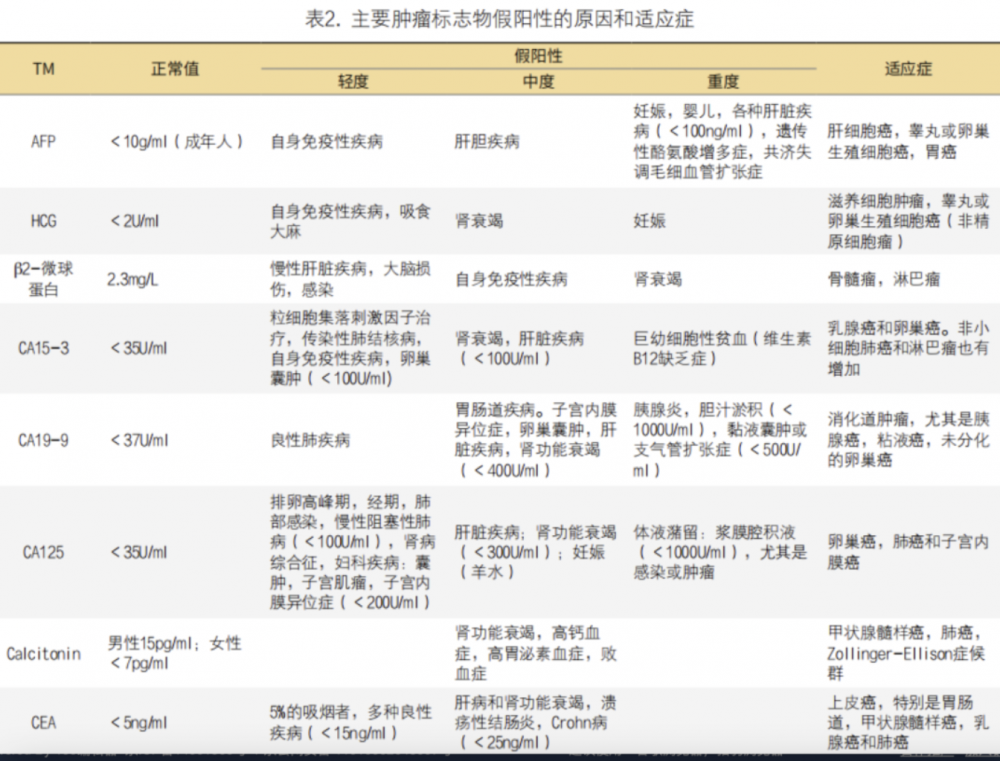
所以,TM的合成是细胞的一种内在特征,一些与肿瘤本身有关,而另一些与TM自身相关。在TM结果升高时我们需要用辩证的眼光看待,以免给患者造成不必要的恐慌。这里引用了西班牙临床生物化学和分子病理学学会、癌症生物标志物委员会共同发布的《导致血清肿瘤标志物结果假阳性的主要原因》的部分内容,分享大家对于非肿瘤因素造成TM增高的排除,详见表2。
2. 检测中:TM的检测方法很多,包括放射免疫测定法、酶联免疫测定法、化学发光免疫测定法等。采用的方法不同、试剂不同,结果会有差异,因此,在TM连续检测、判断疗效或复发监测时应使用同一检测系统进行,以保证测定结果的可比性。
对于TM的检测要求,与其他检测技术类似,需使用外部和内部质控以确保检测结果的质量。批内变异系数小于5%,批间变异系数小于10%是可以接受的检测方法。为保证TM检测的质量,实验室要做好室内质控,对于TM检测的干扰因素(交叉反应、携带污染、 钩状效应、嗜异性抗体等)导致结果的假性升高或降低,可以通过重复检测既往的样本、不同稀释度重复检测、使用线性范围更广的方法进行排除。
3. 检测后:为了更好的向临床解释TM检测结果,了解患者的基本信息是必不可少的环节。要注意TM轻微升高可能是因为肾功能衰竭或肝脏疾病导致,虽然在检测技术上是不正常的结果,但是对于病人本身可能处于正常范围。因此,我们应当尽可能与临床医生做好沟通,以利于更好的开展后续的诊断及治疗工作。当患者没有接受某种形式的治疗时,如果TM检测结果升高,应当认真区分真阳性与假阳性结果。临床工作中经常会发现部分患者由于其TM基线值处在稳定的较高水平,因此其TM的升高对于患者而言是正常的。总而言之,一个正确的结果不应当只保证检测技术的精准,更应该有正确合理的解释。结果评估时,TM检测结果如何变化尤为重要,在病理范围内升高或降低25%则视为阳性改变,但需要做好连续监测以排除TM干扰因素存在的可能性。
虽然目前TM的检测厂家多数使用的是常见来源的抗体,但是多数TM试剂缺乏国际标准品,尤其是糖类抗原类,且不同的厂家使用的单克隆抗体针对抗原的位点不同,又缺乏统一的抗原成分、校准品和参考方法,无法标准化,所以,对于检测结果的可比性不尽如人意。若利用不同的检测方法对同一个样本进行检测,出现了较大的差异,如果不考虑方法学因素,将可能导致临床医生做出错误的诊断。当检测方法发生变化时,不仅要考虑变化的百分比(增加或减少),而且要分区段进行研究,包括正常区段和决策区段。当对一个新的检测结果进行评价时,应当在共同时段采用不同方法或者用新方法对过去的标本进行检测,任何方法学的变化都应在至少六个月内的检测结果报告中注明。
在仪器自动化和信息大数据时代,检验人员除了要遵守TM相关卫生行业标准、规范仪器操作规程、做好全流程质量管理外,还应了解TM检测的影响因素,加强与临床医生沟通,使临床医生不仅能够及时、准确的给予患者诊治,还能更好的将患者从网络渠道搜取的片段式知识予以纠正,更加理性的看待TM在疾病诊治中的假阳性或假阴性,减少不必要的医患纠纷,使TM在肿瘤的诊治中更好的发挥作用。
我国政府从国家发展战略的高度,逐渐将癌症防治纳入国家重要公共卫生政策的工作内容。《“十三五”卫生与健康规划》、《“健康中国2030”规划纲要》等都明确了做好新时期肿瘤防治的方针和政策,到2030年实现总体癌症5年生存率提高15%的战略目标。在今年4月15-21日第29个全国肿瘤防治宣传周,也以“癌症防治 全面行动—全人群 全周期 全社会”为主题,可见社会各界对于肿瘤防治工作的决心,作为检验人我们更要积极倡导科学防治,实现对癌症的有效防控从全人群、全周期、全社会一起行动。