奇怪!为什么乙肝五项会1、2同阳?
作者 | 李玉玮
单位 | 唐山南湖医院检验中心
工作中往往会遇到很多乙肝1、2同阳的模式,而且很多数据证明两者可以共生,并将其写入了指南。这里整理了两者同阳时,分析了可能存在不同的原因和临床意义,来和大家一起学习和探讨。
患者,男,60岁,以“脑梗死”收入我院,否认肝炎及其它病史。乙肝五项定量结果:
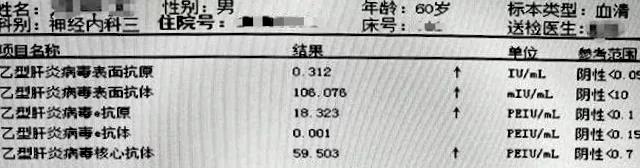
观察结果,提示不仅存在1、2同阳,而且e抗原的数值明显高于表面抗原(1 PEIU/mL≈1.05 IU/mL),为了确保结果的准确性,采用雅培I2000化学发光仪进行验证,结果如下:
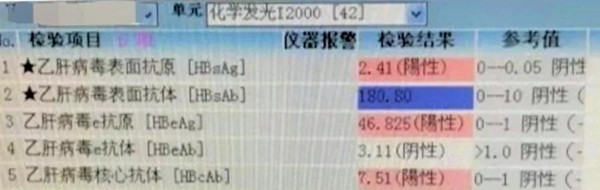
结果如出一辙,再看患者的肝功结果:
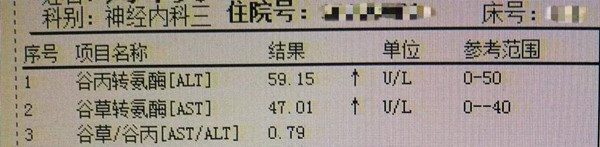
转氨酶轻度升高,查看患者病例彩超显示不存在肝硬化,乙肝DNA定量没有做。
就现有检查结果分析可能存在什么原因导致患者出现了这样特殊的乙肝模式呢?病毒变异?不同亚型的感染?表面抗原隐匿型感染?而偏偏HBsAg的量值又为什么这么低呢?患者到底经历了什么?
1. e抗原的值高出HBsAg,是否出现了钩状效应?
我科采用的是两步法检测,并且线性范围是>250IU/mL,再者根据e抗原的数值看,出现钩状效应的概率不大。而且,即使出现了抗原过量的现象,HBsAg数值跳到这么低也不太可能。为了证实,还是采用0值血清(为了避免基质效应)进行了1:10稀释,结果是0.03,所以排除钩状效应。
2. 血清转换
如果是血清转换期,e抗原应该是先于表面抗原消失,表面抗体的值这么高不可能,所以排除。
3. 不同亚型的感染或是变异株
患者之前没有出现任何肝炎的临床症状,一种可能是一位慢性乙肝“大三阳”携带者,复制的过程中可能出现了病毒的变异,产生的抗体不能完全中和表面抗原。另一种可能是患者之前是单2阳,急性感染不同亚型的可能性不大,一般成年人感染乙肝后,大多数都能被自身的免疫系统清除,不转向慢性化,但是患者并没有出现明显的肝炎症状。
4. 有的作者认为是体内产生了错误的抗体
发现不仅在突变株感染者,而且在野生株感染者中发现了共生的现象,但是这种说法是不是由于第3种原因造成的,还无从可知。
5. 乙肝再激活
患者之前没有进行过移植、化疗、也不是血液病,肿瘤,HIV患者,免疫系统没有出现抑制状态,所以再激活的可能性不大。具体还是要检测HBVDNA。
6. 隐匿型病毒感染(OBI)
由于病毒的变异出现表面抗原的分泌障碍,这种情况下采用高灵敏度的HBV-DNA定量检测试剂,如:罗氏cobasTapmanHBV2.0实时荧光PCR灵敏度达20IU/ml.患者HBsAg低值阳性,有可能是分泌障碍。
7. 抗原抗抗体结合的可逆性
抗原抗体结合的亲和力降低时,可能出现解离,有时候解离可能是一过性的。本例患者可能体内变异株取代野生株占优势,之前只针对野生株产生的抗体与抗原短暂的解离。
综上所述:患者乙肝1、2同阳的模式可能是3、6、7原因导致的,因为不知道患者之前的乙肝模式,后期也没有进行乙肝五项和DNA定量的监测,所以不能确定究竟是哪种原因导致的。
患者e抗原数值与表面抗原不匹配,并且出现了1、2同阳模式,由于受检测试剂包被抗原位点、结合亲和力、检测突变株和不同亚型感染能力的限制,可能造成e抗原数值和表面抗原数值的差异。而对于乙肝1、2双阳的模式,总结了日常工作中可能存在的原因:
①抗原抗体血清转换期
②不同亚型或是突变株感染
③抗原抗体结合的亲和力降低,有时可能是一过性解离
④突变株隐匿性感染
⑤ 乙肝的再激活
上述患者还是建议临床医生进行乙肝DNA定量检测,肝纤四项,AFP的检测,并且参照2015版慢乙肝指南进行定期随访。
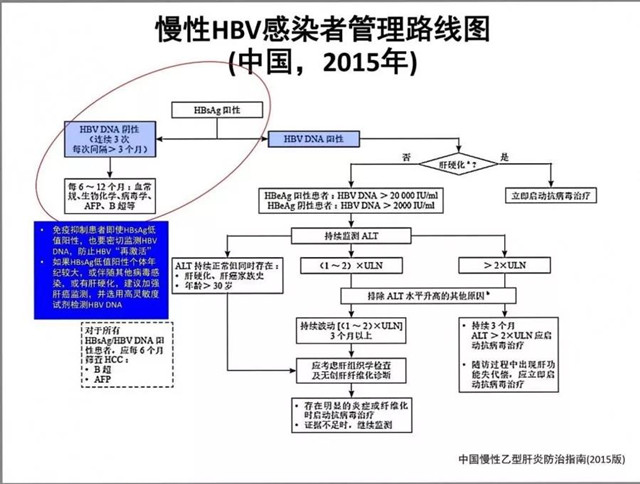
随着高灵敏度的化学发光检测技术的广泛应用,乙肝1、2同阳模式已不再是少见模式。
由于我院不是肝病的专科医院,往往来的患者基础病都不是肝病,所以科室医生对没有症状的慢乙肝患者关注度不够,没有进行乙肝DNA和肝纤的相关检查,所以正是考验我们检验人,根据仅有的信息和检测的量值,跟临床医生进行有效的沟通,给出合理的建议,不放过一个可能存在的隐匿性感染和病毒的变异,以防止错过最佳的治疗时期,最终发展为肝硬化或是肝癌。
来源:检验医学



