新视角 | 当用「哲学思维」进行检验结果解读
随着检验医学由“以标本为中心”,向“以病人为中心”的转变,需要充分发掘检验在临床诊疗中的价值,促进将海量的检验报告数据向临床应用转化。无疑运用正确的哲学思维对检验结果的正确解读具有重要的指导作用。
「唯物辩证法」指出:
一切存在的事物都由既相互对立、又相互统一的一对矛盾组合而成。例如,有光就有影,有正就有负,有生就有死,有得就有失等。
矛盾着的双方既对立又统一,从而推动着事物的发展。因此对立统一规律揭示了事物发展的源泉和动力,是自然界、人类社会和人的思维的根本法则,因而也是认识的根本法则,矛盾分析法是认识事物最根本的方法。
辩证法是世界观,同时也是方法论,矛盾规律是唯物辩证的发展观,同时也是分析矛盾和解决矛盾的根本方法。离开了矛盾分析法,就不可能认识世界的联系和发展,当然也就不可能正确有效地改造世界。

图 INGimage
一般而言,化验结果如果在正常参考范围以内,可视作“正常”,高于或低于这个范围,视作“异常”。
但目前「参考值范围」的设定通常是以95%正常人群平均测定值来确定的,还有5%的正常人不在此范围之内,或高于上限或低于下线(但与上限、下限相差不会太大)。所以,出现偏低或偏高的现象,不一定有病。另外正常参考值范围也会因性别、年龄、检验方法、检测系统不同而有差异。
实验室日常质控中应用的「质控规则」也是如此。按照正态分布的规律,一个QC检测结果被认为在控,即普遍认为它的结果有95%的可能性在均值±2S之内。但是认真想一想,如果每天发出100个相同检测项目的检测结果中,还会有5个结果也许已经出了问题!它不在所谓的均值±2S范围之内!属于有质量问题的结果被发给了病人和临床!从这样的一个角度可以认为,检验结果的合理解读才是最好的质控。
生化检验中肝功能结果发现「酶胆分离」现象,即 AST、ALT 下降,而血清胆红素持续升高。说明患者肝脏损伤加重,常提示预后不良。
「药物干扰」是不容忽视的问题。羟苯磺酸钙是一种用于微血循环的药, 但是对实验室常用的酶法检测血清肌酐可造成严重干扰,并可以同样导致尿酸、胆固醇、糖化血清蛋白等结果假性降低。应引起高度重视。对此类患者开具相关检验 时,医生要询问患者用药情况,并通过 lis 系统提醒实验室规避干扰。避免误判误治。
「尿常规蛋白」与肾功能损伤并不平行。干化学检测方法只对白蛋白敏感。影响因素较多,药物如青霉素可阴性,酸碱度升高可假阳性。高血压糖尿病早期肾损伤指标是β2微球蛋白,微量白蛋白等。评价蛋白尿以24小时尿或点蛋白较准确。
「尿潜血」可因污染出现假阳性,临床常有患者因此而长期误诊误治。VitC 可以干扰诸多化学反应,导致葡萄糖等假阴性。
「乙肝五项检测」经常出现1+2同时阳性等非常理结果。与病毒变异、抗病毒治疗、血液制品等密切相关。而不能简单归结为检测错误。
一般而言,在「细菌感染」时,患者血常规检测白细胞往往升高。但是一些重症患者体内大量的细菌繁殖时,一时消耗过多,特别是革兰氏阴性菌(如大肠埃希菌,伤寒杆菌,痢疾杆菌等)大量内毒素释放,可抑制白细胞释放,引起血管收缩和血流减少,粒细胞由轴流移到边缘池,导致白细胞分布异常,外周中性粒细胞活性增强且趋化黏附于组织血管壁等因素均可导致循环池白细胞骤降。往往是患者病情危重的信号。
免疫学检验经常会出现「钩状效应(hook effect)」。例如明明患者消化道大出血,但是粪便潜血胶体金发却报告为阴性;葡萄胎患者也会因血清HCG含量太高出现检测稀释度不足导致假性减低。正所谓物极必反,在临床免疫学检测及结果解读时更应避免误判。
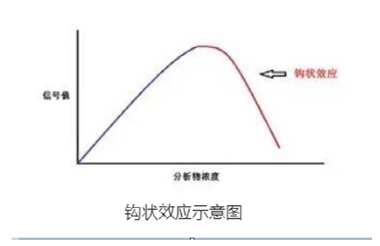
人体犹如一台精密的仪器,存在极其复杂的控制系统。就「人体凝血机制」而言,随着医学科学的进展,对传统的凝血瀑布理论有了新的认识。人类进化进程中,从远古时期开始为避免出血逐渐进化出强大的血液凝固能力。然而,到物质文明高度发达的现代却又成了人类血栓风险的负担。
正常情况下机体内血液凝固、抗凝、纤溶与抗纤溶是相互抑制、相互协调、共同维护血液系统的正常生理功能。其间调控机制精妙无比。临床对凝血功能检验结果解读及治疗,最重要的就是“平衡”二字。
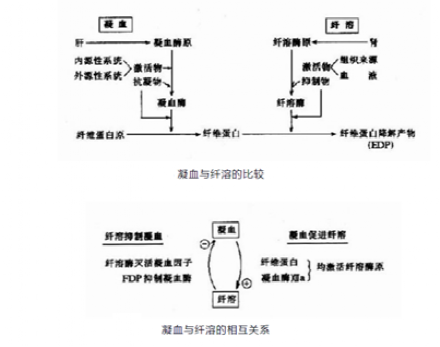
完整的血管内皮可以有效的防治各种出凝血物质的激活。体内各种凝血因子以酶原形式存在,一旦激活即可以级联放大速度发生瀑布效应,出血部位迅速止血。如此高的激活速度会对机体构成危险,可造成心肌梗死、脑血栓等严重疾病。
因此,机体内的凝血作用必须保持适度。
凝血因子缺乏可以表现为出血,如血友病A,就是Ⅷ因子缺乏。但是血友病因子补充治疗过程中或不明原因,可出现因子抑制物,导致疗效降低,APTT延长、以及多种凝血因子活性假性减低。因子Ⅻ血浆中处于不活动状态,血管损伤或内皮受损时,其与内皮下胶原接触被激活,启动内源性凝血系统。但是临床发现,因子Ⅻ乏亦称哈格曼氏因子缺乏症,患者平日却无出血倾向,仅在手术后或创伤后才有轻度出血表现。因为因子Ⅻ缺乏时,因子Ⅺ可替代因子Ⅻ作为启动因子,并认为Ⅻa主要是参与激活纤溶系统。Ⅻa缺乏与血栓性疾病相关。ⅩⅢ缺乏时,APTT、PT均正常,纤维蛋白交联障碍,纤维蛋白网稳固性降低并容易降解,可导致出血。
在凝血体系中除了各因子间的正负反馈及自身调节外,属于蛋白酶的凝血因子又受血浆中相应的蛋白酶抑制剂的制约,例如血浆中的抗凝血酶Ⅲ(AT-3)除能专一抑制凝血酶外,还能抑制因子Ⅹa、Ⅸa、及Ⅶa,特别对Ⅹa的抑制效果尤其显著。由肥大细胞和嗜碱性粒细胞产生肝素是一种重要抗凝血物质,能加速复合体的形成,使抗凝血酶的活性提高数千倍,因而在临床上被用作重要的抗凝剂。除AT-Ⅲ外血浆中还有其他蛋白酶抑制剂,如α1抗蛋白酶、抗纤溶酶及α2巨球蛋白等,它们对凝血因子中的各蛋白酶也都有一定程度的抑制作用。
除上述作用外,尚具有抑制血小板的粘附、集聚,从而影响血小板磷脂的释放等作用。血浆中还存在另一种以酶原形式存在的抗凝血的蛋白PS、PC,当被凝血酶激活后能水解Ⅴa及Ⅶa,从而发挥辅助抗凝血功能。血液凝固所产生的纤维蛋白可被血浆中纤维蛋白溶酶系统重新溶解,对于防止血栓形成和保持血流通畅具有重要意义。
正常人的一些分泌液(如乳汁、唾液、泪液、子宫及阴道分泌物、精液等)中均含有纤维蛋白溶酶原激活物,激活纤维蛋白溶解过程,随时清除分泌管道内的纤维蛋白,以保持分泌管道的通畅及月经血液的流动性。一旦平衡被打破,就导致一系列凝血功能紊乱,造成组织器官破坏。临床对凝血功能检验正确解读需要辩证思维,避免误诊误判:
01 临床血小板减少极为常见。毋庸置疑,病因治疗是关键。特殊情况下应高度重视血栓性血小板减少性紫癜(TTP)的及早发现和确诊。因为这是一种特殊表现的疾病,该疾病主要由血管性血友病因子vWF裂解蛋白酶缺乏或降低所致。血管内皮损伤可在短期内释放大量vWF大分子多聚体不被降解,促进血小板黏附与聚集,在微血管内形成血小板血栓,血小板消耗性减少,继发出血、微血管管腔狭窄、红细胞破坏、受累组织器官损伤或功能障碍,从而导致血栓性血小板减少性紫癜的发生,造成器官损害。多数病因不明,少数继发于妊娠、药物、自身免疫性疾病等。本病发病急骤,进展迅速,严重威胁患者生命。
典型TTP的临床表现包括五联征,即微血管病性溶血、血小板减少、神经系统症状及体征、肾损害、发热。但并非所有患者均具有五联征表现,微血管病性溶血和神经精神症状为该病最常见的表现。
实验室检测ADAMIS13活性低于5%,部分获得性血栓性血小板减少性紫癜病人的ADAMTS13活性显著降低且抑制物阳性。血清乳酸脱氢酶水平升高。实验室辅助检查特别是血象检查,碎片红细胞可有助于鉴别诊断。一旦确诊应及时治疗。其主要治疗方法为血浆置换和输注新鲜血浆,而不适当的血小板输注会导致病情加重。
同时要注意与DIC鉴别。DIC患者尽管也可见到血小板减少和微血管病,但它有显著的凝血功能障碍,随着凝血因子和纤维蛋白原的消耗,凝血酶原时间(PT)和活化部分凝血活酶时间(aPTT)均延长。而在TTP和 HUS患者中PT和aPTT均正常。
02 需要明确的是,实验室凝血四项检测结果绝大多数应该在正常范围。出血与血栓性疾病实验室待测物质含量低,测定过程复杂,参与凝血因子众多、稳定性差,血小板及众多因子极易激活、且具有钙离子依赖性,结果的准确度、精密度与发展成熟的临床化学指标相比仍有较大差距,影响因素多,标本质量与凝血检验质量密切相关。
血栓与止血检测目的就是客观而又准确反映患者体内实际情况,必须清楚体外试验要完全重现机体生理过程几乎是不可能的。
其实,真正原发于出凝血系统的疾病发病率是非常低的,异常结果出现后要全面考虑标本采集、检验步骤、患者病史等因素,进行综合分析,并强调联合检测和动态分析,要有刨根问底的精神,一步一步剥丝抽茧去寻找引起异常结果背后的原因。
1)根据实验原理应明白,一旦PT、APTT异常,说明体内凝血因子活性已低于30%。
2)在妊娠、血栓等生理病理情况下,血液凝固性加强,重要的抗凝系统物T、PS、PC等会同步下降。诊断易栓症时应避开该时段采集标本。
3)自身免疫病如SLE、或病毒感染、药物治疗等可导致体内出现狼疮抗凝物,凝血功能检测主要表现为APTT延长,但是应注意的是患者更容易出现血栓。
4)临床认为引发突聋发病的原因是耳蜗局部出现微血栓导致微循环障碍的形成。常使用巴曲酶治疗。巴曲酶又名凝血酶样酶、去纤维蛋白酶,是由矛头蛇蛇毒提取制得,具有降低血粘度、分解血纤维蛋白原、抑制血栓形成、溶解血栓的作用。实验室检测主要表现是Fib减低、TT时间明显延长。临床一旦出现出血或可疑出血,应立即中止给药,并采取必要的措施。
5)异常纤维蛋白原血症主要是由于遗传因素所导致,获得性者常见于肝病或恶性肿瘤。实验室主要表现为PT和APTT结果通常无异常,TT延长,Fib降低。TT测定是在待检血浆中加入标准化凝血酶后,凝血酶立即介导纤维蛋白凝块形成,通过将Fib中的纤维蛋白肽A和纤维蛋白肽B裂解,生成纤维蛋白单体,纤维蛋白单体纵向和横向聚合形成纤维蛋白凝块。该测定可评价纤维蛋白肽A和(或)B裂解后形成纤维蛋白的速度。异常纤维蛋白原血症患者的Fib分子结构异常与功能缺陷,可抑制纤维蛋白肽A和(或)B的裂解,或抑制纤维蛋白单体聚合,导致绝大多数患者TT延长。可见TT是异常纤维蛋白原血症敏感的检查项目。Fib测定方法主要有Clauss法与PT演算法。Clauss法是一种测定Fib功能活性水平的方法,它是在待测血浆中加入足量的凝血酶,血浆凝固所需时间与Fib浓度呈负相关,将凝固时间与定标曲线比较从而算出Fib浓度。PT演算法则是一种基于PT反应曲线进行推导,间接测定Fib浓度的方法,首先获取全自动血凝仪PT凝固曲线的一次函数方程,再通过曲线获取反应吸光度差值,然后将差值代入方程,计算出Fib浓度,即血浆中所有Fib转变成纤维蛋白时,浊度的改变与Fib含量成正比,从而计算出Fib含量。患者的Clauss法检测结果明显降低,而PT演算法正常,且与所用试剂和仪器无关。临床表现不一,大多数先天性异常纤维蛋白原血症患者无临床症状,勿需治疗。也有可能会出现出血,或者是血栓形成的倾向,也有一些患者出血和血栓形成可以同时发生。临床对症支持治疗为主。以上情况应引起临床及实验室重视,需要辩证考虑,避免不必要的血液制品输注。
6)临床出血与血栓性疾病遗传性缺陷多为隐性杂合子形式,临床表现隐蔽多样。
7)口服抗凝药如法华林可以导致VitK依赖的凝血因子Ⅱ、Ⅶ、Ⅸ、Ⅹ缺乏,同时也会导致同样依赖VitK在肝脏合成的蛋白S和蛋白C减少,并且因为后者半衰期更短,导致法华林应用初期更容易出现血液凝固性增强,患者血栓风险加加大。提醒临床早期应用肝素桥接治疗。

实验室应明白医生开检验的目的是什么?标本采集时机及要求是什么?检测原理是什么?相关检测影响因素有哪些?结果之间的逻辑关系是什么?作为临床医生能否读懂检验报告数字背后的真实情况?遇到的不明原因的异常检验结果,有多少临床医生去追寻合理的解释并进行验证?有无经验性的治疗?检验报告的价值到底有多少?临床和患者所面临的风险又有多少?
归根到底,打铁还需自身硬,要转变思维,主动而为。
在日常检验工作中要善于发现问题,不断积累临床经验,积极探索实验室与临床有效沟通路径,并组织开展实验室与临床MDT。
以哲学辩证观对检验结果进行合理解读,切实提高检验数据在临床应用价值,不断提高诊疗水平,降低医疗安全隐患。做有温度的检验,道阻且长,行则将至。
编辑:骆秉涵



