血管免疫母细胞性T细胞淋巴瘤一例实验室诊断提示
患者高某 男性,保定市退休职工,主诉:乏力,盗汗半月余入院。
主因半月前出现乏力、盗汗,无发热,可扪及颈部及腹股沟区肿物而就诊。查体T 36.5℃ P84次/分 R20次/分 BP130/80mmHg,皮肤及粘膜无黄染,颈部及腹股沟可触及肿大淋巴结,最大者2×1.5cm,活动度差,部分融合,无压痛。心肺未见异常,脾肋下2cm可及,无触痛,生理反射正常,病理反射未引出。
采集该患者血常规的真空采血管外观(如下图,管壁肉眼可见明显的凝集颗粒):高度提示冷凝集。37℃水浴后的血常规数据如下:
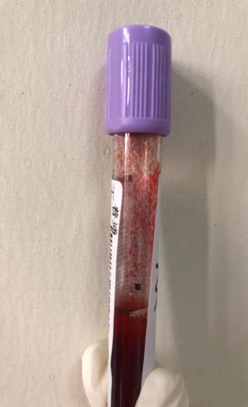
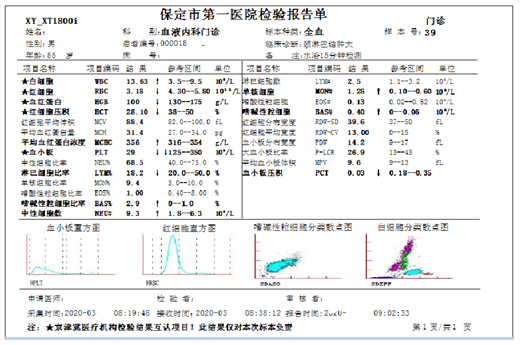
白细胞:13.63×109/L;血红蛋白:100g/L;血小板:29.0×109/L。外周血细胞形态学提示:红细胞呈缗钱状排列,不典型淋巴细胞占11.0% (提示淋巴细胞增殖性疾病可能)。
后续行临床生化及其他检验:尿素:10.00mmol/L↑;乳酸脱氢酶:439U/L↑; 白蛋白:33.0g/L↓;球蛋白:50.20g/L↑;免疫球蛋白G:41.18g/L↑;免疫球蛋白M:3.02g/L↑;补体C4:0.01g/L↓;高敏C反应蛋白:28.60mg/L↑;直接胆红素:4.3umol/L↑;间接胆红素:18.20umol/L↑;β2微球蛋白:11.2mg/L↑;铁蛋白:1505.00ng/mL↑;EB病毒DNA:5.08×105cop/ml↑;直接抗人球蛋白试验:阳性(+);抗IgG+C3阳性3+,抗IgG阳性3+,抗C3阳性1+;血沉:128mm/h↑。
胸腹部CT:1.右肺上叶尖段、右肺中叶外侧段结节;2.纵隔、两侧腋窝、左侧肺门及主动脉旁多发肿大淋巴结;3.脾大。
隔日行骨髓象检查(形态学改变如下图示):
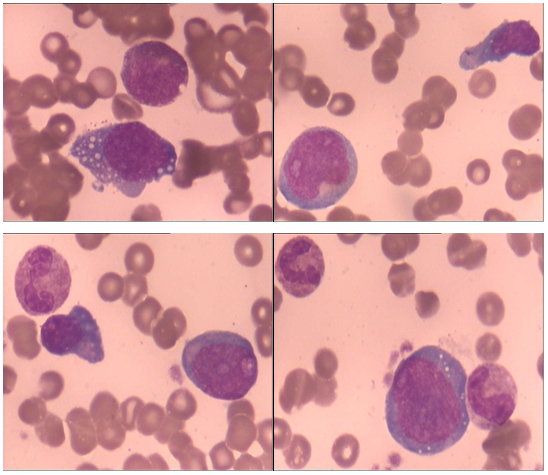
骨髓增生活跃,可见细胞胞体大小不等,核染色质粗糙,部分细胞核畸形,可见核仁,细胞质深染嗜碱性的不典型淋巴细胞占17.0%。形态学特点具有明显异质性,故提示临床:不除外淋巴瘤侵犯骨髓。
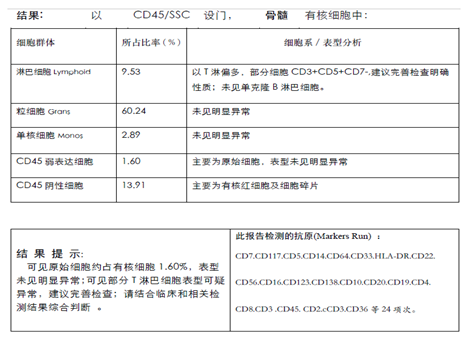
骨髓流式细胞术:原始细胞占有核细胞1.60%,表型未见异常;可见部分T细胞表型可疑异常。
血、尿免疫固定电泳:呈多克隆免疫球蛋白增加,未见M蛋白。

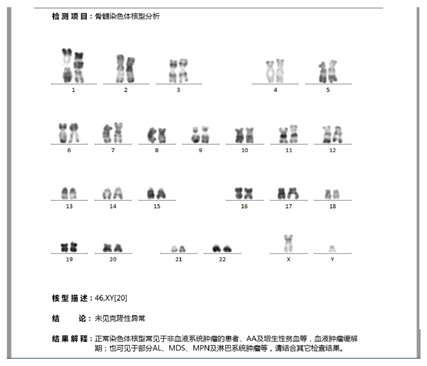
骨髓染色体核型分析提示:未见克隆性异常。
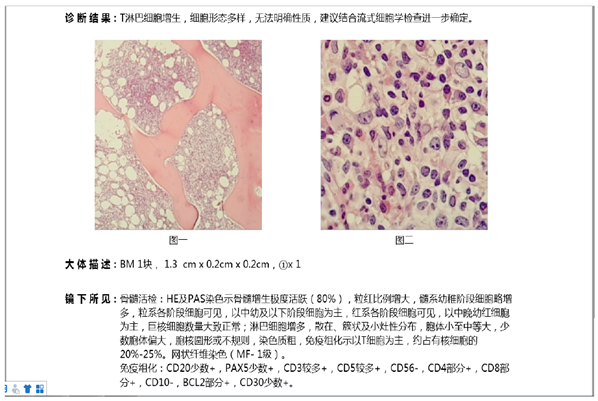
骨髓活检提示:骨髓增生极度活跃(80%),粒红比例增大,巨核细胞数量大致正常,淋巴细胞增多,散在、簇状及小灶性分布,胞体小至中等大,少数胞体偏大,胞核圆形或不规则,染色质粗,免疫组化示以T细胞为主,约占有核细胞的20-25%,网状纤维染色(MF-1级);免疫组化:CD20少数阳性,PAX5少数+,CD3较多+,CD5较多+,CD56-,CD4部分+,CD8部分+,CD10-,BCL-2部分+,CD30少数+;
骨髓病理结论:T淋巴细胞增生,细胞形态多样,无法明确性质,建议结合流式明确诊断。
上述检查除骨髓细胞形态学提示淋巴瘤可能外,其他血液肿瘤相关检查多呈阴性。为最终明确诊断,动员患者行颈部淋巴结活检。
颈部淋巴结活检提示:淋巴结结构紊乱,散在分布不规则淋巴滤泡,滤泡间淋巴细胞增生,部分细胞胞体中等或偏大,形态不规则,染色质粗,浆细胞及组织细胞散在分布,毛细血管后静脉增生。
免疫组化示异常淋巴细胞:PAX5-,CD20-,CD3+,CD5+,CD4+,CD8-,CD10+,BCL2+。Ki67阳性率50%-60%。CD21不规则FDC网+。
原位杂交:EBER大细胞+;基因重排:TCRB+,TCRG-,TCRD-。
淋巴结病理结论:血管免疫母细胞性T细胞淋巴瘤。
综合临床及病理诊断血管免疫母细胞性T细胞淋巴瘤,目前应用CHOPE(环磷酰胺600mg d1.2、盐酸吡柔比星20mg d1-4、长春新碱2mg d1、醋酸泼尼松片100mg d1-5、依托泊苷150mg d4-6)方案化疗。

血管免疫母细胞性T细胞淋巴瘤(AITL)是起源于生发中心滤泡辅助性T淋巴细胞的侵袭性淋巴瘤,上世纪70年代Henry Rappaport首先对其描述,并认为是针对B淋巴细胞高免疫反应的良性 “血管免疫母淋巴结病”,在经过克隆性的细胞基因和T细胞受体基因重排等长期相关研究,直到80年代,最终揭示AITL的恶性肿瘤本质。该病属罕见病,占淋巴瘤患者的1.0%左右,占外周T细胞淋巴瘤的18.5%;预后不良,中位生存期<3年。常急性起病,老年多发,表现为全身淋巴结肿大,皮疹瘙痒,肝脾肿大,合并自身免疫性溶血性贫血,高冷凝集素血症,实验室:Coombs实验阳性,多克隆高γ球蛋白血症和嗜酸性粒细胞增多等免疫功能紊乱表现。病理组织学:淋巴结结构完全破坏,滤泡树突状细胞(FDC)明显增生,分支状高内皮血管增生明显,副皮质区内见各种背景细胞多形性浸润。免疫表型:除表达T细胞相关标志物,如:CD2,CD3和CD5,还同时表达辅助性T细胞CD4,以及生发中心T细胞表达的CD10,BCL-6及CXCL13;RHOA、TET2、DNMT3A和IDH2是AITL特征性突变基因;EBER阳性及TCR克隆性重排是诊断AITL的重要依据。由于本病发病率低,极易误诊。
在造血与淋巴组织肿瘤MICM综合诊断的背景下,该病例骨髓流式细胞术、骨髓病理活检,骨髓染色体分析均未能提供支持性的诊断,最终依赖淋巴结活检确诊为:血管免疫母细胞性T细胞淋巴瘤。而实验室检验尤其是血液细胞形态学在该病例诊断过程中扮演着仅次于病理组织学的重要角色;患者外周血及骨髓细胞形态学率先提示异质性明显的不典型淋巴细胞,并明确了淋巴瘤的诊断方向和正确思路,而特征性的多克隆高免疫球蛋白血症,反复顽固的高冷凝集素血症,自身免疫性溶血,EBER及EB病毒DNA异常,TCR重排等诸多实验室数据,均成为确诊的有力佐证。
一直以来骨髓细胞形态学能否诊断和提示淋巴瘤尚存有争议,而在等待本病例淋巴结病理结果的过程中,检验医师的确承受着骨髓细胞形态学诊断和提示淋巴瘤,可能被否定和推翻的压力。然而“山穷水复疑无路,柳暗花明又一村”,最终淋巴结活检印证了细胞形态学针对淋巴瘤的诊断,使得参与本病例诊断过程中不同专业的检验医师,技师享受和体会到辅助确诊少见病的喜悦和成就感,这个过程恰恰是提升检验质量,提高检验诊断水平的过程,是实验室诊断的魅力所在,也真正体现了检验医学实验室的临床价值和地位。
检验视界网微信平台独家首发,转载请注明来源及作者!



