标本溶血的识别、影响和处理
写在前面:
引起标本溶血的原因很复杂,有机体原因,也有操作问题,当然也有治疗的问题,那么怎么区分溶血呢?溶血对检验结果又有什么影响?难道溶血的标本一定是不合格的标本吗?今天就来说说这些问题,看看是不是你想要的答案。
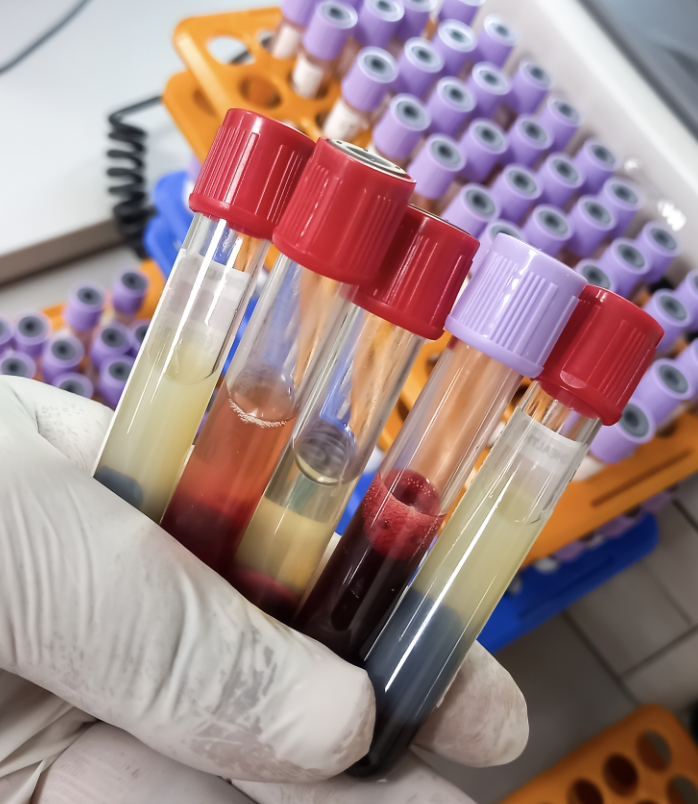
PART01:什么是标本溶血?引起标本溶血的原因有哪些?
★溶血是指标本采集后,采血管内红细胞破裂,血红蛋白逸出,使离心后血清/血浆呈现淡红色到深红色不等的一个现象。
★除了患者自身疾病或治疗引起的溶血以外,其他常见的引起标本溶血的原因有:
▼真空采血管质量问题:如负压太大(血液进入采血管后由于血细胞之间的激烈碰撞,导致细胞破裂发生溶血)、试管质量不过关(试管内壁处理不好导致血细胞挂壁而造成血细胞破裂导致溶血、添加剂质量问题等)。
▼采血不规范造成标本溶血:如操作者采血时将止血带扎得太紧,时间过长,采血时负压过大,红细胞受外力而溶血;采血时定位进针不准针尖在静脉中探来探去,造成血肿和血样溶血;静脉穿刺处用乙醇消毒,乙醇未干即开始采血也会发生溶血;采样后混匀剧烈引起的机械性损伤等。
▼标本运输过程引起的溶血:运输过程不当也会引起溶血,特别是现在应用的气动物流,对于某些标本在长距离高速运输过程会引起标本溶血的现象。
▼标本处理时候引起的溶血:如离心时速度过快引起细胞破裂,标本溶血;离心时提速太快,离心管和套管底部有硬物,使红细胞过度挤压,产生溶血。
PART02:标本溶血对检验结果有什么影响?
★标本溶血对检验结果影响很大,无论是常规项目,还是生化项目,亦或是免疫项目。其对生化项目影响最大,对免疫项目影响最复杂,对临检项目影响最隐蔽。






PART03:怎么发现标本溶血?
★这个问题看似很简单,其实很多时候也很麻烦,什么样的标本是溶血标本?溶血程度如何(对于某些项目轻度溶血是不影响结果的,而对于某些项目是不允许有微量溶血的)?轻度的溶血和轻度的黄疸怎么区别?
▼目测法:最常用但是个体差异最大的一个方法,采用的是溶血比色卡。

▼自动化仪器的溶血指数:现在的全自动生化、免疫、血凝等仪器都会给出H、I、L值,可以给出相对一个定量的溶血指数的结果,对比说明书就可以知道溶血对该项目是不是有实际意义的影响(有的仪器会通过指数提示相关项目需要人工干预)。因此,对于有相关系数的实验室建议打开这几个指标(相对于人工,仪器给出的指标更加客观)。
▼不合理结果推演法:对于不合理的结果,如红细胞计数降低而血红蛋白正常/增高/降低不符合红细胞的降低的程度,疑似有溶血的可能,这时候需要离心查看是否有溶血了。如正常患者血钾增高,正常患者NSE增高都可能是标本溶血引起(隐性溶血)。
PART04:真假溶血?
★溶血还有假性溶血吗?本文说的溶血都是机体外机制或处理方式引起的标本溶血,属于不合格标本,需要重新采样。
★所谓的假性溶血是患者本身有溶血性疾病,特别是血管内溶血引起的标本呈现溶血状态,这样的原因引起的溶血标本建议让步检验,不属于不合格标本。
★因此,当出现标本溶血时,需要注意的最主要的就是这样的问题,别让有溶血性疾病的患者的“溶血标本”不断的被退回而耽误患者的病情监测。
PART05:隐性溶血
★对于标本溶血(常规)判断起来还是比较容易的,一般认为游离血红蛋白的浓度高于0.3g/L时血浆或者血清样本才会出现肉眼可见的粉色至红色外观,此时溶血很容易被发现的。
★对于某些标本中溶血程度轻微或者伴随有黄疸的患者,其标本状态就很难判定了,这样的溶血(隐形溶血或隐匿性溶血)相对显性溶血更让人头疼。
★检验人需要注意这个现象,当出现异常不符合临床的结果时候(比如血钾、心肌酶谱、NSE等对溶血敏感度项目)需要注意这个隐匿性溶血的现象(当然也可以看仪器的溶血指数)。
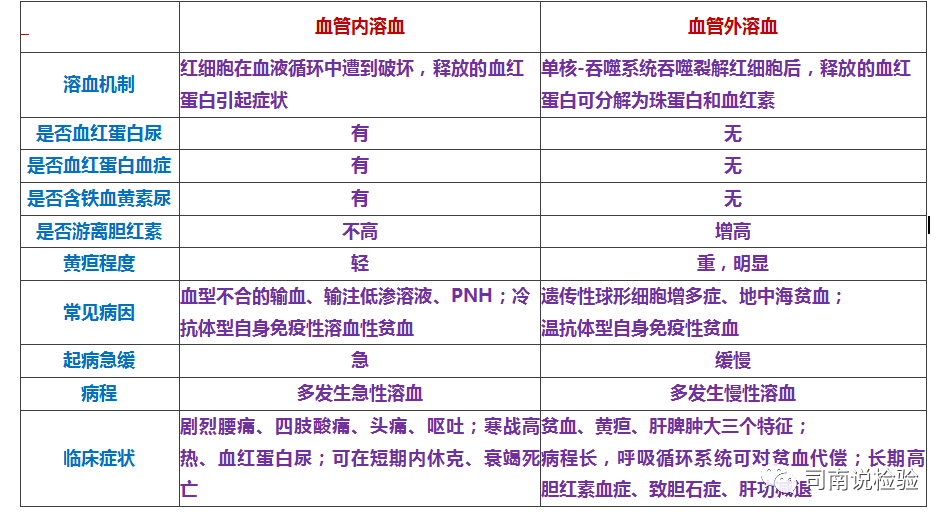
PART06:血管内和血管外溶血?
★红细胞在血管内破坏的称血管内溶血,红细胞在网状内皮细胞内破坏的称血管外溶血。血管外溶血是红细胞所受的损伤较轻,红细胞在脾、肝内被巨噬细胞识别并吞噬破坏,由于脾功能亢进而对正常红细胞的过度破坏也属血管外溶血。血管内溶血是指红细胞受损伤较重,直接在血循环中破裂,红细胞的内容物(血红蛋白)被释放入血浆。血管外溶血主要是血红蛋白代谢产物增多而引起的相应变化;血管内溶血则是血浆内游离血红蛋白增多而引起的一系列变化。
★血管外溶血一般呈慢性溶血过程,多见于遗传性球形红细胞增多症、血红蛋白病、温抗体型自身免疫性溶血性贫血,血管外溶血一般较轻,可引起脾肿大,血清游离胆红素轻度增高,多无血红蛋白尿。血管内溶血一般呈急性溶血,也可表现为慢性溶血过程,多见于PNH,G-6PD缺乏,冷抗体型自体免疫性溶血性贫血,以及药物、理化、感染等因素所致的溶血性贫血。血管内溶血多比较严重,常有全身症状,如寒战、发热、腰背酸痛、血红蛋白血症和血红蛋白尿。慢性血管内溶血尚可有含铁血黄素尿。
★血管内溶血释放的是血红蛋白,因此其血浆游离血红蛋白显著升高,释放的血红蛋白与结合珠蛋白结合使得血浆结合珠蛋白降低,此外也会引起血浆高铁血红素白蛋白升高,对于快速的血管内溶血可引起血红蛋白尿(代谢跟不上),而慢性血管内溶血可使含铁血黄素尿试验(Rous试验)阳性(代谢后)。而血管外溶血基本上表现的是代谢物增加,血管外溶血常伴高胆红素血症,总胆红素增高。其中以血清游离胆红素增加为主,结合胆红素少于总胆红素的15%。慢性溶血性贫血患者由于长期高胆红素血症导致肝功能损害,可合并肝细胞性黄疸。
PART07:怎样避免标本溶血?
★关于采样容器:推荐使用国际标准真空采血管(无特殊情况不用特制真空采血管),在采集血标本时,双向采血针尾部插入采血管后稍倾斜采血管,使其尾部针面贴近采血管的侧壁,血液沿管壁缓慢流下,避免红细胞直接撞击造成破裂。
★关于采血过程:注意采血时按照标准操作进行(每一个实验室都有对应的标本采集手册),特别对于静脉穿刺困难的患者,采血时止血带不要结扎时间过长(<1min),防止溶血的发生。如有条件可敷穿刺部位热敷,可使局部组织温度升高,改善血液循环,提高采血成功率。采样后需要混匀(8次左右)。
★注意真空采血管的采血顺序:按照各个实验室的标本采样手册的标本采样顺序进行。
★关于标本运送过程:需要注意不要暴力运输,按照标本采集手册的合适贮存方式和转运方式尽快送到检验科,有气动物流的实验室应该注意气动物流的软件程式的优化,使得短距离尽快(对于需要凝固的生化的标本需要等待完全凝固后才可传输)运送到检验科(需要有缓冲物缓冲气动物流的碰撞)。此外需要注意的是有些项目(血小板功能等)不建议用气动物流运输。是不是需要对气动物流进行周期性的评估需要根据实验室使用情况具体分析(笔者建议定期评估)。
★对于标本的处理,需要按照各个项目不同进行合适的离心等操作,期间避免引起溶血的人为操作。以保证检查标本的质量和结果的准确性。建议离心机采用恒温离心机(有前处理的设备的实验室按照前处理标准进行)并对离心机定期检测,标本按照要求进行离心,分离胶标本尽量避免二次离心(二次离心离心力建议<200g,时间3min)。离心后血液保存除特殊标本外避免冷冻引起溶血。
★需要注意的是对标本溶血的月度和年度总结,以给予临床以反馈。
司南说:标本溶血是检验科最常见的标本不合格的原因,特别是对于重症医学科室(患者不容易采样和疾病的危重性)和血液病相关科室(疾病的特殊性)等,因此对于是否标本溶血的判断至关重要(特别是轻度的溶血的判断),有前处理的实验室可能更容易一些(仪器前处理可以给出溶血指数类结果),没有前处理的实验室需要人工进行判断(对于轻度的溶血和轻度的黄疸的判断比较困难,两者判断后处理方式不同),这就需要标本处理的工作人员加以注意了。此外对于审核检验结果时候需要注意与临床不符合的情况,比如血钾异常增高但临床无症状的患者的结果(隐性溶血),红细胞计数和红细胞参数异常的(血常规看溶血相对于血清更麻烦)结果。正常的异常是正常的,异常的正常和异常的异常可能是异常的。最后说一句的就是检验科是一家(分组是正常的),每个患者都有很多标本,当出现一个异常的时候(标本状态异常,如嗜异性抗体的存在、某些疑似传染病患者、某些疑似隐匿性溶血的标本等)需要通知其他各组注意当前患者的其他标本的状态或当前患者的状态,以免出现一组纠正其他组还是错误的情况,其他的不多说了,老话继续,对于检验而言细节决定成败,检以求真,验以正德!
说明:由于笔者知识储备有限、经验有限,本文主要是整理以往的资料与实际应用中的经验,仅供交流、学习与分享使用,原版版权归原作者所用,内容不作为临床诊疗依据,如有错误请私信笔者,非商业用途,仅供专业人士参考与交流,如有侵权请与笔者联系进行删除操作,谢谢!
内容来源 | 司南说检验
图片来源 | veer、ibaotu
排版 | znm
审校 | 金宝



