如何审核一张血常规报告单
写在前面:
血常规的报告单在正常情况下还是比较容易审核的,但是其需要注意的细节也很多,特别是对血液系统疾病的提示,因此其在审核过程中相对而言就没有那么简单了,那么如何审核一张血常规报告单呢?今天就来说说这个事情(本文会很长,也可以说是血常规的一个总结性文章,可以收藏需要时再翻查)。
01 血常规报告单里面有什么
★先看一张真实的报告单(不包含网织红细胞计数和CRP、SAA)
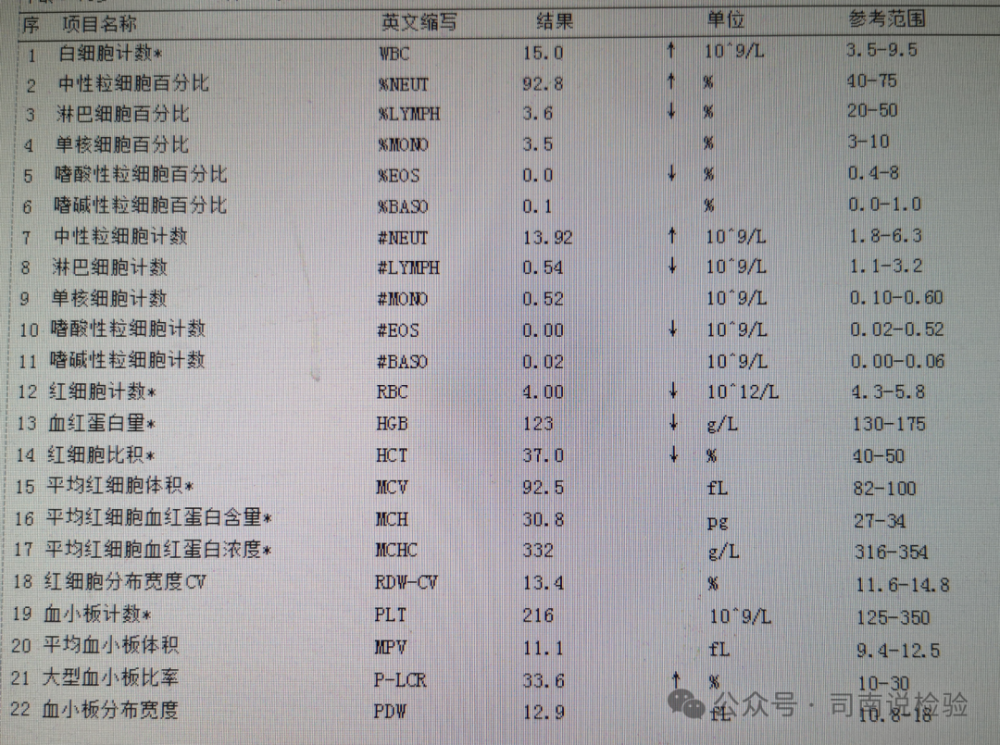
★看这个报告单,可以看出其分为三部分,也就是我们常说的红白板,1-11项为白细胞以及其计数,12-18为红细胞部分,19-22为血小板部分,在审核报告单时以这三大块分别查看,然后再进行综合分析。
02 血常规报告单审核的流程
★对于一个血常规报告单,个人的审核方式是数据/结果→散点→提示→原始数据/研究参数→镜检→临床资料。
★数据/结果指的是仪器给出的结果,看这些结果时候需要看其高低,数据之间的关系(白细胞分类哪个多那个少、红细胞和血红蛋白是否成比例,是否伴随多系的减低等等),以及与历史的结果对照(数据的比对,也就是仪器判断的差值检查,特别是对于病房的结果,看与前一次的结果相差的时间和相差的数据,是否可以用你现在的知识解释清楚)。
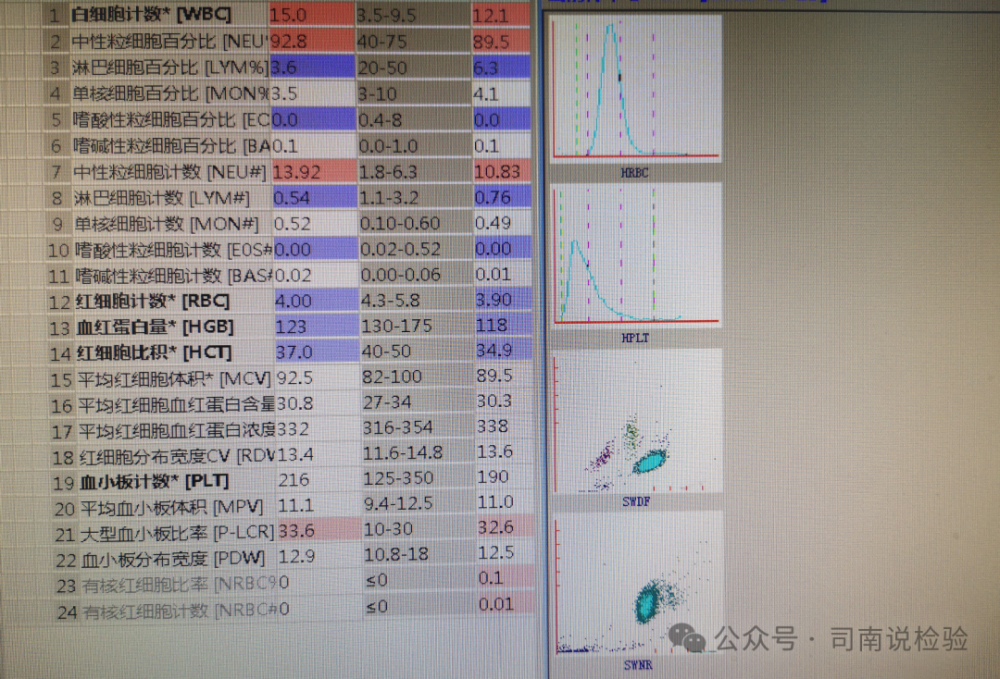
★散点图和直方图的查看,是用来判断是否有异常的散点出现/异常的直方图的出现,对于异常的散点和/或异常的直方图需要有一些了解,特别是对于血液性疾病的散点需要大概知道,提前在心里有一个初步的印象,也是后续镜检的一个主要方向(上图的右侧就是散点图与直方图)。
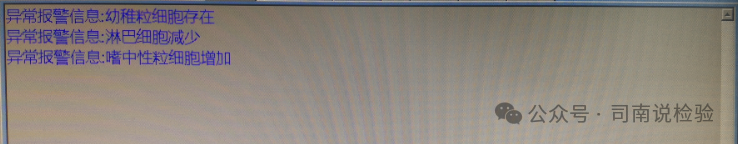
★提示信息,仪器会通过设置的规则进行判断,以给予实验室人员一些参考的提示,如是否与异常的细胞存在,是否有凝集或者贫血的出现,是否有血小板增多和/或减少的出现,以及是有异常的物质存在等。
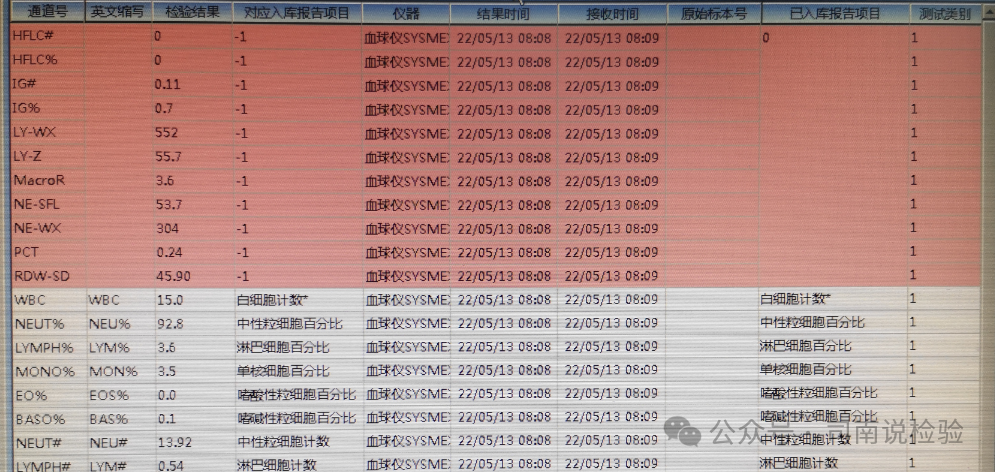
★原始结果/研究参数:这里面仪器会给出实验的原始结果,包括很多研究参数,这些都是可以作为“异常结果”判断的一个数据支撑,包括原始细胞存在/存在多少,异常细胞存在/存在多少,常规通道无法计数或者分类时仪器提供的分类等等,这些信息可以辅助实验室人员对结果的进一步判断。
★对于任何一个结果,笔者建议都要认真对待,特别是现在都AI智能自动审核的情况下,过滤下来的结果都是认为“有问题”的结果,无论这些问题多大,都是需要仔细思考的,并且对于一个结果的正常与否(是否可以回报),需要不同手段进行循环验证(及所谓的一个验证只是结果,双重验证结果的正确度会更高),以保证每一个结果都可以真实的反映出患者真实的状态,这些也都是我们检验人所追求的。
03 血常规报告单审核——数值/数据
★对于数值的审核,需要注意的是数量的多少,以及与历史结果的对照的变化,笔者认为数值的多少对于疾病是一个重要的提示意义(特别是对于血液系统疾病,当数值特殊的高/低,并有伴随的数值的改变,如WBC增高明显伴随贫血和/或血小板降低等是需要格外注意的,此外还包括白细胞分类时单核细胞出奇的增高也是需要注意的),而历史的比对(趋势性变化)结果代表了疾病转归的过程,更是需要引起我们检验人员注意。
★白细胞就计数与分类
▼白细胞计数增高:通俗意义上说,白细胞计数增高就是一个感染,其生理性增高主要见于月经前、妊娠、分娩、哺乳期妇女、剧烈运动、兴奋激动、饮酒、餐后等,新生儿和婴儿高于成人(新生儿和幼儿有相应的参考范围,不是每一个单位都应用的分层参考区间,这个需要与医生确认)。 病理性增高主要见于各种细菌感染、严重组织损伤或坏死、白血病、恶性肿瘤、尿毒症、糖尿病酮症酸中毒以及有机磷农药、催眠药等化学药物的急性中毒,应用某些升白细胞的化学药物也会促使白细胞增高。
▼白细胞计数减低:疾病主要见于流行性感冒、再生障碍性贫血、白血病等。在用药(应用磺胺药、解热镇痛药、部分抗生素、抗甲状腺制剂、抗肿瘤药)后也会出现白细胞降低的现象,一些特殊感染:如伤寒、副伤寒、结核、风疹、疟疾等会出现白细胞不增反降的现象。此外在放射线、化学品(苯及其衍生物)等也会引起的影响。
▼中性粒细胞病理性增高: 主要见于一些急性感染或化脓性感染:包括局部感染(脓肿、疖肿、扁桃体炎、阑尾炎、中耳炎等);全身感染(肺炎、丹毒、败血症、猩红热、白喉、急性风湿热)。轻度感染白细胞和中性粒细胞百分率可增多;中度感染计数可>10.0×109/L;重度感染计数可>20.0 ×109/L,并伴明显的核左移。在中毒(尿毒症、糖尿病酮症酸中毒、早期汞中毒、铅中毒,或催眠药、有机磷中毒)和出血等疾病(急性出血、急性溶血、手术后、恶性肿瘤、粒细胞白血病、严重组织损伤、心肌梗死和血管栓塞)等也会出现中性粒细胞增高的现象。
▼中性粒细胞病理性降低:伤寒、副伤寒、疟疾、布氏杆菌病、某些病毒感染(如乙肝、麻疹、流感)、血液病、过敏性休克、再生障碍性贫血、高度恶病质、粒细胞减少症或缺乏症、脾功能亢进、自身免疫性疾病等。中毒损伤(重金属或有机物中毒、放射线损伤等)和一些药物(抗肿瘤药、苯二氮革类镇静药、磺酰脲类胰岛素促泌剂、抗癫痫药、抗真菌药、抗病毒药、抗精神病药、部分非甾体抗炎药等)也会引起中性粒细胞降低的现象。
▼淋巴细胞病理性增多:传染病:百日咳、传染性单核细胞增多症、传染性淋巴细胞增多症、结核病、水痘、麻疹、风疹、流行性腮腺炎、传染性肝炎、结核及其他传染病的恢复期等。血液病:急、慢性淋巴细胞白血病、白血病性淋巴肉瘤等,可引起淋巴细胞计数绝对性增多;再生障碍性贫血、粒细胞缺乏症也可引起淋巴细胞百分率相对性增多。此外,也可见于肾移植术后发生排斥反应期。
▼ 淋巴细胞病理性减少:传染病的急性期、放射病、细胞免疫缺陷病、长期应用肾上腺皮质激素后或接触放射线等。此外,各种原因引起中性粒细胞增多时,淋巴细胞也可相对减少。
▼单核细胞病理性增多:传染病或寄生虫病(结核、伤寒、亚急性细菌性心内膜炎、急性传染病的恢复期、疟疾、黑热病)、血液病(单核细胞白血病、粒细胞缺乏症恢复期)等。其中发现血液病的很多一部分是因为单核细胞异常增高,所以在看到检验报告单核细胞异常增高时需要特别注意,多问医生一句。
▼嗜酸性粒细胞病理增多:过敏性疾病:支气管炎、支气管哮喘、荨麻疹、药物性皮疹、血管神经性水肿、食物过敏、热带嗜酸性粒细胞增多症、血清病、过敏性肺炎等。皮肤病与寄生虫病:牛皮癣、湿疹、天疱疮、疱疹样皮炎、真菌性皮肤病、肺吸虫病、钩虫病、包囊虫病、血吸虫病、丝虫病、绦虫病等。血液病:慢性粒细胞性白血病、嗜酸性粒细胞性白血病等。
▼嗜碱性粒细胞病理性增多:慢性粒细胞性白血病,常伴嗜碱性粒细胞增多,可达10%以上;或淋巴细胞瘤、红细胞增多症、罕见嗜酸性粒细胞性白血病、骨髓纤维化或转移癌等。创伤及中毒:脾切除术后;铅中毒、铋中毒,以及注射疫苗等。
★红细胞系的临床意义
▼红细胞计数增多的情况不多见,生理性增多主要见于机体缺氧和高原生活、胎儿、新生儿、剧烈运动或体力劳动、骨髓释放红细胞速度加快等。临床常见的一般都是生理性相对增多,严重呕吐、腹泻、排尿过多、休克、多汗、大面积烧伤,由于大量失水,血浆量减少,血液浓缩,使血液中的各种成分浓度相应增多,仅为一种暂时的现象。当出现病理性绝对性增多时需要注意:病理代偿性和继发性增多,常继发于慢性肺心病、肺气肿、高山病和肿瘤(肾癌、肾上腺肿瘤)患者;最重要的一个病理性增多的疾病就是真性红细胞增多,为原因不明的慢性骨髓功能亢进,红细胞计数可达(7.0-12.0)×1012/L。
▼红细胞计数降低原因很多也十分复杂,主要有造血物质缺乏(由营养不良或吸收不良而引起,如慢性胃肠道疾病、酗酒、偏食等,引起铁、叶酸、维生素等造血物质不足,或蛋白质、铜、维生素C不足均可致贫血)、骨髓造血功能低下(原发性或由药物、放射线等多种理化因素所致的再生障碍性贫血、白血病、癌症骨转移等,可抑制正常造血功能)、红细胞破坏或丢失过多(如先天失血或后天获得性溶血性贫血、急慢性失血性贫血、出血等)、继发性贫血(各种炎症、结缔组织病、内分泌病等引起的继发性贫血)。
▼血红蛋白病理性增多主要见于慢性肺源性心脏病、发绀型先天性心脏病、真性红细胞增多症、高原病、大细胞高色素性贫血以及某些肿瘤如肾癌等疾病。也可以因为创伤、大量失水、严重烧伤等引起相对性增多。
▼血红蛋白减少的原因很多也很复杂,首先是出血,血红蛋白量减少的程度与红细胞相同,见于大出血、再生障碍性贫血、类风湿性关节炎及急、慢性肾炎所致的出血等。其他重要疾病如血红蛋白量减少的程度比红细胞严重,见于缺铁性贫血,是由慢性反复出血所引起,如胃溃疡病、胃肠肿瘤、妇女月经过多、痔疮出血等,而红细胞减少的程度比血红蛋白量严重,见于大细胞高色素性贫血,如缺乏维生素B12、叶酸的营养不良性贫血及慢性肝病所致的贫血等。
★血小板检查的临床意义
▼ 血小板计数增多主要见于创伤,如急性失血性贫血,脾摘除术后、骨折后,可见一过性血小板增多。其他疾病如见于原发性血小板增多症、慢性粒细胞性白血病、真性红细胞增多症、多发性骨髓瘤、骨髓增生病、类白血病反应、霍奇金病、恶性肿瘤早期、溃疡性结肠炎等。
▼血小板计数减少的原因很多,其机理也很复杂,主要原因有血小板合成减少(骨髓造血功能障碍、再生障碍性贫血、各种急性白血病、骨髓转移瘤、骨髓纤维化、多发性骨髓瘤、巨大血管瘤、全身性红斑狼疮、恶性贫血、巨幼细胞性贫血)、血小板破坏过多(特发性血小板减少性紫癜、肝硬化、脾功能亢进、体外循环等)、血小板分布异常(脾肿大、各种原因引起的血液稀释)、其他疾病(弥散性血管内出血、阵发性睡眠血红蛋白尿症、某些感染(如伤寒、黑热病、麻疹、出血热多尿期前、传染性单核细胞增多症、粟粒性结核和败血症)、出血性疾病(如血友病)、坏血病、阻塞性黄疸、过敏性紫癜等)、用药(药物中毒或过敏。如甲砜霉素有骨髓抑制作用,可引起血小板减少;抗血小板药噻氯匹定、阿司匹林也可引起血小板减少;应用某些抗肿瘤药、抗生素、细胞毒性药可引起血小板减少等)。
04 血常规报告单审核——散点图/直方图
★散点图是需要多注意的,需要记住其形成的原理,以及不同细胞在散点图的位置和形成的方向,当位置和方向出了问题就要想到多出来的散点是什么特征,提示自己大致是什么细胞,然后去镜检判断。而红细胞直方图和血小板直方图虽然相对简单,但也可以提示需要信息,也是需要掌握的,各厂家的散点图和直方图基本上一致。
★白细胞散点图的意义(以迈瑞的散点图为例)
▼DIFF通道:DIFF通道(sysmex对应的是WDF通道)是正常白细胞分类的通道,对于正常的散点图需要记住相应的位置和方向,当然原理是必须记忆的,这两个是异常结果推理的基础,当某个不应该出现散点位置出现散点,或者某个正常位置的散点的形态发生变化(位置或方向),都要注意是否出现异常的情况(血常规最主要的一个问题是不能漏掉血液性疾病)。
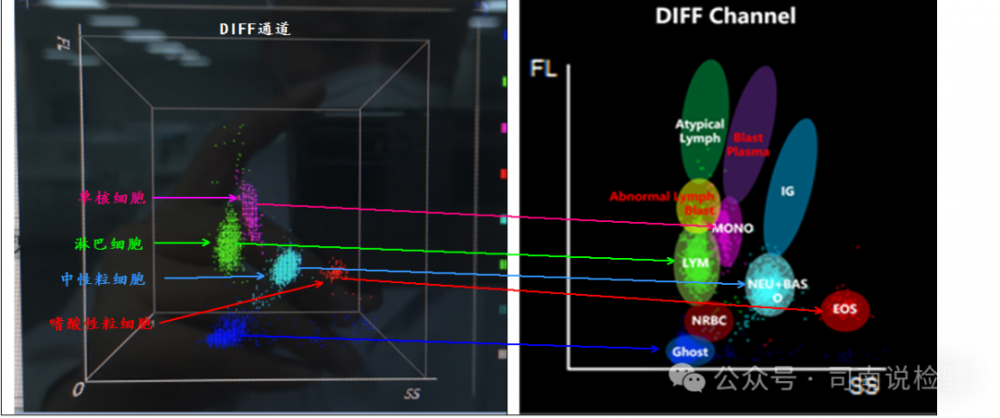
▼Plasma指浆细胞,实际上浆细胞也可位于Atypical Lymph(异型淋巴细胞)区。
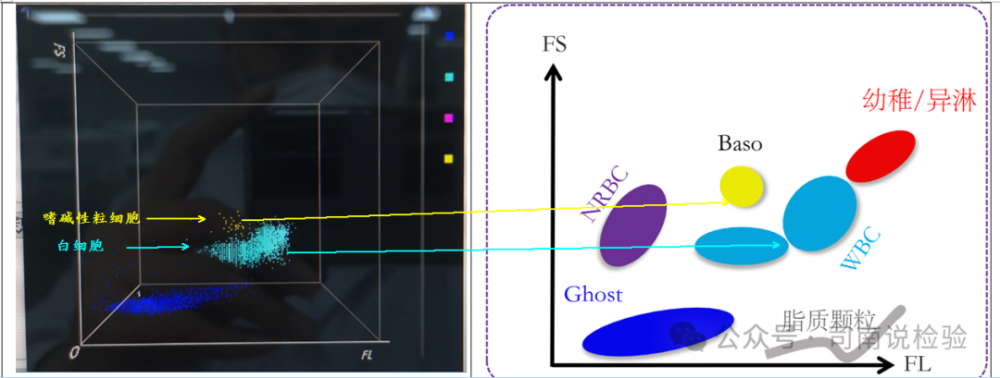
★WNB通道:WNB通道(对应的sysmex的是WNR通道)主要把“白细胞”分为三部分,其中一部分是白细胞群(最多的地方,蓝色散点),其座上角是嗜碱性粒细胞区域(BASO),在白细胞左侧的位置是有核红细胞区域(NRBC)。
▼对于散点图的理解其实很简单,以常用的DIFF通道解释,其常用坐标为SSC和FL,SSC为侧向散射光,其主要反映细胞内部结构复杂程度,可以简化为颗粒的多少/大小,及颗粒越多/越大,则SSC越大,散点越靠右。淋巴细胞大多无颗粒,或者有少量颗粒所以在最左侧,单核细胞是细小的粉尘样颗粒,并不充满整个胞质,其复杂程度大于淋巴细胞,因此在淋巴细胞右侧,而中性粒细胞的颗粒充满胞质,比单核细胞更复杂,因此在单核细胞右侧,而嗜酸性粒细胞的颗粒比中性粒细胞更粗大,也充满胞质,因此其在横坐标的最后侧。嗜碱性粒细胞单独在WNB散点图中测定,DIFF中无法区分嗜碱性粒细胞与中性粒细胞。FL代表的是侧向荧光,其反映细胞核酸/细胞器的含量,粗暴一点理解为染色质聚集程度/胞核大小,染色质越聚集/胞核越大,则散点越靠上,再粗暴一点其代表的是核酸含量,核酸含量越高其位置越高(偏上),正常情况下,单核下拨细胞核最大的,因此其在最上端,淋巴细胞中小淋巴细胞的胞体虽然小了点,但染色质比成熟中性粒细胞更为聚集,胞核有时甚至不比中性分叶核粒细胞小,大淋巴细胞不仅染色质比中性粒细胞更为聚集,胞核也比中性粒细胞大,因此,淋巴细胞散点的中心位置在中性粒细胞散点中心位置的上方,嗜酸性粒细胞一般分两叶,和中性分叶核粒细胞的胞核差不多大,但比中性杆状核粒细胞的胞核小些,所以嗜酸性粒细胞和中性粒细胞的高度相近,但上限要低些,而当出现原始细胞或者反应性临床细胞时,其核酸含量就会增加,其散点图就会向上延伸(胞体相对而言增大的不多),因此,当在不应该出现散点图的位置上出现散点,或者在本来散点很多的地方出现强三点,或者散点的方向出现问题时,都需要进行镜检,以排除或重点提示相关血液性疾病的可能。
★红细胞直方图
▼正常红细胞直方图是一条近似正态分布的单峰曲线,通常位于36-360 fl 范围内,横坐标表示RBC体积,纵坐标表示不同体积红细胞出现的频率。正常红细胞集中在50-200 fl 范围内,可见两个细胞群体:一个是红细胞主群,从50-125 fl ,为一个两侧基本对称、较狭窄,呈现倒扣钟状的正态分布曲线;另一群是大细胞群,位于主群右侧不与X轴重合拖尾部分,分布在125 fl -200 fl 区域,又称“足趾部”,是一些大红细胞、网织红细胞、红细胞的二聚体、多聚体及白细胞的混合物。
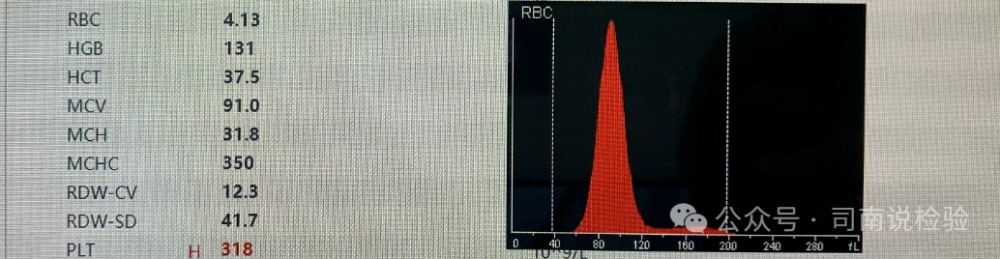
▼红细胞的直方图可以看做是一个横坐标大小纵坐标多少的二维坐标系,当出现峰值移动或者不该出现峰值的地方出现峰值就需要我们注意了,此外,当治疗/疾病发展的过程中也会出现峰值的移动(比如缺铁性贫血铁剂治疗后等),因此,在临床实践中需要注意历史结果的比对和其与疾病治疗过程中的应有反应相对比,已确定结果合理或结果不合理。
★血小板直方图
▼血细胞分析仪通常在2-30fl范围分析血小板,正常血小板主要集中在于2-20fl范围内,一般在25-30fl之间的某一点与横坐标重合,直方图是一条呈对数正态分布的光滑曲线。平均血小板体积(MPV) 是血小板直方图曲线所含的群体算术平均体积,正常人的MPV 值与血小板数量呈非线性负相关,此外血小板还有许多其他参数所描述,这些参数也有着重要的提示意义。
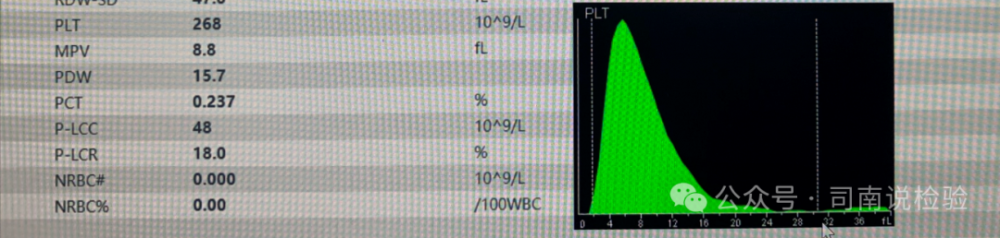
▼血小板的直方图与红细胞的直方图其实是一个图,只是依靠体积大小进行分割出两个颜色不同的图,因此,在临床实践中需要注意两者相互混淆的情况,如缺铁性贫血的小红细胞,如大或巨大血小板混入红细胞等等,活学活用,切莫死板。
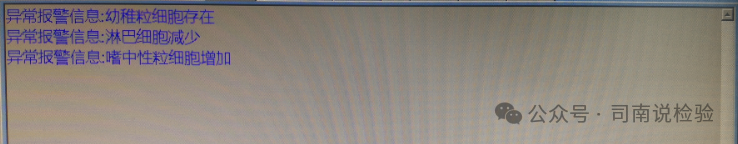
05血常规报告单审核——提示信息
★对于提示信息的作用是在标本量很多的情况下可以给予审核者一个思路或者说是方向,虽然提示信息与散点图或者原始结果或者历史结果等等基本一致,但是对于一个一天需要审核成百上千结果的工作人员是一个良好的工具,特别是对于有智能拦截规则的实验室,被提示或者被拦截的都是需要去认真多看一眼的,已排除是否有血液疾病或者标本异常的问题引起的结果“异常”,因此,笔者建议一定要看一眼这个提示(当然拦截规则需要设定,并且验证)。
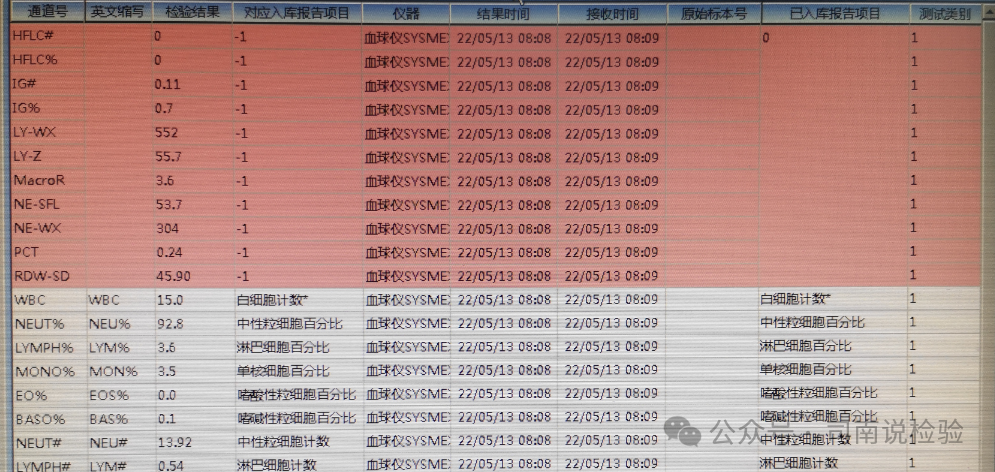
06 血常规报告单审核——原始数据和研究参数
★这是一个很神奇的地方,这里有很多参数是可以为实验室人员使用的,比如经常使用的IG(IMG)、HFLC(HFC)、NRBC等等,与提示信息一样,都会给实验室工作人员一个方向上的提示,是出现原始细胞还是出现了有核红细胞还是出现了异常和/或反应性淋巴细胞等,其也会为仪器无法分数的白细胞给出一个参考的分数,此外还有很多研究参数等待我们去开发和研究,这部分其实很有趣,值得多看一眼。
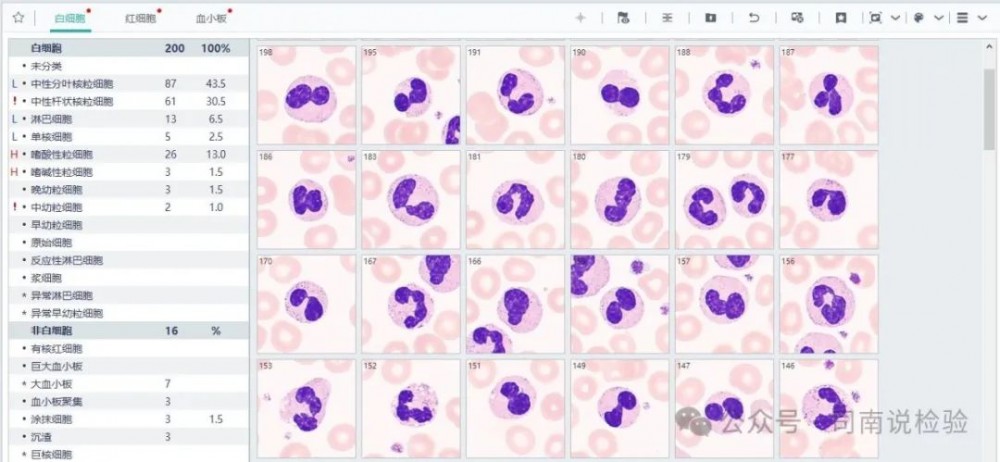
07 血常规报告单审核——显微镜镜检
★当审核了试验数据,比对了历史结果,看了提示信息和原始结果后,发现该患者可能是一个血液性疾病(有大致的方向)或者对其结果有一些异议(排出样本问题),那么就是最关键也是临检室能做的最后一步——推片且显微镜镜检(大部分实验室中的细胞室不属于临检室),这个是需要下功夫学习的地方,很多的后续的诊治是以这个提示为方向的,因此建议所有临检室人员能认真的对待形态学的部分内容,不漏下一个异常的血液病患者也是我们作为临检工作人员的必备课程。虽然现在很多实验室都使用了推片/阅片机,但是AI短时间内没有取代实验室镜检的可能,因此还是建议各位老师们多看多思考,多一份认真也许就能救回一条人命,这个也许就是检验人的责任吧。
08 血常规报告单审核——临床资料
★对于审核报告单,特别是对于“诊断”以后的报告单,在审核以前建议打电话与临床医师沟通或者翻阅临床患者资料,查看一下您的“诊断”是否与临床资料相符合,并对其特殊情况给予危急值或者等同危急值处理(M3),以保证“特殊报告单”可以正确的使用到临床诊治之中。
司南说:血常规的审核需要找到一个完整或说合理的方式,笔者习惯于查看散点图和原始数据,因此建议数据/结果→散点→提示→原始数据/研究参数→镜检→患者临床资料的方式进行审核报告单,虽然有些繁琐,但目的仅仅是不漏过一个血液病患者,虽然繁琐但也是值得的,这里需要注意的是形态学的学习和临床资料的翻阅,这也是作为临检工作人员最快的进步方式,此外,需要提示的是不是一个点给可以判断一个事情的,一定要综合分析综合考虑,最后永远是那句老话,对于检验而言细节决定成败,检以求真,验以正德!
说明:由于笔者知识储备有限、经验有限,本文主要是整理以往的资料与实际应用中的经验(其中建议仅供参考),仅供交流、学习与分享使用,内容不作为临床诊疗依据,如有错误请私信笔者,非商业用途,仅供专业人士参考与交流,如有侵权请与笔者联系进行删除操作,谢谢!
参考资料:
1. 《诊断学》第八版,人民卫生出版社
2. 全国临床检验操作操作规范(第四版)
3. 医学检验项目及临床应用(第二版)
4. 迈瑞仪器说明书等
内容来源 | 司南说检验
图片来源 | veer、ibaotu
排版 | znm
审校 | 金宝



