【检验临床面对面】检验师——争当一名合格的临床侦察兵
作者:杜永光,河南大学淮河医院检验科
几天前的一个下午,我值班的时候收到了一套急诊病人的化验标本。不敢怠慢,就让实习学生赶快处理。“老师,你看看这个人血常规结果不正常啊,有危急值!”学生喊道。我赶紧过去审核结果,如下图:
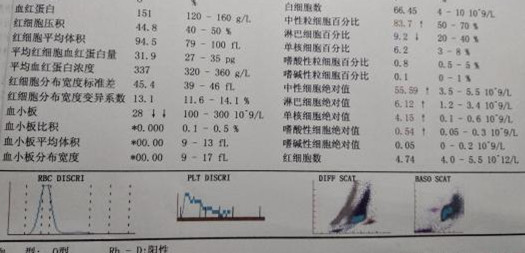
分析1:高白,血小板减少。2:PLT直方图异常。3:WDF散点图有灰区,出现幼稚粒细胞。4:WNR散点图出现有核红。而且仪器提示原始细胞/异常淋巴细胞。“触发了复检规则,需要涂片镜检”我对学生说。很快,镜检有了结果:

没见原始细胞,只是有明显的幼稚粒细胞和少量异淋,不太支持血液系统疾病,更像是重度感染,难道是?我心中有了一个猜测。
随即我看了该病人的入院记录:男,68岁。主诉:发热伴胸闷8天。现病史:患者8天前受凉后出现发热,最高38.5度,伴胸闷。其他无明显异常,曾在当地诊所输液,体温可恢复正常,但随后再次发热。1天前,上述症状加重,并伴有全身无力,黑便,潜血弱阳性,伴有恶心。随就诊当地镇医院,考虑:脓毒性休克。给予静脉药物治疗,不详。治疗期间伴尿少,排尿困难。我院以“发热待查”收入了呼吸科。既往有高血压1年,否认慢性病史、传染病史、过敏史等。入院后查体可见上颚部口腔黏膜有指甲大小片状出血斑,余无明显异常。我了解了病人情况后,其他急诊结果也陆续出来了。
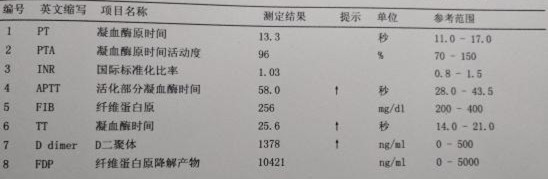
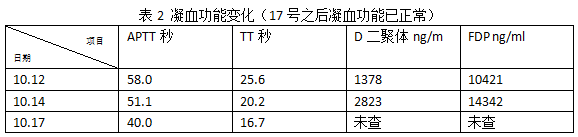
凝血功能异常,D二聚体、FDP明显增高。
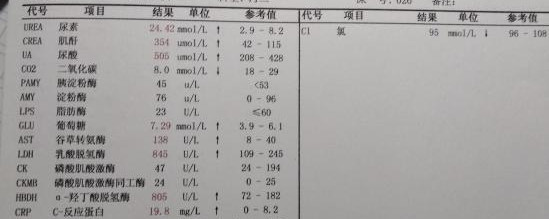
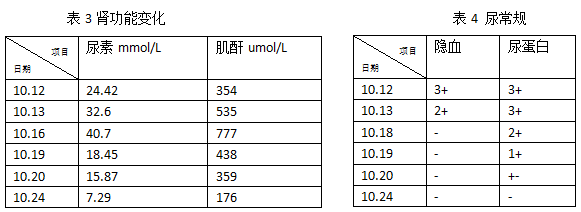
肾功能明显异常。
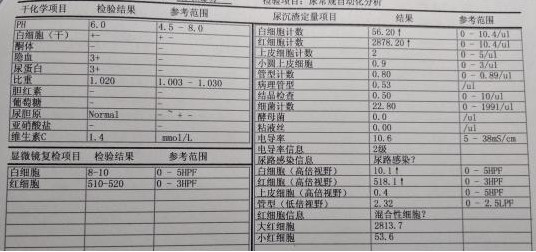
隐血3+、尿蛋白3+。
看着这些结果,结合病人的情况。我拿起了电话打给了病人的主管大夫“给你们报告危急值,另外我建议你可以问问病人发病前有没有接触老鼠,或者家里有没有老鼠,因为结合这个人的病史和我们检验科的检查结果,病人不排除流行性出血热的可能,可以送标本到市疾控中心查一查出血热抗体,首先排除出血热后再考虑血液系统疾病或其他疾病及做相关检查。”主管大夫表示还是要找血液科会诊一下,因为对于6万多的白细胞伴血小板低,其他科室一般会联系血液科会诊,后来我得知血液科给的建议基本和我相同。两天后送市疾控中心的出血热IgG、IgM提示阳性。

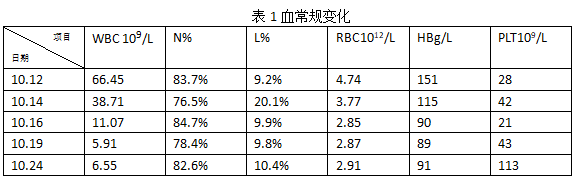
会同传染科、肾病科、消化科会诊后该病人转入传染科行进一步治疗。在该病人治疗过程中的实验室相关检查(部分日期)的结果变化我也做了总结:
三测表
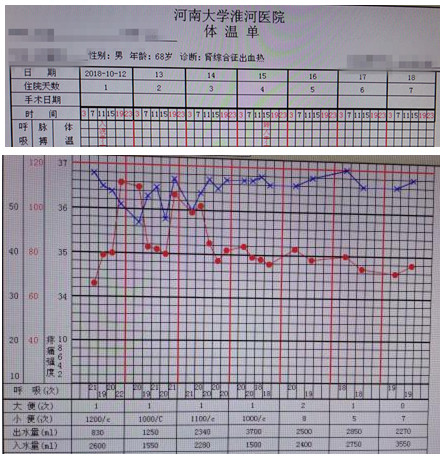
病人经过治疗,病情明显好转。
再来复习一下流行性出血热的相关实验室指标。
流行性出血热:由汉坦病毒引起,伴有明显的肾病综合征的出血热。以鼠类为传染源。
典型病例具有“三类”,“五期”。
“三类”:指发热、出血、肾损害三类症状。
“五期”:发热期、低血压休克期、少尿期、多尿期、恢复期。
实验室指标:
血常规:RBC和Hb的增加,多在发热期和低血压休克期,血浆成分外渗,使血液浓缩,造成相对性增高。
WBC早期总数正常或偏低,3~4日后即明显增高,多在(15~30)×10^9/L,少数可达(50~100)×10^9/L。白细胞分类和淋巴细胞形态异常对本病的早期诊断和预后判定有重要意义。早期粒细胞增多并出现核左移,中毒颗粒和空泡。异型淋巴细胞在1~2病日即可出现,且逐日增多,一般为10%~20%,部分达30%以上,至少尿末期下降或消失。
PLT明显减少,低血压及少尿期最低,半数以上病例<60×10^9/L,亦有<40×10^9/L。
尿常规:显著的尿蛋白是本病的重要特点,也是肾损害的最早表现。
生化:尿素氮及肌酐升高,程度及幅度与病情成正比。
凝血功能:凝血因子大量消耗,血小板下降,PT和APTT延长,纤维蛋白原降低。继发性纤溶亢进表现为凝血酶凝固时间延长,纤维蛋白降解物增加。
虽然这只是一个很平常的病例,但是对于我——一个检验君来说还是有很大的感触。临床对我们检验科缺乏足够的信任,这是我们检验人员的痛处,不是说不信任检验结果,而是我们对临床的参与度不够。检验结果准确是检验科的立足之本,可是检验科的发展仅仅靠准是不够的,我们要走出去,学会和临床沟通,能够解答临床提出的疑惑,参与临床的病例讨论,给予临床一些提示性建议或意见。总之我们要做检验师,不做检验匠!
“检验师用心做检验、检验匠用手做检验;检验师知其然而知其所以然、检验匠知其然不知其所以然;检验师从检验结果看到的是病人的病情、检验匠从检验结果看到的还是结果。”这是我从丁香园读到的一位老师的经典总结,至今记忆犹新。真的,“打铁还需自身硬”,只要用心,只要学习,我们能做一名合格的临床侦察兵。
检验视界网微信平台独家首发,转载请注明来源及作者!



