女性20岁后,这5个检查每年千万别漏做!尤其是有性生活的人
前几天
我们推送了一篇关于宫颈癌的文章
有性生活的人表示很害怕


而没有性生活的单身狗都在暗自庆幸

别高兴得太早了,你以为没性生活就安全了?
NO!
女性独特的生殖器结构,如果再加上不良生活习惯、巨大生活工作压力,即使没有性生活也容易患,有人20出头就被妇科病缠身。
可怕的是它们还不像感冒,能一眼看穿,很多都是不痛不痒,暗自“滋长”,等到发现时也晚了。

21岁的小雅(化名)是一名大四学生,从小到大学习、生活都一帆风顺。
提早发现身体可能存在的问题,是特别重要的。建议20岁后的女性最好定期做6项检查,尤其是有性生活的人。
这些检查有助于及早发现宫颈癌、卵巢癌、乳腺癌,还有子宫肌瘤等常见妇科病,做到早预防、早发现、早治疗。

妇科常规检查是妇科医生对患者内外生殖器官的体格检查,很多女性对这项检查接受无能,觉得很羞耻。
但羞耻归羞耻,检查还是一定要做的,它是诊断妇科疾病的第一步,简单的操作就能发现很多问题。
一般来说,这项检查大致可分为3步:
✎ 一看外
检查的内容包括外阴发育情况,阴毛分布,外阴有无赘生物、肿物,皮肤有无红肿、色素沉着;
✎ 二看内
观察阴道和宫颈的情况:
● 阴道是否通畅,黏膜的颜色,阴道内的分泌物情况;
● 宫颈的形状,宫颈口是否光滑,有无赘生物或肿物;
● 宫颈口的分泌物情况,有无接触性出血。
✎ 三摸查
也就是双合诊检查,即医生将一手两指放入阴道内,另一手在下腹部,两手配合触诊子宫和附件的情况:
● 了解宫颈的硬度,宫颈有无抬举痛
● 子宫的大小、位置、形状、硬度,有无压痛
● 双侧附件有无包块、增厚、压痛等

▲ 检查前,医生会仔细询问病人的性生活情况。对于从未有过性行为的人,通常只会做外阴检查,不会损伤处女膜。

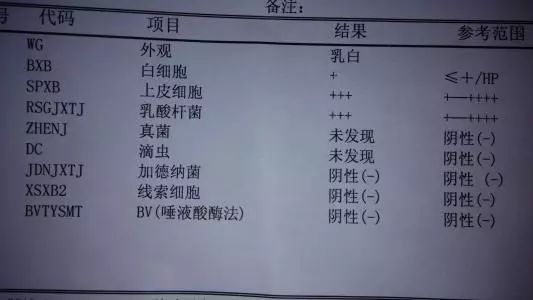
医生会用棉签从阴道口或内部沾取一点分泌物进行检验,检查内容主要包括阴道pH、阴道清洁度、阴道微生物等。
到时候会出一个检查报告单,各项目检查的结果会给你写得清清楚楚,但最关键的是要看明白。
一般阴道清洁度分为四度:
● Ⅰ度、Ⅱ度都是正常
● Ⅲ度,有炎症但不严重,并非一定要用药物治疗
● Ⅳ度,多见于严重的阴道炎,需要进行治疗
图片来源:网络
滴虫、霉菌:显示阳性,表示有感染。
酵母菌(孢子):阳性可提示有真菌。
红细胞:阳性提示有血,可能是阴道流血,或月经前后。
线索细胞:阳性,说明有感染霉菌性阴道炎。

宫颈癌尤其偏爱有性生活的女性,所以,一旦有了性生活就得长点心了。
不过,也不必过于担心害怕。
因为如果能在早期及时发现,采取措施,其根治率是很高的。
所以,规范的定期筛查很重要。
不同年龄段,采用不同筛查的方法:
● 有性生活史的女性,从21岁开始,应该接受宫颈癌筛查;小于21岁的,不管有没有性生活都不用做。
● 21~29岁的女性,每3年做一次TCT检查(宫颈细胞学检查);
● 30~65岁的女性,建议最好每5年做一次TCT+HPV联合检测;或者选择继续每3年做一次单独TCT检查。
HPV与TCT详解
HPV和TCT的确是与宫颈癌筛查相关的常用检查,但部分患者会因此产生担忧,认为医生考虑有宫颈癌的可能才给做这两个检查。鉴于类似情况在妇科门诊的常见性,故在这里给大家做一下HPV和TCT检查的科普,希望能帮助大家少一分担忧,多一分健康。
首先需要跟大家简单介绍什么是子宫颈癌(习称宫颈癌),宫颈癌是女性生殖系统最常见的恶性肿瘤,高发年龄为50~55岁,但近年来,特别在较年轻的城市女性人群中,宫颈癌发病率有逐年上升的趋势。 那么导致宫颈发生癌变的原因是什么呢?
医学研究发现人乳头瘤病毒(HPV)是导致宫颈病变和宫颈癌的元凶。目前世界上已发现有120余种HPV,大约35种型别与生殖道感染相关,其中约20种与肿瘤有关。根据危险性的高低,将可能导致宫颈病变和宫颈癌的HPV亚型称为高危型,最常见为HPV16和18型,而致癌风险低的HPV称之为低危型。年轻妇女感染HPV很常见,绝大多数为一过性感染,都将被自身免疫系统清除而不会致病,因此,不必为一次高危型HPV阳性而紧张,只有高危型HPV持续感染才可能导致宫颈癌前病变或宫颈癌,需要引起足够的重视。
TCT是新柏氏液基细胞学技术的英文缩写,是目前国际上较先进的一种宫颈脱落细胞学检查技术,相比传统宫颈巴氏涂片明显提高了宫颈异常细胞的检出率,目前该方法已普遍应用于临床。TCT报告的结果主要分为以下7种:
● 未见上皮内病变细胞或恶性细胞(NILM):表示宫颈细胞正常,无需特殊处理。
● 不能明确意义的非典型鳞状细胞(ASC-US):表示宫颈细胞可能发生了病变,若合并高危型HPV感染则需要阴道镜下宫颈活检确诊,如无高危型HPV感染,可3-6月后复查TCT。
● 非典型鳞状细胞不排除高度鳞状上皮内病变(ASC-H):表示宫颈细胞发生了癌前病变或癌,但细胞的异常不够确切诊断,需要阴道镜下宫颈活检确诊。
● 低度鳞状上皮内病变(LSIL):表示宫颈细胞可能发生了低级别的癌前病变,需要阴道镜下宫颈活检进一步确诊。
● 高度鳞状上皮内病变(HSIL):表示宫颈细胞发生了可疑高级别癌前病变,需要进行阴道镜下宫颈活检确诊。
● 非典型腺细胞(AGC):表示宫颈管细胞发生了一些病变,需要进行阴道镜检查及宫颈管组织病检确诊。
● 鳞状细胞癌:表示宫颈细胞已经发生了癌变,若能明确组织类型,报告为角化型鳞癌,非角化型鳞癌等。
简单总结这两项检查之间的关系,HPV是检测有无可能导致宫颈病变和宫颈癌的高危病毒感染,TCT是检查在致病因素的作用下,宫颈细胞是否发生了异常变化,也就是说HPV是查原因,TCT是看结果。因此,只有结合这两项结果,才有助于医生做出准确的诊断。
由于高危型HPV持续感染是子宫颈癌发生的必要条件,为尽早发现宫颈癌前病变和宫颈癌,我们建议:只要性生活超过3年的女性和30岁以上的女性,最好每年做一次高危型HPV和TCT检查,若连续两年检查结果均为正常,可以间隔2-3年检查一次。HPV和TCT检查均采集的是宫颈表面的脱落细胞,因而留取标本时患者是没有任何疼痛感觉的,所以没必要对检查过于紧张和焦虑。
宫颈癌是目前所有癌症中唯一病因明确(高危型HPV)、唯一可以早期预防和治疗、唯一有希望彻底根除的癌症。因此,只要定期进行科学合理的筛查和随访,女性朋友们就能远离这一最常见的妇科恶性肿瘤。

图片来源:giphy.com
▲ 注意
① 即使打了宫颈癌疫苗,也要定期做宫颈癌筛查。疫苗只有预防作用,而且并不能完全防止宫颈癌的发生。
② 只要有过性经历的人,不管有多长时间没有性生活,也需要定期做筛查。

妇科B超,在妇科疾病的诊断上犹如“火眼金睛”。
通过B超检查,很容易就能观察到子宫和卵巢的异常变化,对子宫肌瘤、子宫畸形、卵巢肿瘤、盆腔包块等诊断起着重要的辅助作用。
图片来源:giphy.com
检查方式主要经腹、经阴道等方式,要依据不同的情况来选择:
● 有过性生活的女性,最好选阴道超声,无需憋尿,结果还更准确;
● 没有性生活的女性,适合做腹部超声。

乳腺检查是发现乳腺疾病的必要检查,不少未婚未育的女性却认为自己年轻、没有性生活,不需要作乳腺检查。
其实恰好相反,30岁以上未婚、未育的女性,比经历过怀孕、哺乳的女性更易患乳腺增生或乳腺癌。
所以,女性从20岁开始,最好每年到医院去做一次乳房检查;每个月在月经结束一周后做一次乳房自检。
自检方法:
● 一看:观察乳房形状、大小、颜色、质地是否正常。
● 二摸:摸摸乳房,感觉一下有无硬块,腋下有无淋巴肿大。
● 三挤:轻挤一下乳头,看是否有分泌物。
一旦发现乳腺肿块、乳头溢液、乳头内陷、乳房皮肤出现酒窝状凹陷特征等乳腺异常的情况,应时到医院就诊。
自检只能作为初步判断,发现较大异常;但由于自己不是专业医生,不一定能发现,每年一次的乳房检查显得尤为重要。

女性特殊的生理构造导致其泌尿系统非常容易被感染,尿常规检查可以早期发现泌尿系统的问题,如感染、结石等情况。
据统计,起码有10%~20%的女性在尿检中发现异常。
以上6种检查,除了宫颈癌筛查不需要每年做外,其它5项检查,建议女同胞们每年定期做一次。
很多单位都会组织员工体检,如果你的单位体检不包括这几项,建议自己花点钱加上。

✎ 小贴士:检查时不能忽视的细节
① 检查当日要穿便于检查的衣服,例如裙子或者宽松的裤子。
② 避开经期进行,最好选择在月经后2~3天进行检查。
③ 检查的前一天晚上要做好充分的准备:
● 洗澡要选择淋浴,检查前24小时内不能洗阴道内部。
● 不要使用任何阴道药物,任何治疗阴道感染的药剂或者润滑剂等。
● 不要过性生活,因为男方的精液和安全套上的物质可能影响第二天的化验结果。
来源:“家庭医生”微信公众号



