难读的检验结果,如何来精准分析?
咋如此多的箭头
学会分析报告单
01 异常增高的糖
2024年3月5日中午,一例高血糖的危急值引起了注意:患者血糖71.84 mmol/L。①换台仪器复查,结果依旧;②查看电子病历:口渴多饮,大量饮水。大胆报告危急值,并联系医生。

02 查看患者病历
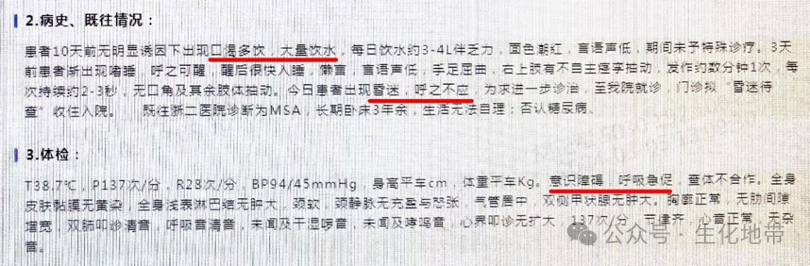
患者,男,56岁,长期卧床3年余,10天前无明显诱因下出现口渴多饮、大量饮水,每日饮水约3~4L,伴乏力。3天前逐渐出现嗜睡,呼之可醒,醒后很快入睡;今日出现昏迷,呼之不应,意识障碍。门诊拟“昏迷待查”收住入院。
看完病例,心想:如此明显的临床症状和这么高的血糖,却否认自身患有糖尿病?关注到患者长期卧床,也许他早已患有糖尿病却未曾察觉,才导致了今日的局面,甚至危及生命。
03 关注血气分析
动脉血气主要从三个方面来进行评估:
1. 肺泡通气
临床上不能根据呼吸频率或深度来判断患者是通气过度还是通气不足,PaCO2是判断通气过度或通气不足的唯一指标,是反映肺泡通气能力的唯一标准。
PaCO2>45:高碳酸血症、通气不足;
PaCO2<35:低碳酸血症、通气过度。
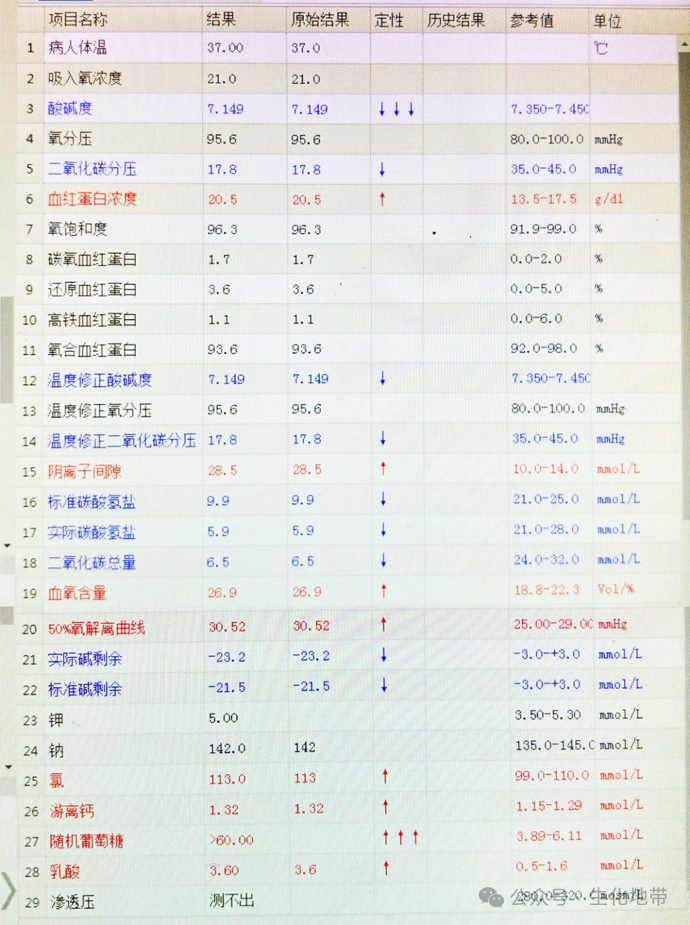
根据该患者的血气结果,PaCO2:17.8 ↓,提示患者通气过度。
2. 动脉氧合
氧分压是评估肺中氧摄取的关键参数,影响因素有:大气压、吸氧浓度、肺通气PaCO2、肺换气(肺泡动脉氧分压差、氧合指数)。
其中,肺泡动脉氧分压差能充分反映氧气从肺进入到血液的情况,虽然患者的氧分压目前处于参考区间,我还是决定计算他的肺泡动脉氧分压差,来确认一下他肺部的情况。
根据计算公式:
平均肺泡氧分压=吸入气氧分压-(二氧化碳分压/呼吸商)=(大气压-47)×氧浓度-(二氧化碳分压/呼吸商)
得到该患者PAO2=(760-47)×0.21-(17.8/0.8)=127.48 mmHg
P(A-a)O2=127.48-95.6=31.88 mmHg
(参考区间:青年到中年人 5~15mmHg ;老年人 15~25mmHg)
该患者的P(A-a)O2偏高,说明氧气从肺部到血液存在困难,有换气障碍,考虑肺部有并发症。
氧合指数可作为呼吸功能不全的病情程度和治疗效果的观察指标。
氧合指数=PaO2/FiO2(参考区间400~500mmHg)
PaO2/FiO2≤300,提示肺气体交换严重障碍,急性肺损伤;
PaO2/FiO2≤200,是诊断急性呼吸窘迫综合征(ARDS)的标准。
该患者PaO2/FiO2=95.6/0.21≈455,氧合指数处于正常范围内。
另外,还有一个氧释放的关键参数:P50。P50是氧饱和度50%时的氧分压,反映血红蛋白和氧的结合力。P50正常范围在25~29mmHg,P50下降,说明氧饱和度在50%时,氧分压是下降的,提示血红蛋白和氧的结合能力是增强的;而P50上升则代表血红蛋白和氧的结合能力变弱。
常见P50下降原因:急性碱中毒、低碳酸血症、低体温等。
常见P50上升原因:急性酸中毒、高碳酸血症、发热、血红蛋白病等。
该患者P50为30.52 mmHg,比正常范围值偏高,说明血红蛋白和氧的结合能力弱。
3. 酸碱平衡
第一步:判断酸碱中毒
pH 7.149<7.350:酸中毒。
第二步:判断原发失衡是什么?
HCO3-:5.9mmol/L(参考区间:21~28)pH偏酸;
PCO2:17.8 mmol/L(参考区间:35~45)pH偏碱;
由于原发失衡变化必大于代偿变化,原发失衡决定了pH值是偏酸还是偏碱(因为不可能矫枉过正),因此考虑该患者原发性变化是代谢性酸中毒(再加上临床信息,糖尿病性的,我们判断为代谢性)。
第三步:代偿情况如何?
根据代谢性酸中毒的预计代偿公式:
PaCO2=1.5×HCO3+8±2=16.85±2=14.85~18.85
患者的PaCO2为17.8 mmol/L,在代偿范围内。
第四步:计算AG
AG=Na+-(Cl-+HCO3-)=28.5mmol/L
正常范围:10~14mmol/L
提示患者为高AG代谢性酸中毒。
第五步:计算ΔHCO3-ΔHCO3-=Na+-Cl--39=-10mmol/L
正常范围:-6~6mmol/L
说明患者是代谢性酸中毒。
第六步:临床解释
最终,从动脉血气的角度,诊断该患者为AG增高型代谢性酸中毒。该患者代谢紊乱,脂肪分解加速,酮体堆积,且存在心衰,组织灌注不足,微循环障碍,组织细胞无氧呼吸,大量乳酸产生,引起AG增高型代谢性酸中毒。
04 酮体情况如何?
由于尿常规结果还没出来,我们当即决定,拿患者的血清检测β-羟丁酸。
血清β-羟丁酸升高见于糖尿病酮症酸中毒及各种原因所致的长期饥饿、饮食中缺少糖类或营养不良等。其水平测定对酮症酸中毒的鉴别诊断和监护很有帮助。在严重酸中毒患者,β-羟丁酸与乙酰乙酸的比值可从正常人的2:1升高到16:1,在酮症酸中毒的早期阶段,比值可达最高点,而继续治疗,该比值将随着β-羟丁酸被氧化成乙酰乙酸而降低。因此通过跟踪监测β-羟丁酸可以更真实地反映酮症酸中毒的状况。
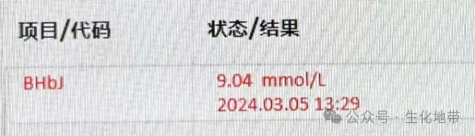
患者血清β-羟丁酸结果:9.04 mmol/L,远大于参考区间(0.02~0.27 mmol/L)。确认了患者存在血酮体升高的情况。
等到尿常规报告出来后,尿酮体也显著升高(++;似乎和病情不符,因为尿定性试验主要对乙酰乙酸敏感)。

05 糖尿病并发症
通过查阅资料,我们了解到,糖尿病急性代谢合并症主要包括:①糖尿病酮症酸中毒(DKA),主要改变是酮症酸中毒;②约50%的患者同时会有乳酸酸中毒昏迷(LA);③高血糖高渗性糖尿病昏迷(NHHDC)中有约1/3的病人有轻度的酮体与乳酸增高。

06 常见几种昏迷的鉴别诊断
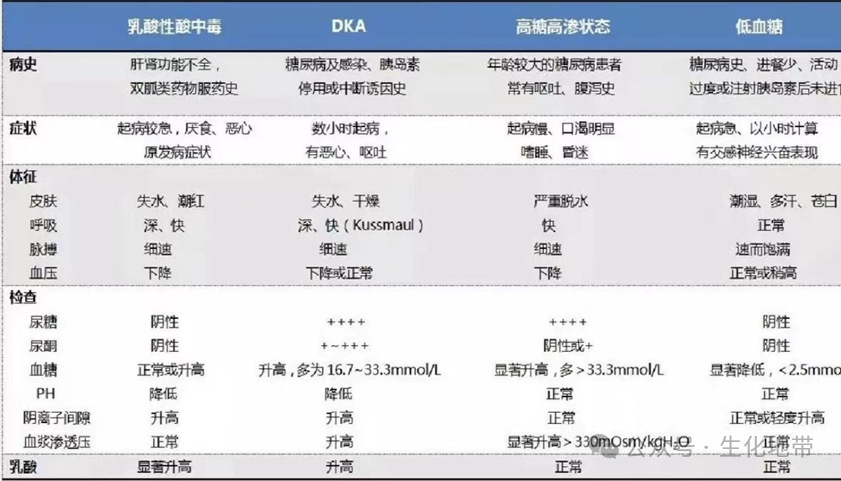
根据患者血酮体9 mmol/L,尿酮体2+,乳酸3.6 mmol/L,渗透压高的情况,我们大致能够推断,他是由于长期高血糖引起的急性并发症,导致糖尿病酮症酸中毒昏迷。
高渗原因
患者原有胰岛素分泌不足,在诱因作用下血糖急骤上升,促进糖代谢紊乱加重,致细胞外液呈高渗状态,发生低血容量高渗性脱水。体内水分丢失过多、血浆晶体渗透压增高可导致的意识障碍状态,进而加重成为高渗昏迷的情况。
高乳酸的原因
糖尿病患者或者胰岛素绝对或相对不足,机体不能有效利用血糖,丙酮酸大量还原成乳酸,导致体内乳酸堆积,出现高乳酸的情况。同时,患者还存在心力衰竭、肺功能不全的情况,组织严重缺氧,导致丙酮酸还原成乳酸的酵解作用增加,促使乳酸水平升高。
07 先看血脂分析
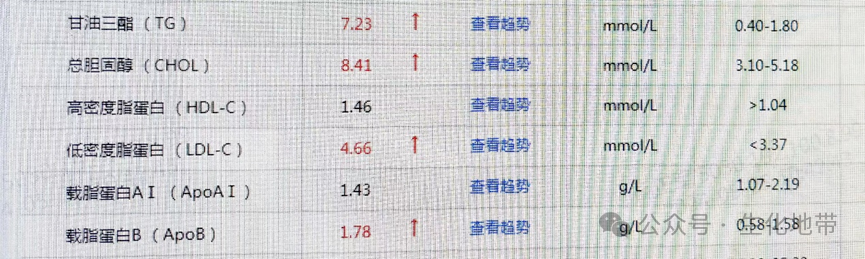
该患者有一个TG、CHOL、LDL-C、ApoB显著增高的情况。
糖尿病是由于机体胰岛素绝对缺乏或胰岛素作用不足而引起血糖异常升高的代谢性疾病。实际上,胰岛素的作用不仅仅是调控血糖,它对脂肪和蛋白质代谢也有调节作用,因此糖尿病患者常常伴有脂代谢素乱。据统计,大约有50~60%的2型糖尿病患者存在血脂异常。
糖尿病患者血脂异常的主要特征是血循环中甘油三酯(triglyceride,TG)水平显著升高、高密度脂蛋白(high density lipoprotein,HDL)水平降低和低密度脂蛋白(lowdensith lipoprotein,LDL)水平增高。
与心脑血管疾病的发生、发展密切相关。升高的脂类物质沉积在血管壁上,导致动脉粥样硬化、血管管腔狭窄甚至闭塞,引起高血压、心绞痛、急性心梗、脑梗塞等严重后果。据统计,大约有2/3的糖尿病患者最终死于心脑血管并发症。
08 再看心脏指标

再看这位患者别的指标,一下就看出了他存在一个心肌的损伤(CK 1711 U/L;CK-MB 12.13 ng/mL)。
CK和CK-MB同时增高,考虑心肌来源,此时应该更多的关注肌钙蛋白的结果和心电图的表现。
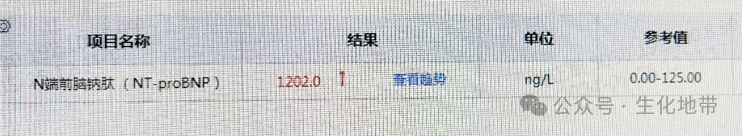
NT-proBNP升高主要见于急慢性心力衰竭、冠心病、慢性肾病等, 慢性心力衰竭患者血液中NT-proBNP水平高于健康人和非心力衰竭患者,但升高程度不及急性心力衰竭。NT-proBNP是慢性心力衰竭最强的独立预后因素之一,并适用于不同严重程度的心力衰竭患者。
该患者的NT-proBNP高达1202 ng/L,明显存在着一个心衰的情况。
09 最后看肾脏相关
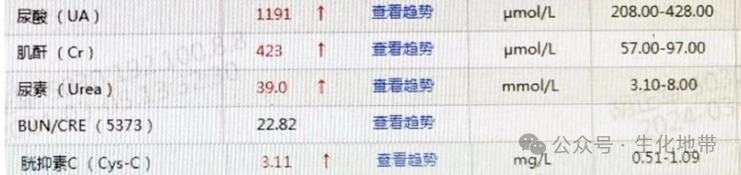
根据这些指标,我们明显可以看出患者有一个肾脏损伤、肾小球滤过功能受损、肾衰竭的情况。
查看了患者尿液标本的结果:尿液中含有大量的蛋白。
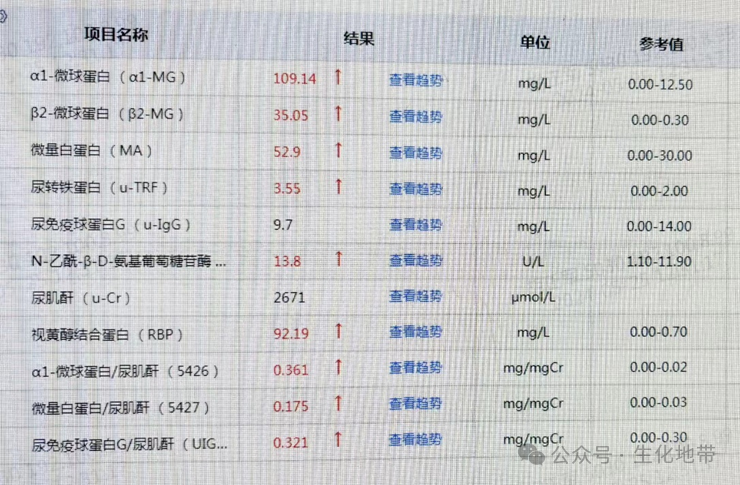
糖尿病肾脏病(diabetic kidney disease,DKD)是指由糖尿病引起的慢性肾脏病(chronic kidney disease,CKD),是糖尿病最主要的微血管并发症之一,随着糖尿病患病人数剧增,肾脏作为重要靶器官,损害也随之增多,约40%的糖尿病患者可发展为DKD。目前,DKD的主要诊断依据为持续存在的白蛋白尿和(或)估算的肾小球滤过率(estimated glomerular filtration rate,eGFR)降低和(或)肾脏病理检查,但临床上对其早期诊断仍然不足。
10 患者后续治疗
患者入院以后,持续给予补液、抗感染、胰岛素降糖、营养心肌等对症治疗,密切关注生命体征、血糖变化,维持电解质平衡。目前,血糖控制在8 mmol/L左右,截止5月25号,患者仍处于昏迷状态。
—END—
作者:戴翎、胡正军
(浙江中医药大学附属第一医院)
内容来源 | 生化地带
图片来源 | veer、ibaotu
排版 | znm
审校 | 金宝



