骨代谢标志物的临床应用与结果解读
一、骨代谢与骨代谢疾病
临床上常见的高血压相关检验项目有:高血压五项、皮质醇节律实验、醛固酮肾素立卧位实验。
骨骼是运动、支持和保护身体、储藏矿物质的坚硬器官。骨组织不断地进行骨塑建和骨重建,以维持骨骼生长和结构完整,这种破骨细胞不断吸收旧骨和成骨细胞不断形成新骨的自我更新过程,称为骨代谢或骨转换。正常情况下,由破骨细胞主导的骨吸收和成骨细胞主导的骨形成处于动态平衡,因此,骨量得以保持相对稳定。但在某些情况如生长发育、老年、疾病,骨代谢可能发生失衡,造成骨量减少或增加,从而导致各种骨代谢性疾病的发生。其中,骨质疏松症是最为常见的骨代谢异常性疾病。

骨质疏松症是一种因骨量低下、骨微结构破坏,导致骨脆性增加、易发生骨折为特征的全身性骨病。根据《中国老年骨质疏松症诊疗指南》,我国60岁以上老年人患病率为36%,也就是说平均每10人中有将近4例骨质疏松患者。骨质疏松性骨折的危害巨大,是老年患者致残和致死的主要原因之一。髋部骨折是最严重的骨质疏松性骨折,据统计发生髋部骨折后 1年之内,死亡率高达33%,约40%患者丧失独自行走能力,约30%患者因疼痛影响睡眠,生活质量明显下降。
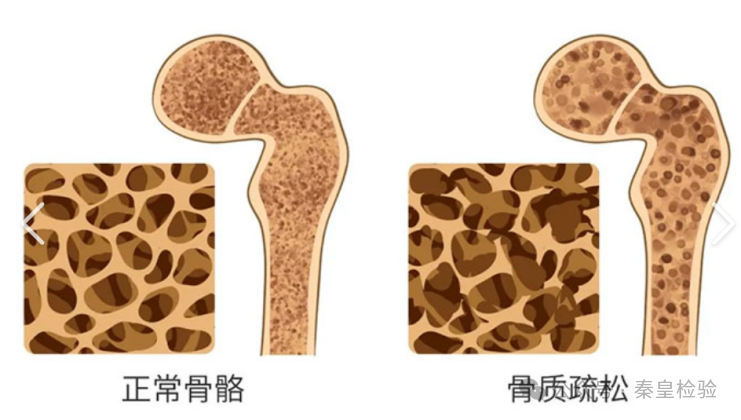
目前,临床上以双能X线骨密度测量法(DXA)作为确诊骨质疏松症首选的测量方法或金标准。但骨密度变化缓慢,不能及时诊断骨质疏松、预测骨折风险,且监测疗效反应时间长、无法快速评估治疗效果,因此存在一定的限制。然而骨代谢标志物的应用能够填补此项不足——《中国骨质疏松性骨折诊疗指南》明确推荐骨代谢标志物为骨质疏松临床鉴别诊断和治疗的重要检验指标。与骨密度检查相比,骨代谢标志物能够灵敏反映骨骼代谢的变化情况,利于骨骼代谢异常和骨质疏松等问题的早期发现。另一方面,骨代谢标志物在起始治疗后1-3个月内就可快速变化,能够快速反映治疗效果,便于治疗方案的及时调整。
二、骨代谢标志物
临床上常见的高血压相关检验项目有:高血压五项、皮质醇节律实验、醛固酮肾素立卧位实验。
骨代谢标志物指骨转换过程中产生的生化产物或相关激素,可以反映骨代谢状态,是协助代谢性骨病的诊断、鉴别诊断、治疗以及疗效评价的重要指标。骨代谢标志物主要分为一般生化标志物、骨代谢调控激素和骨转换标志物(bone turnover markers,BTMs)三类。

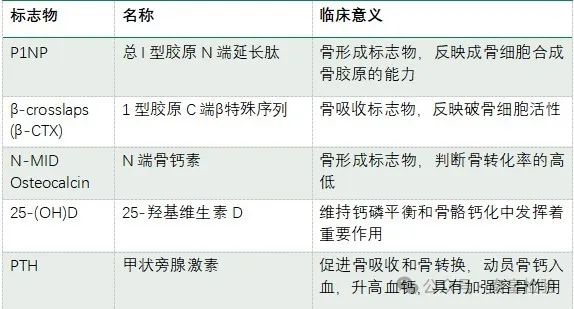
其中,临床上主要应用的骨代谢标志物包括骨形成标志物——I型胶原氨基端延长肽(P1NP)和骨钙素(N-MIDOC),骨吸收标志物——Ⅰ型胶原C端β特殊序列(β-CTX)以及骨代谢调控激素——维生素D、甲状旁腺激素。
01
Ⅰ型胶原N端延长肽(P1NP)
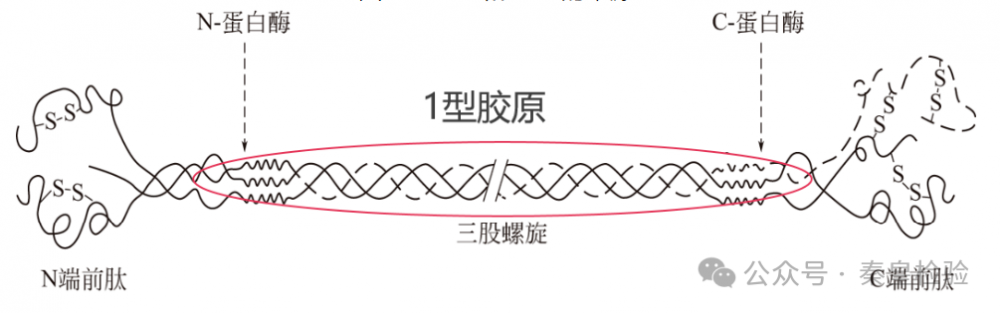
骨的有机成分中90%为Ⅰ型胶原,I型原胶原在蛋白酶作用下切除两端肽链后交联形成胶原纤维,切除下来的Ⅰ型原胶N-端前肽(P1NP)和Ⅰ型原胶C-端前肽(P1CP)则作为代谢产物进入血液和尿液中,能够灵敏地反应成骨细胞合成骨胶原的速度。P1NP有较高的特异性和敏感性,受昼夜节律和进食的影响小,室温下稳定。因此,目前国际上多推荐P1NP 为首选骨形成标志物,该检测适用于绝经后女性骨质疏松症患者和Paget 's骨病患者的疗效评估。P1NP生理性增高见于儿童发育期、妊娠最后 3 个月,病理性增高可见于原发性或转移性骨肿瘤、Paget 骨病(畸形性骨炎)等。
02
Ⅰ型胶原C端β特殊序列(β-CTX/ β-crosslaps)
Ⅰ型胶原交联 C-末端肽(CTX)为Ⅰ型胶原降解的特异产物,是反映骨吸收和骨流失的良好指标,其升高程度与破骨细胞活性增高的程度相一致,是骨吸收的重要生化标志物。 CTX 分α-CTX 和 β-CTX 两种,其中 β-CTX 是 α-CTX 的异构体,两者均含有I型胶原分子间交联物的重要区段和近似交联物的残基,且 β-CTX 稳定性较好、检测灵敏度更高。β-CTX与骨重吸收程度相关,对抗骨吸收治疗反应迅速而灵敏,因此检测血清β-CTX水平可以预测骨转换异常的严重程度,并作为临床评估治疗骨代谢疾病的重要参考指标。β-CTX 增高提示骨吸收活性增加,可见于原发性甲旁亢、绝经后骨质疏松症、Paget 骨病、骨肿瘤、骨质软化症、肾性骨营养不良、成骨不全等。
03
骨钙素(N-MIDOC)
骨钙素由成骨细胞合成,沉积在骨基质中,促进和维持骨的正常矿化,可较好地反映成骨细胞活性及骨形成情况,是反映骨形成的特异性生化指标。完整的骨钙素在血液中不稳定,经裂解后的氨基端片段(N-MIDOC)更稳定,检测重复性较好,得以广泛应用。N-MIDOC常被用于判断骨转化率的高低,指导骨质疏松临床用药。
04
25-羟基维生素 D (25-(OH)D)
25-(OH)D是人体内维生素D的主要储存形式,在维持钙磷平衡和骨骼钙化中发挥着重要作用。25-(OH)D可以促进成骨细胞合成和分泌骨基质蛋白,如胶原蛋白等,为骨矿化提供支架。其缺乏时会引起骨吸收增加,使骨矿化不足使骨软化,导致佝偻病、骨质疏松,增加高血压、动脉粥样硬化、Ⅰ型糖尿病等的发生。
05
甲状旁腺激素(PTH)
PTH 是由甲状旁腺主细胞分泌,主要作用于骨骼和肾脏,能够增强破骨细胞的数量及活性,促进肾小管及肠道对钙的回吸收,升高血钙。PTH可直接或间接作用于各种骨细胞,对骨形成和骨吸收具有双重效应,既促进骨形成,又促进骨吸收。持续大剂量 PTH的作用下,破骨细胞活性超过成骨细胞导致骨量丢失大于骨形成。间歇性小剂量的PTH 促进骨形成。 如果患者甲状旁腺素(PTH)明显升高,需进一步检查是否为甲状旁腺亢进引起的继发性骨质疏松症。
三、骨代谢标志物的作用
临床上常见的高血压相关检验项目有:高血压五项、皮质醇节律实验、醛固酮肾素立卧位实验。
1.预测骨折以及骨丢失风险
由于雌激素缺乏,绝经后女性的骨转换加快,导致骨丢失,这种状态可在绝经后持续10年以上。骨丢失加快导致骨密度下降,骨骼微结构破坏,降低骨强度,增加骨折风险。因此,BTMs升高从理论上可以预测骨折风险,有一定价值。研究提示血清β-CTX每增加一个标准差,椎体骨折风险上升1.4~2.2倍,非椎体骨折风险上升1.8~2.5倍,表明BTMs对骨折风险具有独立预测作用。如果将BTMs与骨密度结合,可以更好地预测骨折风险。

2.鉴别骨质疏松症类型
例如,反映骨吸收的标志物(如β-CTX)明显升高,说明骨转换率快,常见于继发性骨质疏松(如甲旁亢、骨肿瘤等)及绝经后骨质疏松(即原发Ⅰ型骨质疏松);反映骨形成的标志物(如N-MIDOC,P1NP)明显降低,说明骨转换率慢,常见于老年性骨质疏松(原发Ⅱ型骨质疏松)。
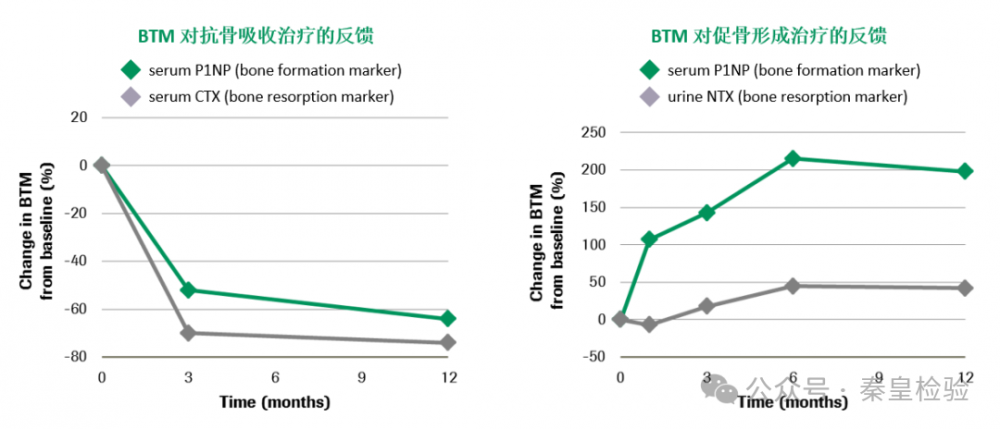
3.治疗药物疗效监测
BTMs在骨质疏松管理中被广泛应用于疗效检测。在抗骨质疏松药物治疗中, BTMs 的变化明显早于骨密度。BTMs 的变化能在用药的早期(1-3个月),通过其在血中的动态变化,判断药物是否有效。骨转换生化标志物临床应用指南(2021年)建议使用抗骨质疏松症药物前测量 BTMs 的基线水平,在药物治疗后3~6 个月再次测量患者 BTMs 水平,了解 BTMs 的变化,判断患者对药物治疗的反应以及治疗的依从性,以进一步调整治疗方案,此后在药物治疗过程中,可每6个月到12 个月测量 BTMs 水平,以了解药物治疗的有效性,建议在抗骨质疏松药物治疗过程中,采用相同测量方法评估相同 BTMs 的动态改变。
四、案例解读
1.女性,55岁,健康查体。骨代谢标志物检测结果如下图:
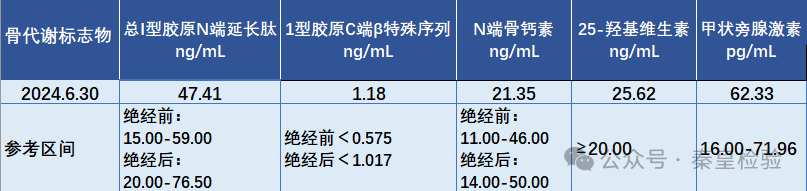
本案例属于绝经后骨质疏松前期患者,结果显示β-CTX增高、P1NP正常、N-MIDOC正常,即是破骨水平增高、成骨水平正常、成骨转换速率正常。β-CTX增高,说明骨质破坏水平较高,骨质出现丢失状态,需要进行抗骨吸收药物(如双膦酸盐类)干预,减慢出现骨质疏松发病的进程。骨代谢标志物的检测有助于预测骨量丢失,预测骨折风险,评估病情进展。
2.女性,68岁。2年前间歇性出现腰痛,未重视。2024年1月因腰痛进行性加重入院。MRI示骨质疏松并胸腰椎多发病理性骨折,维持口服碳酸钙D3、骨化三醇,双磷酸盐治疗后,腰痛症状较前减轻。骨代谢标志物检测结果如下图:
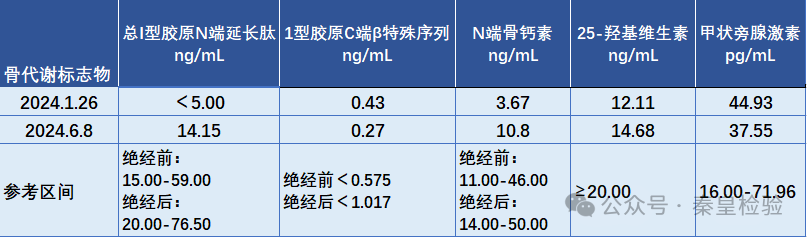
本案例属于初诊断为绝经后老年性骨质疏松患者,结果显示β-CTX正常、P1NP严重降低、N-MIDOC降低,即是破骨水平正常、成骨水平严重低下、成骨转换速率下降。P1NP严重降低,说明成骨细胞活性降低,前胶原蛋白合成减少,患者恢复较慢,该患者骨质老化较严重,骨折风险较高。N-MIDOC降低,说明维持骨的正常矿化速率较低,成骨转换速率低,患者恢复和预后较差。4个月促骨形成药物(特立帕肽)治疗后复查,P1NP、N-MIDOC显著上升,说明成骨水平、成骨转换速率升高,治疗效果良好。0
小结:
骨代谢标志物弥补了骨密度测量监测疗效反应时间长、无法快速评估治疗效果的不足,在骨质疏松症治疗中的作用日益凸显。众多标志物中,P1NP和β-CTX因检测灵敏度较高,被推荐作为评估骨转换水平的参考标志物。通过检测血、尿中骨转化标志物及骨代谢调控激素水平,对了解骨组织新陈代谢的情况、预测骨折风险、鉴别骨质疏松症类型以及评价药物疗效等方面均具有重要价值。
END
参考文献:
[1] 中华医学会骨质疏松和骨矿盐疾病分会.骨转换生化标志物临床应用指南[J].中华内分泌代谢杂志,2021,37(10):863-874.
[2] 中国骨质疏松杂志代谢专家组.骨代谢生化指标临床应用专家共识(2023修订版)[J]. 中国骨质疏松杂志, 2023, 29 (04): 469-476.
[3] 中华医学会骨科学分会.骨质疏松性骨折诊疗指南(2022年版)[J].中华骨科杂志,,2022,42(22) : 1473-1491.
声明:本微信号注明来源的稿件均为转载,仅用于分享,不代表平台立场,如涉及版权等问题,请尽快联系我们,我们第一时间更正,谢谢!
内容来源 | 秦皇检验
图片来源 | veer、ibaotu
排版 | jinbao
审校 | 金宝



