一例血涂片的思考:异淋计数怎么做?
作者 | 徐奕胜
单位 | 赣南医学院第二附属医院
4月9日,中午值班老师交给自己一张血涂片(标本类型:末梢血),怀疑传染性单核细胞增多症(IM),想具体分类下异型淋巴细胞比例多少。
由于中午较忙原因,在涂片染色后,大致镜检发现较多异型淋巴细胞,于是备注可见较多异型淋巴细胞告知临床医生。
患者结果如图1所示,WBC 25.9×109/L,中性粒细胞比率37.8%,淋巴细胞比率58.0%,单核细胞比率4.0%,嗜酸性粒细胞比率0.1%,嗜碱性粒细胞比率0.1%,RBC 4.27×1012/L,HGB 129g/L,MCV 92fL,PLT 228×109/L,淀粉样蛋白A(SSA)90.18mg/L,C-反应蛋白5.59mg/L。
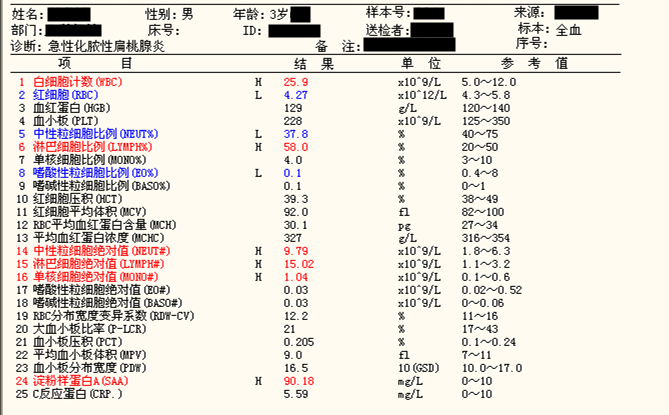
(图1)
查看患者,男,3岁,临床诊断:急性化脓性扁桃体炎。将血涂片(末梢血)染色镜检,形态学分类:中性杆状核粒细胞5%,中性粒细胞32%,淋巴细胞53%,异型淋巴细胞10%。
看到这里,有经验的老师可想到该患儿很大可能是传单。追踪患儿相关检查结果,确实如此。
【病例特点】
患儿,男,3岁,因“发热、眼脸浮肿4天”入院。热型不规则,热峰38.9℃,无寒战,无抽搐。有眼脸浮肿,伴鼻塞及夜间鼾鸣,间有咳嗽。曾于门诊就诊,对症治疗效果不佳,遂入院。
查体:全身皮肤未见皮疹,双侧颈部可扪及多个肿大淋巴结,质中,直径约2cm,边界清。咽部充血,口腔粘膜光滑,双侧扁桃体Ⅱ。大,见假膜形成。
初步诊断:传染性单核细胞增多症。
【辅助检查】
生化结果,如图2、3所示,ALT 206U/L,AST 92U/L,ALP 352 IU/L,GGT 93 IU/L,TBA 24.45umol/L,ADA 49.7U/L。
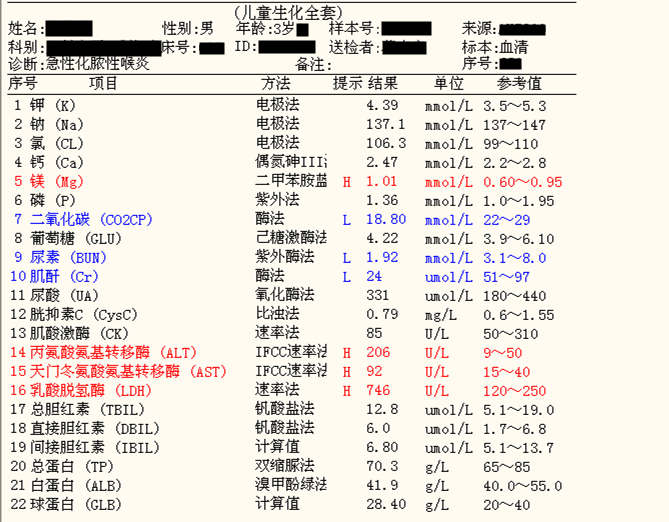
(图2)
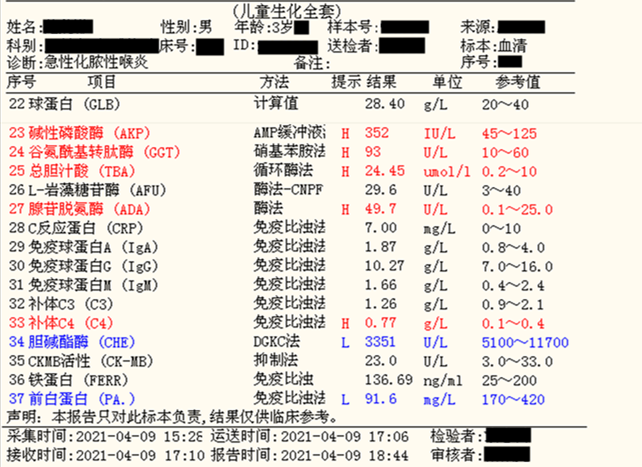
(图3)
呼吸道病毒抗原7项,均阴性,如图4。

(图4)
EB病毒DNA值6.88×103(参考值<103),也即是6880拷贝/mL(正常值小于1000拷贝/mL),如图5。

(图5)
EB病毒抗体4项:EB病毒衣壳抗原IgM(VCA-IgM)114IU/L(参考值0~40IU/L),如图6。

(图6)
综合实验室检查(EB-DNA升高和VCA-IgM抗体阳性、门诊末梢血镜检异型淋巴细胞10%)和临床症状(发热、淋巴结肿大、眼脸浮肿、咽部充血、扁桃体假膜形成),诊断传染性单核细胞增多症(IM)不难。
但本案例所带来的思考却不在此处,而是……
患者入院后,第二天早上细胞室收到患者住院静脉血标本,单独血涂片检查。
(说明:门诊末梢血检查并不包括血涂片检查费用,故当时的血涂片镜检并不收费,并不对细胞具体分类,只是简单备注相关信息告知临床即可。一般患者入院后,临床会根据门诊结果酌情单独只开血涂片检查,此时标本类型为静脉血。)
静脉血血涂片形态分类:中性杆状核粒细胞10%,中性粒细胞38%,淋巴细胞44%,单核细胞3%,异型淋巴细胞5%。
对比患儿昨天结果可知,异型淋巴细胞比率(10%降至5%)相差有点大,莫非是第二天的静脉血血涂片是经过相关治疗后?这似乎可以解释得了,可经调查后发现,该静脉血血涂片为昨天下午患儿入院后自动推片染色机所推出来的片子。
也就是说,同一天患儿中午末梢血的异型淋巴细胞比率与下午时分静脉血的异型淋巴细胞比率有差距!难道是标本类型不同造成的细胞计数比率不同?亦或者是说,不同的人员镜检所带来的误差?
可以排除的是不同人员镜检,因为末梢血及静脉血血涂片均为自己镜检。难道是自己计数错误了?于是请了几位老师对此张片子进行计数,结果如下:
A老师镜检分类:中性杆状核粒细胞4%,中性粒细胞40%,淋巴细胞48%,单核细胞4%,异型淋巴细胞4%。
B老师镜检分类:中性杆状核粒细胞11%,中性粒细胞37%,淋巴细胞41%,单核细胞5%,异型淋巴细胞6%。
C老师镜检分类:中性杆状核粒细胞6%,中性粒细胞43%,淋巴细胞41%,单核细胞4%,异型淋巴细胞5%,嗜酸性粒细胞1%。
同时,自己又重新计数了一下:中性杆状核粒细胞12%,中性粒细胞45%,淋巴细胞39%,单核细胞1%,异型淋巴细胞3%。
可以看出,我们大家各自计数出来的异型淋巴细胞比率不尽相同,即便是自己重新计数,也存在一定差距。
指导老师在看完自己计数的异淋比率后,仅在低倍镜下浏览了几个视野便告知异淋计数偏少了。那到底该如何计数呢?
【计数方法】
异型淋巴细胞体积较大,在推片力的作用下,异淋分布不均衡,偏尾处较多,血膜厚处较少,且不易分辨,所以按常规分类计数(体尾交界处,从上到下,从左至右)办法,计数会明显偏低,其结果不符合临床。
经实践总结出经验,先低倍镜浏览血片发现较多异淋时,应在体尾交界处至海岸线之间进行来回计数,从左到右,从上到下,其结果更为真实可靠,且符合临床。
【海岸线概念】
液体在推片过程中受流体力学作用,形成凹凸不平的尾部,在镜下似从飞机上看海的岸线,此处是大细胞的集中营,所以在镜检时一定要浏览“海岸线区域有没有大细胞(病理细胞)”,如果有较多的异淋等一类的大细胞,则分类方式改变。
实践证明从海岸线到体尾交界处之间迂回计数,才符合临床实际,否则计数病理细胞数会偏低,影响临床诊断,如传单等。
海岸线示意图,如图7,异淋计数区域为体尾交界处与海岸线之间,球形红细胞与肿瘤细胞观察区为海岸线至血膜片尾。
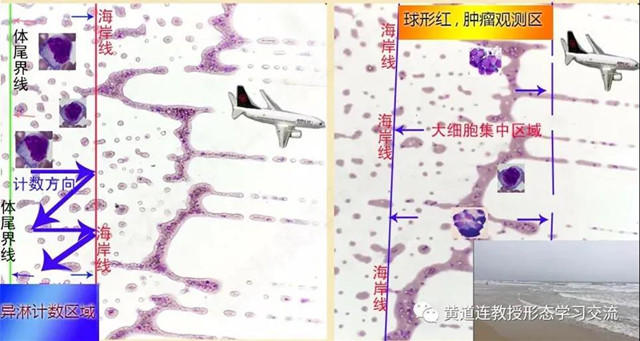
(图7 血涂片“海岸线”)
我们常规的血涂片计数方法为体尾处,故异淋比率只能计数在3%~6%之间,此种方法固然没有错,但并不适合所有疾病的血涂片。最后,自己进行反思,计数的3%异淋考虑计数区域为体部与体尾处,致使异淋比率偏低。
(1)工作中,我们也会遇到某些传单患儿,其异淋比率达不到10%,但其他实验室检查(如EB-DNA、EB病毒抗体)和临床症状(淋巴结肿大、咽峡炎、发热)却支持传单诊断,此时我们应考虑异淋的计数方法应改变。
体尾交界处镜检分类计数血细胞确实适用于诸多疾病,但某些疾病的因子可刺激细胞反应,致使细胞体积偏大,推片时容易被推到尾部或海岸线附近,此时计数分类时应注意海岸线附近的异常细胞。
(2)从该患儿血常规可发现,淀粉样蛋白A(SSA)90.18mg/L↑,C-反应蛋白(CRP)5.59mg/L正常,从这也可间接反应患儿为病毒性感染。在病毒性感染时,CRP不升高或轻微升高,SSA升高。
SSA全称为血清淀粉样蛋白A,是一种急性时相蛋白,由肝细胞合成分泌到血中,其升高主要见于病毒感染、心血管疾病、支原体、细菌感染、移植排斥反应等,灵敏度高于CRP和血常规。
(3)往深层次思考,该案例也容易出现一种现象:不同的镜检人员在血涂片不同的部位计数,得出不同的异淋比率,导致前后相差大,尤其是患者血液标本相隔一天或半天的时间,很容易引起临床医生的不信任。当患儿明确了传单,若异淋比率计数低了,是否会被认为异淋计数低的镜检人员水平差、能力不足?
若患儿经过治疗或是疾病早中期区别,尚可与临床沟通解释清楚,可患者前后结果相差大,却又未经治疗,此时我们便较难寻找原因。
(4)对于不同的标本类型(如末梢血与静脉血)导致的异淋比率不同,暂未见有报道发现,在本文中姑且不考虑标本类型因素,而是计数方式。当然了,自己第一次计数的10%异淋也还是偏低的,因为计数区域在体尾部。
目前实验室都比较重视血涂片对疾病的诊断价值,但不同的镜检人员、不同的计数方式得出了不一样的结果,有时也会引起一些不必要的怀疑。所以,对于形态镜检在科室也需要有一个统一的标准或方法。
【参考文献】
[1]王卫平,孙锟,常立文.儿科学第9版[M].北京:人民卫生出版社,2018:176-178
[2]黄道连,异淋家族我之见,黄道连教授形态学习交流公众号,2020-07-30
来源:检验医学



