血常规遇到冷凝集,病因却是它…
作者:郭绪平
单位:重庆三峡医专附属中医院
血常规是检验科最基础的血液学检验项目,也是临床医生最常开具的检验项目之一。此项目操作简单、用血量少、检测速度快,通过血常规计数及分类,能直观反映患者身体基本情况,可为某些疾病提供支持性诊断和方向性意见,例如贫血、血液肿瘤、感染等。因此,血常规在临床中具有非常重要的应用价值。
案例经过
患者女,29岁,咳嗽、咳痰10天,夜间为甚,伴乏力,夜寐欠安,自行服用阿莫西林和罗红霉素治疗,效果不佳,于5月3日上午前来我院就诊。门诊胸部CT示:1. 双肺感染性病变,右侧为甚、2. 扫描范围内胆囊结石。门诊血常规:白细胞数目 11.85×109/L、中性粒细胞数目 9.37×109/L、红细胞数目 1.98×1012/L、血红蛋白浓度 108g/L、红细胞压积 20.60%,门诊遂以“肺部感染”收治入院。
既往史
既往体质良好,否认高血压、糖尿病、慢性肾病、冠心病等疾病史,否认结核等传染病史。
辅助检查
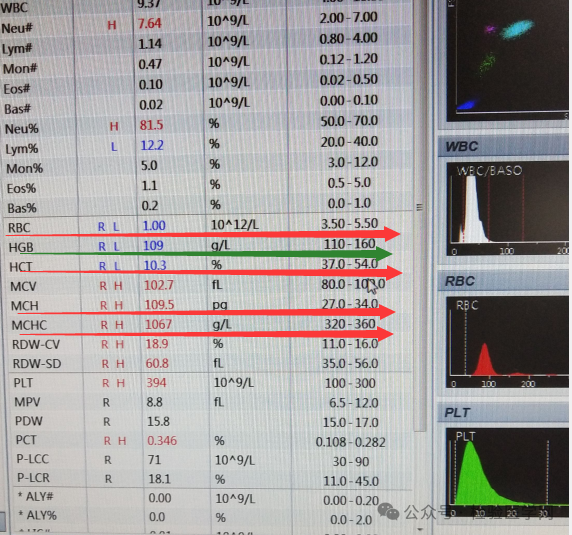
5月3日下午血常规结果提示:红细胞极低,红细胞压积危急值,MCH、MCHC严重升高(均高出参考值上限3倍),而血色素在参考值边沿,明显红细胞与血色素不匹配。
仪器也提示标本混浊、HB干扰、红细胞凝聚。于是用棉签轻轻搅动血常规管的血液,没有肉眼可见的凝块,但可见管壁有细小的颗粒。为了排除采血不顺等因素存在,希望临床再次采血后立即送检。
肝功能:胆红素轻度升高,LDH 386U/L↑;感染三项:CRP 83.90mg/L↑、PCT <0.01ng/mL、SAA 265mg/L↑。
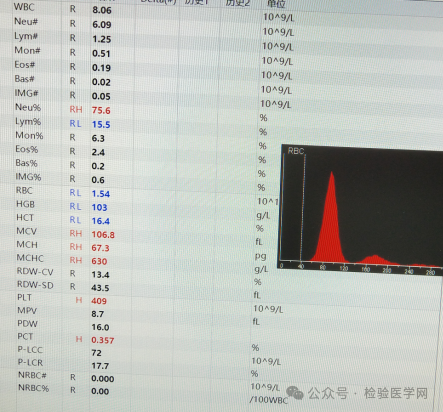
5月4日血常规结果较昨天下午有上升(这次红细胞1.54×1012/L、压积16.4%),但依然是红细胞与血色素明显不匹配,仪器提示内容一样:混浊/HGB干扰?红细胞凝集、红细胞直方图异常。
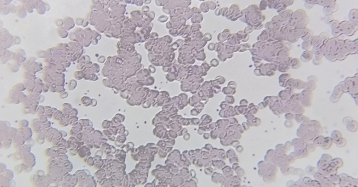
再仔细观察放置在室温的另外一管标本(医生为该患者开具网织红检测),管壁有明显的粒沙样的颗粒。镜检也发现红细胞明显聚集成堆,截图为体尾部,单个红细胞少见。

高度怀疑该患者的血液中可能存在能够凝集自身红细胞的抗体,尤其是冷抗体。于是37℃孵育患者血常规标本,半小时后上机测试,结果如下:
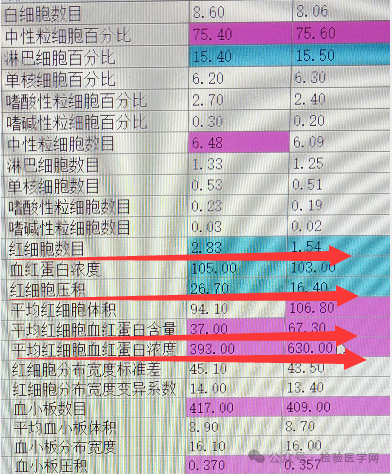
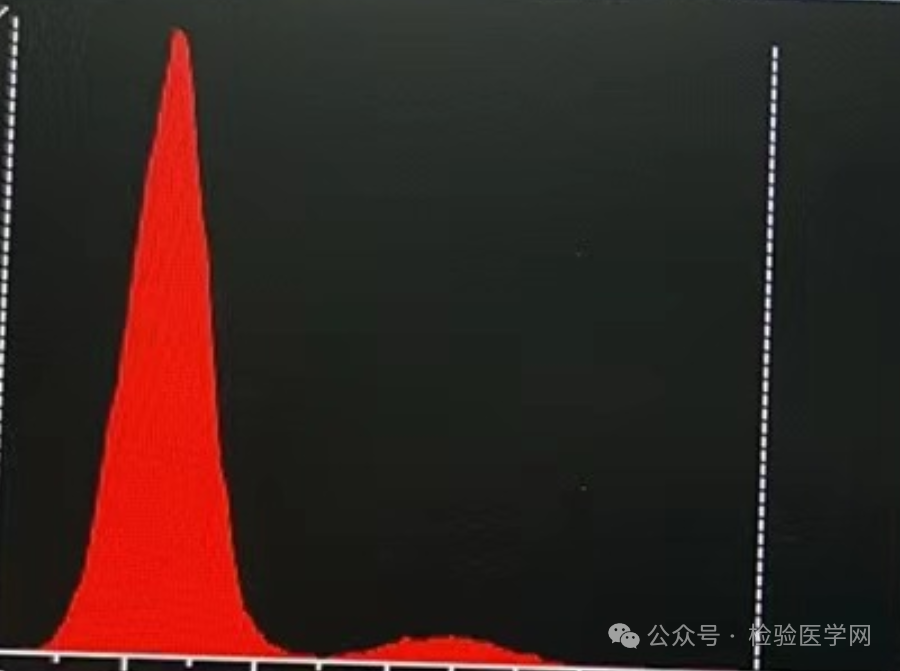
从红细胞直方图可以看出,红细胞还有两个峰,没有完全解聚,但是红细胞(孵育后2.83、孵育前1.54)、压积(孵育后26.70、孵育前16.40)明显升高,MCH、MCHC(从630降到393)明显下降,血色素、粒系、血小板结果无明显变化,孵育1小时结果与半小时相差不明显(当时没有再继续采取血浆置换,而是建议等患者症状明显缓解后再复查血常规)。用网织红通道测定孵育后的血常规,结果与非网织红通道无差别,且网织红细胞测定结果在正常参考范围内。
痰涂片及培养:未发现明显病原菌;痰抗酸染色:三次均阴性;G、GM:阴性。
异常血常规结果牵扯出肺部感染真凶
三次血常规结果比对(后从病历上看到有一次门诊和两次住院)均提示红细胞与血色素明显不匹配,红细胞明显低下,而血色素基本正常,排除了采集问题;37℃孵育后,红细胞明显升高,说明患者体内存在抗自身红细胞的冷凝集素。
文献报道,冷凝集素除了见于冷凝集素综合征(患者没有相应的临床表现)外,还可存在于肺炎支原体感染、传染性单核细胞增多症、淋巴瘤等疾病中。
一个年轻的患者,既往无基础疾病,免疫力正常,此次因为肺部感染就诊,白细胞总数不高,分类以中性粒细胞为主,淋巴细胞数量偏低,形态无异常,临床表现也排除淋巴细胞相关疾病,冷凝集会是肺炎支原体引起的么?
曾经听老师说,可以通过观察血常规结果,了解患者是否存在肺炎支原体感染可能,因为支原体肺炎的典型血象就是红细胞与血色素明显不匹配,血色素正常但红细胞因聚集而低下,37℃孵育红细胞能够解聚,红细胞直方图异常,可出现多个峰,与本例血常规非常相似。
于是立即查阅患者是否有支原体抗体结果,果然,患者在门诊做了肺炎支原体IgM、IgG定性检查,两者均阳性;查阅CT片子,两肺明显多发斑片影,右肺更明显,影像符合肺炎支原体感染特征。
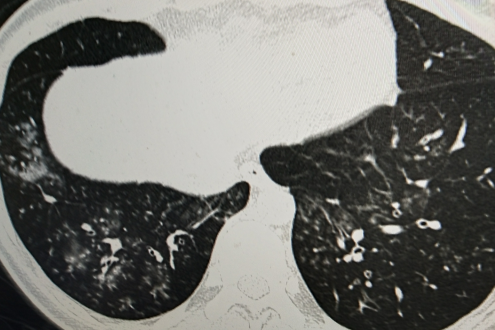
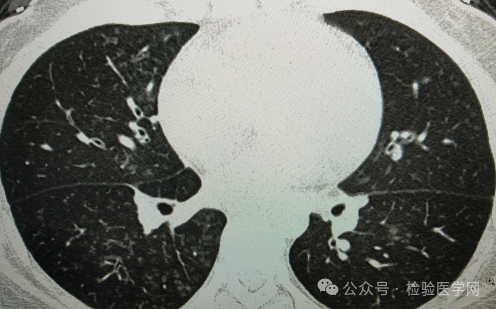
通过综合分析,高度怀疑肺部感染致病菌为肺炎支原体,并告知临床前面两次血常规结果失真,参考后面孵育的结果。
治疗经过
患者5月3日入院,综合已知的检查结果,大夫经验使用了莫西沙星加头孢他啶;4日下午电话询问,患者咳嗽、咳痰明显缓解,夜晚还是咳嗽,较前有改善,听起来状态不错。
该患者是否混合其他细菌、病原菌感染无直接证据,不过支原体感染应该可以明确:近10天咳嗽、咳痰、痰多,肺炎支原体二阳,患者红细胞在体外明显自凝,CT片子也比较符合支原体感染特征。
肺炎支原体是缺壁细菌,常规无法培养出,对肺炎支原体感染的诊断目前多采用抗体检查配合影像和临床表现诊断性治疗(当然,PCR、基因测序具有更高的诊断价值)。治疗支原体感染,多采用阿奇霉素或者呼吸喹诺酮等作用于细菌细胞核糖体和遗传物质的药物。
至此,红细胞异常凝聚终于真相大白:因感染肺炎支原体,患者体内出现较高的冷凝集素,血液离体后红细胞出现自凝。
案例分析
感染肺炎支原体后,机体可以产生非特异性IgM冷凝集素(一种自身免疫性抗体),IgM抗体有两个C1q的结合位点,有固定补体的能力,在低温时可以与红细胞膜上的抗原相结合,引起体内红细胞的凝集。同时,这种凝集是可逆的,当温度恢复到37℃后,凝集的红细胞与冷凝集素分离。
有研究表明,肺炎支原体感染后,有50%-70%的患者血清中会出现冷凝集素,感染的滴度越高,冷凝集素效价就越高;另外,该抗体遇冷发生红细胞凝集的严重程度与放置在体外的时间也有关,由于我科门诊患者的血液标本是检验人员自行采集,放置时间相对短,而病房采集的标本放置时间较长,所以红细胞结果门诊比住院高,相关的计算参数差距也大。
文献报道,一般在肺炎支原体感染的病程中后期出现红系结果的偏差、MCHC的升高。其实,从患者的高MCHC结果就可以联想到红细胞聚集可能,只是是真聚集还是假聚集?这需要我们结合临床逐一排查。患者年轻,无基础疾病,平素身体健康,所以首先想到的是感染引起的冷凝集。孵育后红系得到明显纠正,结合患者的影像特征、临床表现、今年又是支原体感染大年,高度怀疑引起红细胞凝聚的原因是肺炎支原体感染,后查患者的IgM、IgG均阳性,临床用莫西沙星加三代头孢效果显著,红细胞凝聚真相大白!对于支原体感染引起的红细胞凝聚现象,疾病恢复后,抗体滴度下降,这种现象也会逐渐消失。
总结
患者3次血常规结果均显示红细胞、红细胞压积明显降低,而MCH、MCHC异常升高,高度怀疑红细胞凝聚(仪器均提示混浊/HGB干扰?红细胞凝聚?),这样的报告一定不能直接审核,要查明真相再发出符合临床实际的报告!
提醒检验人员:任何报告的发出,必须是在正确解读结果的临床意义并确定无误后发出;对于明显不符常理的结果要进行复查,并多方找原因,避免临床大夫开具不必要的检查,延误大夫诊断、延长患者的住院时长;小小血常规能起大作用,比如对于各类贫血、血液肿瘤、感染等方面,它可以起到预警甚至诊断的作用。
现代检验医学倡导以患者为中心,以疾病诊断和治疗为目的,要求检验人员除了掌握好本专业知识外,还要了解临床疾病,以临床的思维做检验,出具的报告才能更真实的反应患者情况,协助临床早诊断、早治疗。本例患者,我们从红细胞的异常凝集查因,发现了患者体内有冷凝集素可能,最终证实是肺炎支原体引起的,找出了红细胞凝集与肺部感染的关系,解除了临床大夫的疑惑(住院大夫发现门诊血常规结果红系完全不符合患者病情,所以于当日下午再次复查血常规)。同时从检验的角度分析了肺部感染病原菌非真菌、结核,而是支原体。为临床的正确诊断与治疗注入了一针强心剂。
内容来源 | 检验医学网
图片来源 | veer、ibaotu
排版 | znm
审校 | 金宝



