临床微生物实验室整合化发展趋势及微生物标本前处理标准化需求
临床微生物实验室的整合和规模化是微生物学检验的一个发展趋势,中心微生物实验室和卫星微生物实验室的网络建设与分工需要科学布局和设计,标本的采集、运送和处理的标准化是提高微生物检验质量的重要举措,液基化的标本处理方式是微生物检验自动化的前提,新型标本采集与处理器材的研发和使用是一个值得关注的热点。虽然,为了推进微生物标本科学采集、运送和处理的标准化,可能会增加一些耗材的使用费用,但从微生物实验室整合的总效应来看,其收益是会促进复杂设备、技术和人才的共享,缩短了出报告时间,保证了病原体的精准检出,加强了临床微生物检验与临床的沟通交流,促进了抗菌药的合理使用,这将进一步提高感染性疾病的临床诊疗水平。因此,这是一个符合卫生经济学的科学实践,是实现“健康中国”的有益探索。
一、临床微生物实验室整合和规模化是大势所趋
目前,在全球范围内,医疗保健领域正在越来越多地承受着各种因素所带来的压力,这些因素包括:人口密度增加、人口老龄化、基础疾病患病率和严重程度的上升,以及医保领域降低成本的要求等[1]。而社会对医疗服务水平不断提升的需求,不仅促进了诊治领域各种新技术的应用,同时也提出了高效、便捷和经济的期望。这些需求和期望,首先体现在临床微生物诊断领域,提出了微生物实验室整合和规模化的发展方向。
为什么微生物实验室的整合和规模化如此重要而首当其冲?因为微生物实验室所面对的是严重威胁人类健康的千差万别的各种病原体,而所采用的检测技术则是从宏观到微观纷繁复杂原理迥异。任何一个医院的微生物实验室要想备齐所有微生物检测的设备和技术,不仅花费巨大,而且各种优秀技术人才的荟萃也十分困难。因此,整合资源、技术和人才的区域性中心微生物实验室必将应运而生。
实验室整合可以集中和优化资源配置,促进新技术和新方法的应用,提高标准化水平和检测效率,服务更大量的人群;由于新技术的应用和人才的集中,提高了诊断的准确率,从而缩短了微生物“精准”报告的TAT时间;借助于网络化信息系统,可整合区域内各医疗中心的数据,有利于质量控制、报告互认、耐药监测和数据共享;有利于对基层医院提供技术支持,为健康中国保基本、强基层的改革方向提供保障。有利于建立合规的菌种保藏中心,保障生物安全和菌种资源共享。因此中心化的临床微生物实验室,是国内外共同面对的行业大趋势[3][4]。
二、临床微生物实验室整合的各种模式
临床微生物实验室的整合目前主要有如下一些模式:
1. 区域实验室:将数个实验室整合为一个区域实验室,为区域服务,甚至为许多区域的医疗机构服务。在欧洲,将小型、中型和大型实验室整合,集中提供服务。如在比利时,实验室整合使独立实验室的数量急剧下降,从1996年的496个降低到2017年的148个[2]。
2. 实验室联盟(HMO):成立实验室联盟为数家医院提供服务,并建立中心实验室—卫星实验室网络。在美国有三个主要的私立医院实验室联盟,BJC Healthcare(由Barnes-Jewish,Inc. 与Christian Health Services合并而成)为中西部地区15家医院提供服务;Geisinger Health System为10家中部地区的医院提供服务;Northwell Health Laboratories为纽约地区的23家医院提供服务。而欧洲最大的实验室联盟为Labor Berlin GmbH,主要整合了柏林地区的2个医院网络(Charité & Vivantes系列附属医院),一共为24,000张病床提供服务,每年完成800万次以上的细菌学分析。此外Labor Berlin GmbH作为欧洲最大的教学医院(Charité)的实验室充分整合了微生物学家、病毒学家和实验室专家的智慧,显示了巨大的教学和研发优势。
3. 第三方实验室:第三方实验室如伦敦的Health Services Laboratories(HSL),通过与The Doctors Laboratory(英国最大临床病理学第三方实验室)和Royal Free London NHS Foundation Trust进行合作,每年可以提供3600万次检测。
在我国也有各种临床微生物实验室整合模式:如进行医疗改革,整合医院,开设新院区,组建医联体,并由中心医院提供复杂的检测服务,包括临床微生物实验诊断。此外,有以区域卫生管理部门出面,整合区域内所有医院的实验室,成立检验中心,为区域内所有医院服务。同时也有第三方实验室如迪安诊断和金域诊断等也进入了感染性疾病诊断领域。还有一些领域,如宏基因组学高通量测序用于感染的诊断,由于技术普及的限制以及单一医院标本量有限等原因,也是由专门的检测中心来完成。
三、整合后临床微生物实验室网络的基本结构和相关要求
虽然临床微生物实验室的整合有不同的模式,但是全球范围内整合后的微生物实验室网络基本上都具有相似的结果和布局。如图1所示,中心实验室应该是建设完备,有各种关键技术(如分子检测、MALDI-TOF MS飞行质谱仪和NGS宏基因组测序等),具备病毒检测能力,以及胞内细菌检测能力。更多要求可以参考国家级参比实验室(NRL)。卫星实验室的具体数量和能力要求可以不同,但是基本要求是能够确保微生物标本在规定时间内的运送和开展临床需要的快速检测项目[5]。
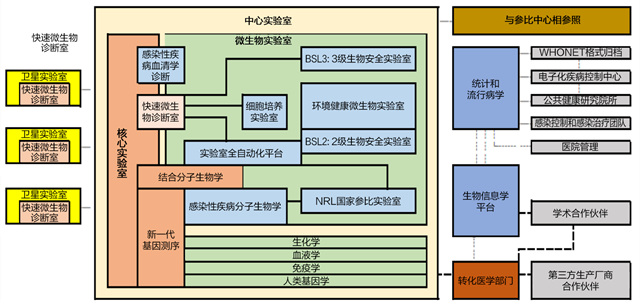
图1. 临床微生物实验室网络的布局示意图
1. 中心实验室:通常情况下,微生物中心实验室应该包括的亚专业有细菌(包括分枝杆菌)、真菌、寄生虫和病毒,需要具备的技术包括镜检、培养、分离和鉴定;抗微生物药物敏感性试验;免疫学/血清学和分子诊断技术。同时需要更加安全快速的运输标本,目前已有实验室(如北卡罗来纳州WakeMed Health&Hospitals)使用无人机运输临床微生物标本,这有可能是以后发展的一个趋势[6]。
为了减少TAT时间提升实验室效率,必须优先对重症监护病房(ICU)和急诊(EC)提供7天/24小时的诊断服务。目前在全球范围内,提供7/24小时的诊断服务,已经是建设高水平微生物实验室的事实上的规范要求[7]。此外,实验室需要建立信息系统(LIS),完善与医院HIS系统的连接,优化数据的质量管理和传递[8]。对于管理检验设备的中间件(middleware),微生物实验室提出了更高的要求,因为一个标本的处理需要经过多个设备,使用不同的方法检测不同种类的病原菌。如支气管肺泡灌洗液可能需要进行常规微生物标本检测、病毒学检测、分枝杆菌检测以及真菌感染标记物(包括真菌抗原)检测,各种系统有不同的数据接口,自动化程度也有很大差异,而且还要考虑到后续的鉴定/AST测试等等,给实验室信息化处理提出了极大的挑战,但是使用中间件在很大程度上为这一难题的解决提供了可行方法,即将标本的各种检测数据进行整合,再提交LIS,最终生成报告。此外,中间件可以对标本进行全流程实时追踪和实验室工作流程分析。显然实验室规模越大,就越要考虑LIS系统的开发和部署,实现“无缝化”管理。
2. 卫星实验室:虽然中心实验室整合了大部分的分析检测项目,但是卫星实验室仍然需要保证一定的检测功能,以保证一些时效性要求较高和较为简单的检测项目,如一些POCT项目。卫星微生物实验室可以进行微生物标本的革兰染色与接种培养,而后中心实验室可通过远程连接,直接解读染色和培养结果[9]。卫星实验室和中心实验室人员的资质需要合理配置,卫星实验室人员的资质可以相对较低。中心微生物实验室需配置经验丰富的临床微生物学家,以便于和临床医师直接进行交流研讨,促进感控工作和抗菌药物的合理应用[10]。
四、微生物标本转运体系的标准化
微生物标本的采集和转运是微生物实验室分析前的重要组成部分,正确的标本采集和转运会直接影响到后续病原微生物的检出率。因此选择合适的采集和运输培养基,建立标本转运系统,是建立中心化的微生物实验室必须解决的问题[7]。
临床微生物标本采集运送系统需要考虑的因素很多,包括容器、运输培养基、采样方法、包装和运输环境等等。目前国外一些实验室已经建立了标准化的标本采集和转运系统,甚至采用无人机等作为标本的配送手段[6,11]。
目前,我国在临床微生物标本的分析前处理中还存在一些问题,如标本采集方式不正确,运送时间过长,储存温度不合适等情况[12],为了解决上述问题,我国的标准管理部门和临床微生物专家通过充分交流和研讨,编写出版了微生物标本采集和送检国家标准[12]。但是,由于微生物标本的特殊性,标本的采集、送检和处理方法与临床生化、免疫和血液学标本存在较大的差异。如临床微生物标本的种类有固体(组织等)、半固体(粪便等)和不同粘稠度的液体(痰、吸取物、脓液、灌洗液等),盛装的容器也因此有很大的差异,而且,不同的标本有不同的处理流程,故而微生物标本采集、运送和处理标准化的实施仍有一定的困难。在标本的采集和运输环节或多或少地仍然存在一些问题,如容器密封性不够,运送培养基质量不佳等,在一定程度上影响了微生物检验的质量和生物安全保障。
为了解决微生物标本多样性和多形性的问题,目前国外使用了液基化的办法,即将各种微生物标本液基化从而实现微生物标本处理的标准化。国外的经验表明,微生物标本处理自动化必须建立在微生物标本采集和运输标准化的基础上,即标本的液基化和容器的标准化。
五、新型标本采集和转运系统举例
目前体系齐全,适用范围较广的微生物标本采集系统有ESwab系列产品(Copan,Italy)。在室温和2-8℃的环境下,确保标本中需氧菌、厌氧菌和苛养菌的生存力达到48小时[15],是国外使用范围最广的液基微生物标本采集与运输系统。同时在这次SARS-CoV-2疫情中,被广泛用于COVID-19的分离和检测[14]。
ESwab由植绒拭子和1ml改良液体Amies培养基组成,使用时将标本洗脱至液体培养基后,再运送至实验室进行后续的处理。有研究报道使用ESwab系统对于其他传统的微生物转运培养基可以提升10倍以上的病原检出率[16]。
UriSwab尿液收集系统可以用于尿标本的采集、储存和运输。UriSwab主要组成部件为海绵拭子,在海绵中含有硼酸和甲酸钠聚合物,接触到尿液以后就会活化,从而确保在运输过程中不会出现细菌过度生长或过度死亡的现象。目前UriSwab可以确保在室温环境下,维持尿液中细菌的生存力达48小时[15]。如图2所示。
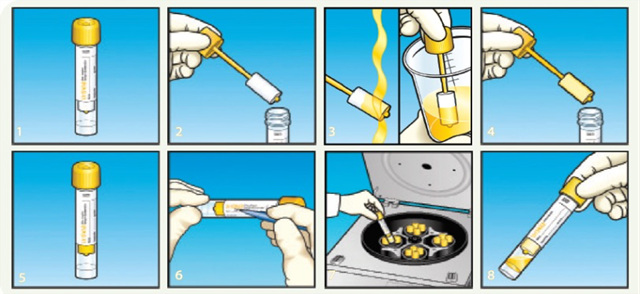
图2. UreSwab使用示意图
痰标本的接种和处理一直是标本采集和运输,以及随后的自动化处理工作的难点。主要原因是痰标本具有非常明显的非匀质性,细菌在痰液中的分布很不均匀。同时不同的痰标本间的粘稠度差异很大。因此一般情况下需要考虑将痰液进行消化处理后,才能进行液化接种。传统的胰蛋白酶处理方法耗时较长,且胰酶不易保存,容易失活,往往需要现用现配。SLsolution是很好的替代方案,由挑痰器和二硫苏糖醇(DTT)组成,使用挑痰器从痰杯中挑取0.3-1ml的痰样,而后放入含DTT的试管,震荡后,在室温放置15分钟,即可完成痰标本的液化过程。消化后的痰液可以在室温保存6小时,并确保样本中的细菌和真菌的生存活性,同时也不会过度繁殖。如图3所示。
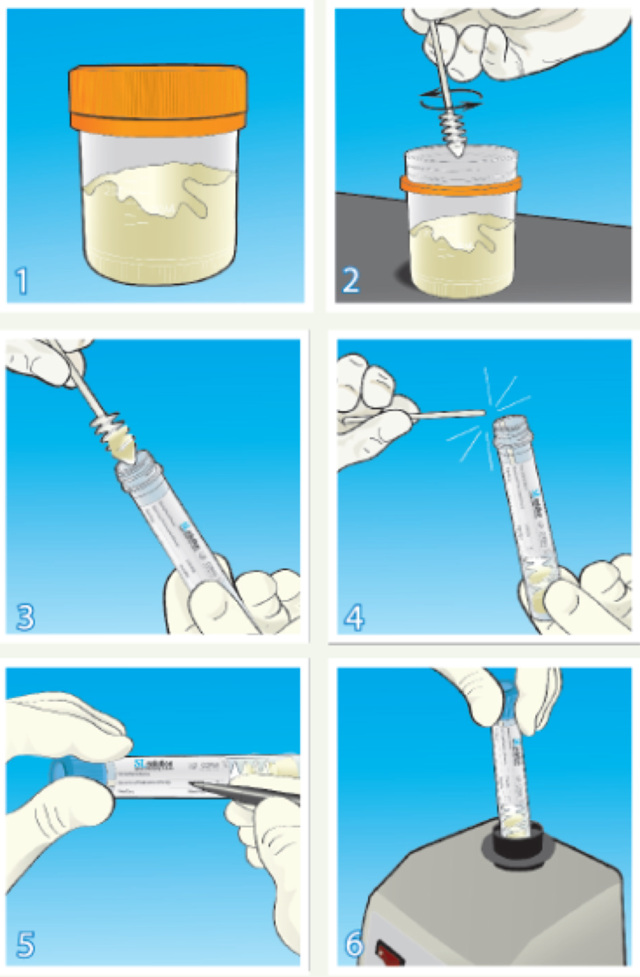
图3. 痰标本处理流程示意图
参考文献
Thomson S, Figueras J, Evetovits T, et al. Economic crisis, health systems and health in Europe: impact and implications for policy[M]. Open University Press, 2015.
Van den Wijngaert S, Bossuyt N, Ferns B, et al. Bigger and Better? Representativeness of the Influenza A surveillance using one consolidated clinical microbiology laboratory data set as compared to the Belgian Sentinel Network of Laboratories[J]. Frontiers in public health, 2019, 7: 150.
Paramasivan C N, Lee E, Kao K, et al. Experience establishing tuberculosis aboratory capacity in a developing country setting[J]. The International journal of tuberculosis and lung disease, 2010, 14(1): 59-64.
Wertheim B M, Aguirre A J, Bhattacharyya R P, et al. An educational and administrative intervention to promote rational laboratory test ordering on an academic general medicine service[J]. The American journal of medicine, 2017, 130(1): 47-53.
Vandenberg O, Kozlakidis Z, Schrenzel J, et al. Control of infectious diseases in the era of European clinical microbiology laboratory consolidation: new challenges and opportunities for the patient and for public health surveillance[J]. Frontiers in medicine, 2018, 5: 15.
Poljak M, Šterbenc A. Use of drones in clinical microbiology and infectious diseases: current status, challenges and barriers[J]. Clinical Microbiology and Infection, 2020, 26(4): 425-430.
Vandenberg O, Durand G, Hallin M, et al. Consolidation of clinical microbiology laboratories and introduction of transformative technologies[J]. Clinical Microbiology Reviews, 2020, 33(2).
Rhoads D D, Sintchenko V, Rauch C A, et al. Clinical microbiology informatics[J]. Clinical microbiology reviews, 2014, 27(4): 1025-1047.
Mascart G, Martiny D, Miendje Y, Tummers G, Mahadeb B, Vandenberg O, Hallin M. 2018. The future of automation in bacteriology. Ann Biol Clin (Paris) 76:365-72.
Libertin C R, Watson S H, Tillett W L, et al. Dramatic effects of a new antimicrobial stewardship program in a rural community hospital[J]. American journal of infection control, 2017, 45(9): 979-982.
Gumede L, Radebe F, Nhlapo D, et al. Evaluation of the Copan eSwab®, a liquid-based microbiology transport system, for the preservation of Neisseria gonorrhoeae at different temperatures[J]. Southern African Journal of Infectious Diseases, 2017, 32(3): 96-99.
王辉. 微生物室与临床的沟通应从规范送检开始[J]. 中华检验医学杂志, 2014 (001): 21-23.
中华人民共和国卫生行业标准.临床微生物学检验标本的采集和转运. WS/T 640—2018
Vermeiren C, Marchand-Senécal X, Sheldrake E, et al. Comparison of Copan Eswab and FLOQswab for COVID-19 PCR diagnosis: working around a supply shortage[J]. Journal of Clinical Microbiology, 2020.
Gandhi B, Summerbell R, Mazzulli T. Evaluation of the Copan ESwab transport system for viability of pathogenic fungi by use of a modification of Clinical and Laboratory Standards Institute document M40-A2[J]. Journal of clinical microbiology, 2018, 56(2).
Van Horn K G, Audette C D, Sebeck D, et al. Comparison of the Copan ESwab system with two Amies agar swab transport systems for maintenance of microorganism viability[J]. Journal of Clinical Microbiology, 2008, 46(5): 1655-1658.
Dauwalder O, Landrieve L, Laurent F, et al. Does bacteriology laboratory automation reduce time to results and increase quality management?[J]. Clinical Microbiology and Infection, 2016, 22(3): 236-243.
Perez K K, Olsen R J, Musick W L, et al. Integrating rapid pathogen identification and antimicrobial stewardship significantly decreases hospital costs[J]. Archives of Pathology and Laboratory Medicine, 2013, 137(9): 1247-1254.





