血涂片复检辅助诊断HELLP综合征一例分析
作者:于培霞 秦宇
HELLP综合征是妊娠期高血压疾病的严重并发症,多以溶血、肝酶升高和血小板减少为特点,多数发生在产前。本病例即围绕该病血液检验结果和复检结果展开讨论,从最初判定的巨幼细胞性贫血到进一步确诊HELLP综合征,对临床检验结果与HELLP综合征的诊断进行了探讨。
一、病例简介
妇产科患者,育龄期女性,25岁,主因“停经9+月,血压高4+月,水肿1+月,头痛、头晕3天,加重1天”于急诊入住我院妇产科。入院查体:体温:36.7℃,脉搏:115次/分,呼吸:20次/分,血压:141/67mmHg,BMI:35.76kg/m2,贫血貌,水肿++++。专科检查:胎心:150次/分,胎位:头位,宫缩无,无阴道流血、流液。产科彩超:宫内妊娠单活胎。血常规检查主要数值见表1:
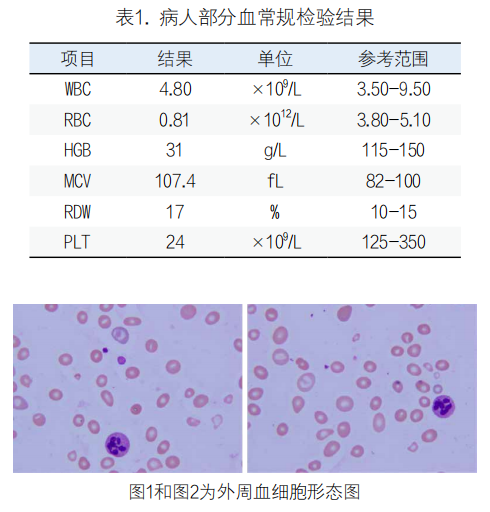
因贫血及血小板明显降低,触发实验室复检规则。镜检可见红细胞分布稀疏,大小不等,可见嗜多色性红细胞、大卵圆形红细胞易见,可见红细胞形态不整和球形红细胞;PLT减低,不存在EDTA依赖性PLT聚集现象;中性粒细胞核分叶过多,易见5叶、6叶细胞(见图1,图2)。遇到MCV明显增大及多分叶核现象,往往首先考虑是不是巨幼细胞贫血。随即查了一下该患者的血清维生素B12和叶酸的测定结果,分别是114pg/mL(>145ng/mL)和1.28ng/mL(≥4),都低于参考区间,看来可以疑为巨幼贫导致的两系减低,于是发出结果同时报了危急值。随后又查阅了一下其他检验结果,异常值颇多,如表2所示。
表2. 病人部分血液生化和凝血检验结果
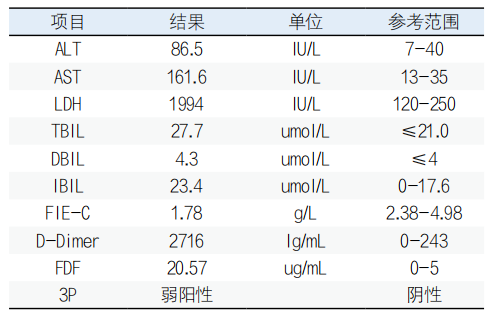
由以上数据来看,应该合并了DIC;另外,肝酶升高,胆红素增高,加之PLT降低,突然想到,难道还合并了HELLP综合征?于是电话沟通主管医生,他们也正在考虑HELLP综合征,准备采取进一步的诊治措施。
最终诊断和治疗后,我们查阅病历,显示病人主因“停经9+月,血压高4+月,水肿1+月,头痛、头晕3天,加重1天”于急诊入院。结合其病史、体征、查体、辅助检查,综合诊断为妊娠期高血压疾病,慢性高血压并发子痫前期,巨幼细胞贫血,HELLP综合征,宫内妊娠37+3周G2P1头位。给予解痉、镇静、降压、纠正贫血等对症治疗后,因HELLP综合征行剖宫产终止妊娠,术中分娩一活婴。病人术后生命体征平稳,腹部切口拆线后出院。通过病例复习,结合实验室测定结果和复检血片结果,推断患者可能为巨幼细胞贫血和HELLP综合征的合并存在。
二、讨论
(一)HELLP综合征(hemolysis,elevated liver enzymes,low platelets)以溶血、肝酶升高、血小板减少为特点,是重度妊娠期高血压疾病的严重并发症,常危及母儿生命,有大样本报道发病率为9.2%,多数发生在产前,也可发生在产后[1]。
1. 发病机制:本病主要病理改变与重度妊娠高血压疾病类似,红细胞难以通过痉挛的小血管而变形、破碎,具有微血管溶血性贫血(Microvascular hemolytic anemia,MHA)的特点,即外周血涂片中有破碎细胞和红细胞多染性;血管内皮受损,血管膜暴露,血小板黏附其上并积聚,因而血小板数量下降;患者肝细胞缺氧,细胞膜受损,肝酶释放;肝细胞肿胀,肝细胞膜通透性增加,可有肝区疼痛,严重者甚至可致肝被膜下出血及肝破裂的发生[1]。
2. 临床表现:临床表现多样性,典型的临床表现为乏力、右上腹疼痛及恶心呕吐,体重骤增,脉压增宽,但少数患者高血压、蛋白尿临床表现不典型。可出现母儿严重并发症:孕妇可发生子痫、胎盘早期剥离、DIC、肾衰竭、急性肺水肿、严重的腹水、脑水肿、视网膜脱离、伤口血肿感染甚至败血症等;胎儿可发生缺氧、早产、胎儿生长受限,甚至导致围产儿死亡[2]。
3. 实验室诊断标准:诊断的关键是对有上述临床表现的妊娠期高血压疾病患者保持高度警惕。诊断主要依靠实验室检查。(1)微血管内溶血:LDH水平升高;外周血涂片可见破碎红细胞、球形红细胞;胆红素≥20.5 μmol/L(即1.2mg/dl);血红蛋白轻度下降。(2)转氨酶水平升高:ALT≥40U/L或AST≥70U/L。(3)血小板计数减少:血小板计数<100×109/L[2]。
以上三项指标均符合可诊断为完全性HELLP综合征;以上三项指标任一或两项异常,伴有重度子痫或子痫前期可诊断为部分性 HELLP综合征[3]。
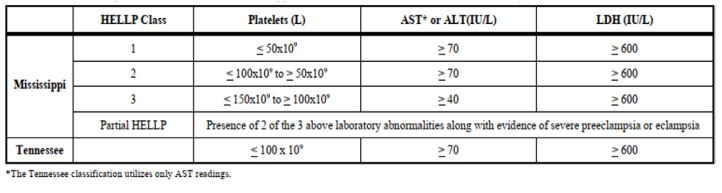
值得注意的是,LDH水平升高是诊断HELLP综合征微血管内溶血的敏感指标,常在血清间接胆红素水平升高和血红蛋白降低前出现。HELLP综合征的主要诊断标准见表3。
表3. HELLP综合征的Mississippi和Tennessee的主要诊断标准[3]
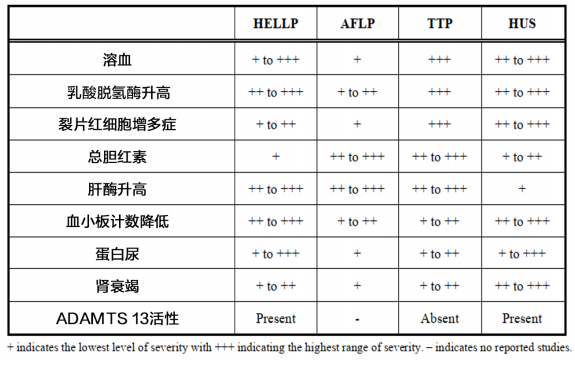
HELLP综合征应与急性妊娠脂肪肝(Acute fatty liver of pregnancy,AFLP)、血栓性血小板减少性紫癜(Thrombotic Thrombocytopenic Purpura,TTP)、溶血尿毒综合症(heomlytic uremic syndrome,HUS)等鉴别[3]。HELLP与其他疾病的鉴别诊断参考表4。
表4. 诊断HELLP、AFLP、TTP、HUS的主要实验室参数[3]
4. 治疗原则:(1)治疗妊娠期高血压疾病:解痉、镇静、降压及合理扩容、必要时利尿。(2)肾上腺皮质激素治疗:改善血小板计数、乳酸脱氢酶﹑肝功能等参数。(3)成分输血:减少自发性出血。(4)终止妊娠:指南明确指出,对于HELLP综合征无需考虑孕周,应在稳定母亲病情的同时尽早终止妊娠[1,4]。只要终止妊娠,相关指标就会迅速好转。
(二)HEELP属于血栓性微血管病(Thrombotic microangiopathy,TMA)吗?虽然关于TMA或/和HEELP的文献或指南中没有查到权威表述,但从HEELP发病机制及实验室诊断参数(表2)可以看出,HEELP具有微血管溶血性贫血(MHA)的特点,即外周血可见裂片红细胞(schistocyte)或破碎红细胞,应该属于TMA的范畴。国际血液学标准化委员会(ICSH)在关于裂片红细胞的指南中[5],虽然只探讨了外周血涂片发现裂片红细胞对主要的两种TMA,即TTP和HUS的诊断价值,但同时也指出裂片红细胞对其他一些红细胞机械性损伤的疾病有诊断意义,这些情况应该也就包括了HEELP综合征。
(三)巨幼细胞贫血是由于体内缺乏维生素B12和/或叶酸所致DNA合成障碍所引起的一种大红细胞性贫血,患者可表现为仅有贫血或三系减低,其外周血象有明显特征,大卵圆形红细胞与同时存在的中性粒细胞核右移(5叶者>5%或6叶者>1%)对诊断有重要提示,本病例就是因血涂片复检类似巨幼细胞贫血表现而引起注意的。也有报道患者在怀孕21周时因疑似子痫前期和HELLP综合征而终止妊娠,但溶血和血小板减少并未因此改善,随后检测到内因子抗体阳性和维生素B12水平极低,给出恶性贫血诊断、补充B12后血液学参数才得以纠正[6]。恶性贫血是因胃黏膜萎缩、内因子缺乏使维生素B12吸收障碍而发生的巨幼细胞贫血。HELLP综合征与巨幼细胞贫血竟有如此纠缠,也是没有想到的,需要临床医师注意加以鉴别。
三、总结
该病例通过血涂片复检一位妇产科病人血小板和血红蛋白重度减低的血常规结果,综合分析血细胞分析结果、血涂片所见和生化检验结果,推断了巨幼细胞贫血和HELLP综合征的合并存在。而HELLP综合征可导致胎儿可发生缺氧、早产、胎儿生长受限,甚至围产儿死亡。此例HELLP综合征的诊断也为医生及时采取剖宫产终止妊娠术,给予了检验诊断证据上的支持,从而挽救了一个产妇及婴儿。
本案例我们讨论了HELLP综合征相关知识。HELLP综合征和血栓性血小板减少性紫癜(TTP)、急性早幼粒细胞白血病(Acute promyelocytic leukemia,APL),这些都是临床危急重症[7],应该受到形态学检验人员的重视,提高警惕性,及早发现及早与临床沟通,帮助临床早诊早治。
感谢:山西白求恩医院血液科朱秋娟老师
参考文献
史文天主编.临床妇产科疾病诊疗学, 吉林科学技术出版社, 2017. 09, 288-9.
中华医学会妇产科学分会妊娠期高血压疾病学组. 妊娠期高血压疾病诊治指南(2020)[J]. 中华妇产科杂志, 2020, 55(4): 227-38.
Wallace K, Harris S, Addison A, Bean C. HELLP Syndrome: Pathophysiology and Current Therapies. Curr Pharm Biotechnol. 2018; 19(10): 816-826. doi: 10.2174/1389201019666180712115215.
中华医学会围产医学分会, 中华医学会妇产科学分会产科学组. 妊娠并发症和合并症终止妊娠时机的专家共识[J]. 中华妇产科杂志, 2020, 55(10): 649-58.
Zini G, d'Onofrio G, Briggs C, Erber W, Jou JM, Lee SH, McFadden S, Vives-Corrons JL, Yutaka N, Lesesve JF; International Council for Standardization in Haematology (ICSH). ICSH recommendations for identification, diagnostic value, and quantitation of schistocytes. Int J Lab Hematol. 2012 Apr; 34(2): 107-16.
Govindappagari S, Nguyen M, Gupta M, Hanna RM, Burwick RM. Severe Vitamin B12 Deficiency in Pregnancy Mimicking HELLP Syndrome. Case Rep Obstet Gynecol. 2019 Mar 25; 2019: 4325647. doi: 10.1155/2019/4325647.
顾兵, 郑立恒, 高建军主编. 检验与临床的沟通. 2版, 北京: 人民卫生出版社, 2020. 11: 170.





