糖化血红蛋白检测一致性和标准化 多中心研究专项活动侧记
近30多年来,我国人口糖尿病患病率显著增加,据流行病学资料显示,1980年糖尿病患病率为0.67%,2007-2008年20岁及以上成年人患病率为9.7%,2015-2017年,18岁及以上人群患病率为11.2%,据新版国际糖尿病联合会(IDF)地图数据显示,2011年~2021年我国糖尿病患者增幅达56%。随着我国的城市化进程、人口老龄化、超重和肥胖及中国人2型糖尿病(T2DM)的遗传易感性,进一步导致了我国糖尿病的流行,糖尿病会引起一系列并发症,所以对糖尿病患者的早期诊疗及病程监控成为了医学界追求的目标。
糖化血红蛋白(HbA1c)可反映患者近期(8~12周)的平均血糖水平,其在糖尿病诊断和治疗监测中应用的价值愈发重要,美国糖尿病学会(ADA)和WHO先后在2010和2011年将HbA1c≥6.5%纳入糖尿病的诊断指标,我国也紧随国际脚步,《中国2型糖尿病防治指南(2020年版)》推荐,在采用标准化检测方法且有严格质量控制的医疗机构可以将HbA1c≥6.5%作为糖尿病的补充诊断标准。因我国HbA1c检测方法较多、且各地区各民族的差异等,为HbA1c的诊断标准及结果互认带来困难,如何确定适用于我国糖尿病的HbA1c诊断切点及标准化的方向,以湖南中医药大学第一附属医院为牵头单位联合了全国21家实验室,进了一项HbA1c多中心的协作活动,旨在通过大数据分析确定适用于我国的HbA1c诊断切点及诊断标准化问题。
2022年3月15日,糖化血红蛋白多中心协作专项活动通过线上、线下结合的方式正式开启,首先,本次大会主席湖南中医药大学第一附属医院医学检验与病理中心主任谢小兵教授和科研部长邓桂明教授分别致辞,之后,在湖南省肿瘤医院检验科主任唐发清教授、谭超超教授、长沙市中心医院检验科潘建华教授和襄阳市第三人民医院陈辉教授的主持下,学术报告阶段拉开帷幕,中国医科大学附属盛京医院检验科主任秦晓松教授、国家卫生健康委临床检验中心生化室主任张传宝教授、河南中医药大学第二附属医院的李永伟教授、湖南中医药大学第一附属医院的陈锋教授带来专题讲座,围绕糖尿病实验室检测、HbA1c标准化和多中心HbA1c工作的初步成果等内容进行分享,下面为大家带来讲座的重点内容。

一、糖尿病发病与流行病学概况
糖尿病是一种由于胰岛素分泌缺陷或胰岛素作用障碍导致的以高血糖为特征的代谢性疾病,持续高血糖和长期代谢紊乱等可导致全身组织器官,特别是眼、肾、心血管及神经系统的损害及其功能障碍和衰竭,严重者可引起失水、电解质紊乱和酸碱平衡失调等急性并发症。近年来,糖尿病发病率在全球是一个上升的趋势,预计到2045年将增加51%的糖尿病患者,据统计,2019年我国糖尿病患者为1.164亿人,2045年预计可能达1.45亿人。1999年WHO根据病因学证据将糖尿病分为1型糖尿病(T1DM)、2型糖尿病(T2DM)、特殊类型糖尿病和妊娠期糖尿病。2018年柳叶刀最新研究将糖尿病分为自身免疫型、胰岛素缺乏型、轻度胰岛素抵抗型、重度胰岛素抵抗型和年龄相关型,暂未广泛推广。以下主要针对自身免疫型糖尿病的实验室诊断展开介绍。
二、胰岛素自身抗体生物学特点
1.胰岛细胞自身抗体(ICA):靶抗原是4种胰岛细胞(α、β、γ、pp)的细胞质和微粒体成分,属于一种混合抗体,最早发现并应用于T1DM诊断。研究显示,正常人群中ICA的阳性率仅为0.5%,而在T1DM新发病患者中阳性率高达60-90%,可作为疾病早期预测指标,能早于T1DM发病8年前被测出。高滴度的ICA预示疾病进展的高危险性,随着病程的延长,阳性率逐渐降低,诊断后2-5年阳性率下降至20%,持续阳性超过2-3年者仅占T1DM的10%,ICA持续高滴度通常与B细胞的损伤有关,与C肽水平呈负相关。
2.胰岛素自身抗体(IAA):在糖尿病自身抗体中,IAA出现最早,持续时间较短,初发成年糖尿病患者普查胰岛素自身抗体对早期诊断具有重要意义。大部分IAA阳性的儿童血液中存在多种胰岛素自身抗体,这些抗体与T1DM高风险性相关。但机体产生IAA无法区分内源、外源,注射胰岛素的患者也会产生IAA。
3.谷氨酸脱羧酶自身抗体(GADA):GADA在T1DM新发患者中的阳性率为80%并且水平较稳定,可持续高滴度10年以上。GADA与其他抗体相比,具有与β细胞缓慢损伤相关性好、出现早、持续时间长、年龄跨度大、阳性率高等特点,能够很好的预测胰岛β细胞的功能。成人隐匿性自身免疫性糖尿病(LADA)是T1DM的成人型,治疗不依赖胰岛素,临床表现与T2DM相似,难于鉴别,GADA是目前公认的诊断LADA的免疫学指标。
4.蛋白酪氨酸磷酸酶抗体(IA-2A):IA-2A存在于大约65%的T1DM新发患者中,而健康对照人群中阳性率小于1%,在LADA的诊断中,需要与其他指标联合检测。T1DM患者IA2A阳性率可能受年龄、病程等多种因素影响。初诊儿童患者中阳性率较高,但抗体消退也快,成年患者中阳性率相对较低,但持续时间长。在ICA阳性的一级亲属中,IA2A出现较GADA晚,其出现预示近期可能发生T1DM。
5.锌转运蛋白8抗体(ZnT8-Ab):ZnT8抗体作为最新发现的T1DM特异性自身抗体,在新发的T1DM中有60-80%的患者可检测到,而T2DM患者与正常对照组分别只有<3%和<2%的人可检测到,有高达30%的自身免疫疾病联合T1DM患者中可以检测到,且与GADA、IA2A、IAA联合检测能够提高T1DM灵敏度至98%。20岁以内T1DM患者ZnT8抗体阳性率为47%,高于20岁的患者为28%,提示ZnT8抗体倾向于出现在年轻的T1DM患者中。研究数据显示,ZnT8抗体在儿童T1DM及成人LADA的筛查中都表现出明显的优势。
三、胰岛素自身抗体的临床应用
1.临床应用:《中国1型糖尿病诊治指南》建议检测胰岛素自身抗体对T1DM进行诊断分型,《成人隐匿性自身免疫糖尿病诊疗中国专家共识(2021版)》中建议对所有新诊断的表型为T2DM的患者进行GADA筛查,GADA为首选筛查抗体,而其联合IA-2A、ZnT8A、IAA与Tspan7A检测可提高LADA检出率。2009年,George Eisenbarth提出T1D免疫学概念,提出在T1DM临床发病前1-2年甚至更早可能就已经启动了疾病的发展,这时免疫诊断介入可以在疾病前期预警,对潜在的人群筛查,可以预测成年人自身免疫性糖尿病,从而早预防早治疗。检测适用于所有初诊的糖尿病患者进行早期干预与分型、高危人群筛查,多抗体的联合检测,能显著提高检测灵敏度。
2.检测建议:对于≤5岁的疑为T1DM的年幼患者,应首选GADA和IAA检测,其次是IA2A和ZnT8A;对于>5岁的疑为T1DM患者,首选GADA和IA2A检测,其次IAA和ZnT8A;如果经济条件允许,对所有疑似T1DM患者,尽量进行GADA、IA2A、IAA和ZnT8A联合检测,以便正确指导分型。值得注意的是,目前检测方法均不能区分IAA和患者使用外源胰岛素治疗致使机体产生的胰岛素抗体,因此,IAA检测应在患者尚未使用胰岛素治疗或使用时间不超过一周时进行抽血检测。
3. 检测方法对比:(1)免疫印迹法:操作简单、污染小、特异性好,但检测结果受主观因素影响较大,且单个抗体检测灵敏度低,不利于T1DM的诊断,建议多个抗体联合检测。(2)间接免疫荧光法:操作简单、重复性好,会受到一定程度包括非特异性荧光在内的多种干扰因素影响,灵敏度和特异性仍有待提高。(3)放射免疫法:特异性好,但灵敏度欠佳,可能与氯胺T标记抗原会使其免疫活性造成影响有关。(4)酶联免疫吸附法:由于特异性好,操作简单且无放射性污染,因此常被用于临床胰岛自身抗体检测,但灵敏度较低,这可能与抗原包被平板导致其表面决定簇的空间构象不能充分暴露有关。(5)放射结合法(RBA)/放射配体法(RLA):RBA/RLA是目前检测GADA和IA2A的国际标准化方法,但由于操作复杂、技术要求高等原因,RBA法在临床上的应用无法得到普及。(6)化学发光法:可定量检测5种自身免疫性糖尿病相关抗体,全自动化检测,操作简单,联合检测可提高灵敏度,包含T1DM的特异性指标ZnT8A。特异性高。
目前,T1DM诊断提出精准鉴别诊断,除了临床诊断、功能诊断,免疫诊断和基因诊断将发挥越来越重要的作用。
一、糖化血红蛋白检测标准化相关背景
美国糖尿病学会(ADA)和WHO先后在2010和2011年将HbA1c用于糖尿病的诊断指标,我国糖尿病防治相关指南也在不断完善,《中国2型糖尿病防治指南(2020年版)》推荐,在采用标准化检测方法且有严格质量控制的医疗机构可以将HbA1c≥6.5%作为糖尿病的补充诊断标准。之所以选择HbA1c是因我国是世界第一大糖尿病发病大国,ADA和WHO已将HbA1c作为糖尿病诊断指标,同时DRG带来的冲击小。
二、HbA1c的标准化概况
1. 国际上标准化进展:美国1型糖尿病控制及并发症试验(DCCT)和英国2型糖尿病控制与并发症关系研究(UKPDS)分别于1993年和1998年采用糖化血红蛋白(GHb)作为血糖控制水平的评价指标,建立了GHb与糖尿病并发症发生率之间的关系,确立了GHb在糖尿病患者管理中的重要意义。DCCT进行期间(1983-1993),不同实验室的GHb检测方法各异,标准化程度很差,实验室间结果差异大,为了避免测定结果差异对试验的影响,DCCT的GHb所有的检测都在一个实验室进行,使用其建立的一种较高分辨的离子交换HPLC方法,即“Biorex-70”,这一做法保证了检测结果的可靠性,DCCT试验结束后,这一方法保留下来并用于另一项研究计划:糖尿病的控制与并发症研究(EDIC)。为了改进GHb检测质量,美国临床化学学会(AACC)于1993年成立了A1c标准化工作委员会以建立GHb标准化工作,1996年该委员会实施美国国家糖化血红蛋白标准化计划(NGSP),建立参考实验室网络,其中心参考实验室(CPRL)为DCCT试验的检测实验室,研制全血校准物质,采用Biorex-70定值,该方法使得检测结果可溯源至DCCT。参考实验室网络的作用是厂家产品校准和认证计划、临床实验室的室间质评计划。NGSP参考方法不足在于出现“HbA1c峰”并非只有HbA1c组分,采用的校准物也并非纯物质,测定结果无法溯源至国际制(SI)单位,同样的问题也出现在日本、瑞典等国家建立的参考方法中。
不同标准化的结果存在差异,所以亟需国际组织牵头HbA1c的标准化工作。1995年国际临床化学与检验医学联合会(IFCC)HbA1c标准化工作组成立,定义了HbA1c、确定了标准物质、参考方法等,同时建立起参考实验室国际网络。通过多次国际协商,达成的国际共识声明中指出IFCC参考系统是国际HbA1c标准化唯一有效标准,检测结果以IFCC的mmol/mol单位与百分数(%)单位报告,双方的结果通过转换方程实现单位互相转换。截止2022年3月15日,IFCC HbA1c参考实验室网络包括16个参考实验室,两个候选实验室,我国有三个参考实验室,北京市临床检验中心(BJCCL)、上海市临床检验中心(SHCCL)、国家卫生健康委临床检验中心(NCCL)。参考实验室网络给厂家提供参考方法网络赋值的互通性材料(冰冻全血)以建立和评价厂商分析系统校准的溯源性,IFCC的认证服务已对常规实验室(IFCC HbA1c二级参考实验室)开放。
2. 我国HbA1c标准化:我国于2022年3月1日起施行《医疗机构检查检验结果互认管理办法》,以推动实现不同医疗机构间的检查检验结果互认。标准化和一致化的目的一致,使不同方法的结果能够等效,标准化是可溯源至参考方法、参考物质、SI,一致化可溯源至一般参考物质或公议值。ISO17511中指出HbA1c可溯源至SI单位,要执行标准化,标准化计划的一般包括三个关键组分:参考系统(参考方法:LC/MS或LC/CE、参考物质、参考实验室)、标准化活动或对比模式(包括层级设计)和质量标注(宜尽量与国际指标一致或接近,方法以区分0.85%HbA1c的变化为宜)。NCCL在HbA1c标准化计划主要包括:IFCC认证计划、开展室间质评计划、正确度验证计划(BJCCL、SHCCL、NCCL),接下来也会推出《糖化血红蛋白检测和质量管理指南》,除此NCCL也推出系列教育活动,包括临床检验中心室间质评会议(与各省临床检验中心,每年或者每两年一次)、中国HbA1c教育计划,完成了三期教育活动。
三、我国HbA1c检测质量概况
1. HbA1c室间质评计划:NCCL的HbA1c室间质评始于2000年,目前全国超过2/3的省级临床检验中心开展了HbA1c室间质评,1-2次/年,2-5个样本水平,购买或自制样品,统计结果时有分组或不分组,多种评价标准。从2012年800个实验室到2022年的3820个实验室参与了NCCL的HbA1c室间质评计划。2008-2017年,三级医院的平均合格率为90.7%,略高于二级医院的89.1%,二者差距不显著,虽然评价标准逐年严格,但参加实验室的合格率一直保持在90%左右(范围在83.5%-94.2%)。
2020-2022 EQA以IFCC HbA1c一级参考方法(液相色谱串联质谱法)的测量结果为靶值,NGSP单位值由IFCC单位值经主方程换算得到,各组均以IFCC参考方法结果为靶值,即实际上不分组,可接受范围是靶值±6%或0.4%HbA1c,取大者(2021年),2022 EQA总结,本次参与实验室为3820家,除部分受疫情影响延迟上报试验数据的47实验室,共3773家实验室结果,总合格率在93.7%,比2021年略有提高,得分100%的实验室数比例为88.5%,得分为80%的实验室比例为5.2%,234家实验室成绩不合格,占比6.3%。采用何种单位报告结果多出于习惯,对检测质量没有影响,重要的是全国使用同一的报告方式。
2. 值得思考的问题:国内厂家标准品要溯源至参考方法,实验室使用时才能测的准。部分厂家检测性能已能达标,但少部分方法性能仍有很大的提升空间,使用时一定要做好性能评价。HbA1c检验结果可比是糖尿病诊疗工作的基本要求,我国HbA1c检验质量近年明显提高,但尚存一定改进空间,要进一步研究和完善标准化机制,促进标准化。

一、血糖代谢的基本机制
血糖的来源主要有食物糖的消化吸收、肝糖原分解和非糖物质的糖异生,血糖的去路主要是氧化分解供能、合成肝(肌糖原)、转换成其他糖类衍生物和其他非糖物质,大于肾阈时,出现尿糖。血糖受体内多种激素调节,升高血糖的激素有胰高血糖素、肾上腺素、生长激素和糖皮质激素;降血糖的激素有胰岛素和胰岛素样生长因子。
二、糖尿病的相关实验室指标检测
1. 血糖检测:
(1)检测方法:血糖是糖尿病最常用检测项目,使用血浆或血清样本,目前推荐使用酶法。国际推荐的参考方法是己糖激酶法,目前国内多采用国家卫健委临检中心推荐的葡萄糖氧化酶法,另外还可以采用葡萄糖脱氢酶法。
(2)方法学评价:①己糖激酶法:准确度、精密度、特异性高,适用于自动化分析,轻度溶血、脂血、黄疸等不干扰测定;②葡萄糖氧化酶法:准确度和精密度都能达到临床要求,操作简便,适用于常规检测;③葡萄糖脱氢酶法:本法高度特异,不受各种抗凝剂和血浆中其他物质干扰,制成固相酶,可用于连续流动分析也可用于离心沉淀物分析。
(3)临床意义:空腹血糖水平反映了胰岛素分泌能力,其增高与葡萄糖耐量减低是平行的,空腹血糖水平是诊断糖尿病最主要的依据之一。
(4)注意事项:血液标本分离血浆尽快检测,若不能及时检测,标本应加入碘乙酸钠或氟化钠抑制糖酵解作用,使血葡萄糖在室温下稳定3天。
(5)检查时间:规范化空腹血糖检查时间应是空腹8-12小时后的早晨6-8点取血,餐后2小时血糖测定是以第一口进食计时后2小时取血。
血糖控制不稳定的原因往往是进餐量、种类、运动量和用药剂量之间未达到最佳匹配。
2. 葡萄糖耐量试验(OGTT):
(1)检测方法:包括口服葡萄糖耐量试验和静脉葡萄糖耐量试验,在口服或静脉注射一定量的葡萄糖后2h内做系列血糖测定,以评价个体血糖调节能力的标准方法,对确定健康和疾病个体也有价值。
(2)OGTT标准方法:试验前3d,受试者每日食物中糖含量不低于150g且维持正常活动,影响试验的药物应在3d前停用,试验前应空腹8-12h,坐位取血后5min内饮入250ml含75g无水葡萄糖的糖水(妊娠妇女用量100g;儿童按1.75g/kg体重计算,总量不超过75kg),之后每隔30min取血1次,共4次,历时2h。
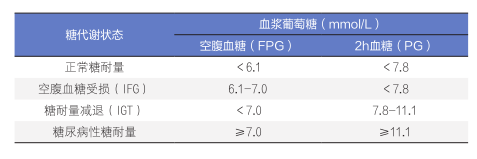
(3)OGTT结合FPG(空腹血浆葡萄糖浓度)临床结果分析。
3. 餐后2h血糖(PG):
(1)检测方法:监测餐后2h PG有两种方法,一是口服75g无水葡萄糖后做OGTT,另一种是吃100g面粉制成的馒头或方便面(含糖量相当于75g无水葡萄糖,也叫馒头餐试验)。从吃第一口饭的时间开始计算,然后测量2h后的血糖值,正常人餐后2h PG<7.8mmol/L。
(2)临床意义:①当餐后血糖≥11.1mmol/L(200mg/dL)时,诊断糖尿病敏感性更高、漏诊率更低;②餐后2h血糖是一个非常有价值的糖尿病病情监测指标:反映胰岛β细胞的储备功能;若餐后2h血糖>11.1mmol/L(200mg/dL),则易发生糖尿病眼、肾、神经等慢性并发症;较好反映进食量及使用的降糖药是否合适;③餐后血糖升高是心血管疾病死亡的独立危险因素。
(3)注意事项:餐后2h血糖测定是简化的OGTT,是诊断糖尿病的另一种重要方法,缺点是有些糖尿病患者服糖后血糖高峰不在2h而是在1h后,到2h的时候血糖高峰已下降,这样的患者容易被漏诊。
4. 糖化血红蛋白HbA1c:
(1)HbA1c:红细胞寿命是120d,HbA1c可以反映患者最近8-12周平均血糖水平,但受检测方法、患者年龄、是否贫血、血红蛋白异常疾病、红细胞转换速度等因素的影响。临床上常以HbA1c代表总的糖化血红蛋白水平,其浓度主要用于评估血糖控制效果。
(2)检测方法:根据电荷差异分为:离子交换层析、高效液相色谱、常规电泳和等电聚焦电泳等;根据结构差异分为:亲和层析和免疫测定法;还有化学分析技术:比色法、分光光度法。
(3)临床意义:反应过去8-12周的平均血糖浓度,可以为评估血糖控制情况提供可靠的实验室指标;作为新的糖尿病诊断指标,诊断标准定为≥6.5%,血糖控制指标<7%;为糖尿病患者心血管事件的独立预测危险因素。
(4)应用评价:HbA1c检测结果不受存在的变异型血红蛋白及其衍生物的影响;GHb的形成与红细胞寿命有关,各种原因引起的红细胞寿命缩短时GHb明显减少,异常血红蛋白病也会导致GHb改变;HbA1c的检测方法已标准化,与糖尿病长期并发症的相关性更强,生物变异性小。
5. 血浆胰岛素和C-肽测定:不同功能的胰岛素可以调节糖代谢、脂肪代谢、蛋白质代谢及促进钾离子、镁离子穿膜等,血浆胰岛素水平测定对评价胰岛细胞功能有重要意义,C-肽和胰岛素以等分子数从胰岛细胞生成及释放,因C-肽不受外源性胰岛素影响,故能较准确反应β细胞功能。
(1)检测方法:胰岛素释放试验:口服100g葡萄糖,分别于0、30、60、120和180min采血检测胰岛素及C-肽。
(2)临床应用:正常人空腹胰岛素水平为5-20mU/L,口服葡萄糖刺激后增加5-20倍,高峰在30-60min,C-肽水平升高5-6倍;糖尿病病人早期是高峰延迟,随着病程的延长,大多数2型糖尿病人胰岛储备功能差。
三、糖尿病的诊断及鉴别诊断
临床诊断:
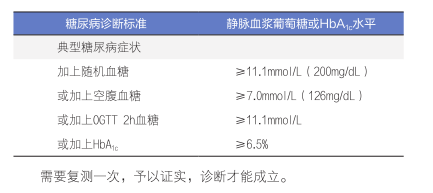
需要复测一次,予以证实,诊断才能成立。
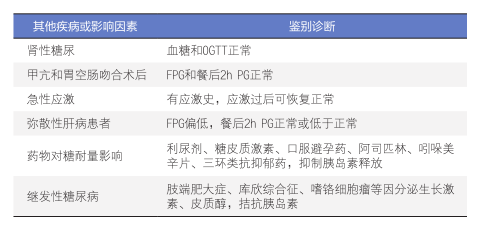
2. 鉴别诊断:
四、病案分析
临床病例基本情况:男,68岁,临床诊断为糖尿病6年,1年前开始接受胰岛素治疗,目前没有任何不适,为征求治疗方案是否正确而就诊。目前治疗:每天注射诺和灵30R14单位,于中餐前30min皮下注射一次,无服药,血压正常,心肺腹无异常发现。作为首诊医生该如何检测?

五、小结
糖尿病已经成为发达国家中继心血管病和肿瘤之后第三大非传染病,是严重威胁人类健康的世界公共性卫生问题,糖尿病的实验室检测指标很多,项目选择需要结合临床特征,合理选择与应用。

一、研究背景
HbA1c研究背景:我国是糖尿病流行的大国,2019年糖尿病患者人数达1.16亿,预计2030年将达1.64亿,2045年将进一步增长到1.74亿。研究资料显示,我国糖尿病患者以2型糖尿病为主,约占总病例的90%以上,随着病程60%的患者会出现并发症,我国糖尿病流行呈现发病年轻化趋势,<40岁的患者约占糖尿病患者的10%,<60岁的约占56%。目前,我国对糖尿病防治效能较差,糖尿病知晓率、治疗率和控制率(FPG<7.0mmol/L)分别为38.6%、35.6%和33.0%。对糖尿病患者早期诊断并进行干预,发生糖尿病并发症的概率将大幅度降低,对患者的生活质量也会有很大的提升。《中国2型糖尿病防治指南(2020年版)》推荐,在采用标准化检测方法且有严格质量控制的医疗机构将HbA1c≥6.5%作为糖尿病的补充诊断标准。针对HbA1c检测方面,我国在2014年和2015年分别制定了《糖化血红蛋白分析仪》、《糖化血红蛋白实验室检测指南》行业标准,目前我国推出的国产品牌糖化血红蛋白仪也满足了我国日益增长的临床检测需求。
2. HbA1c检测面临的问题:
(1)目前临床上使用的仪器品牌多、检测方法也多,那么多不同品牌、不同检测方法检测出的HbA1c结果,是否具有可比性?(2)我国目前使用的HbA1c≥6.5%的临床切点,是沿用WHO推荐的标准,不同国家和种族的HbA1c诊断切点,会不会有差异?(3)目前实验室HbA1c正常参考区间因不同品牌或不同方法而异,是不是可以通过大数据建立健康人群的HbA1c正常参考区间?
二、研究目的
对糖化血红蛋白仪检测结果的一致性进行评价:我国2022年3月1日起施行《医疗机构检查检验结果互认管理办法》,检验结果要实现互认,前提是保障检验质量,保证结果的一致性。此次HbA1c多中心的比对研究,就是通过大数据调查获得全国不同地区各实验室间检测结果一致性的可比情况,从而为各医疗机构HbA1c结果实现互认提供科学依据。对比仪器:上海蓝怡AH-600全自动糖化血红蛋白分析仪,参比仪器:多中心实验室在用的糖化血红蛋白分析仪。
2. HbA1c参考区间研究:此次多中心研究,将获得大量临床数据,通过对健康人群HbA1c大数据的对比和统计学分析处理,从而建立大规模临床数据作为支撑的HbA1c参考区间。
3. HbA1c临床切点研究:通过对健康组和DM组(疾病组)HbA1c大样本临床数据的分组统计学处理,分析我国HbA1c诊断DM的临床切点,从而验证或确认6.5%与我国实际情况是否存在差异,达到更精准地服务于临床医生和糖尿病患者的目的。
招募研究中心:招募二甲以上的医院,以三甲医院为主,包括独立实验室,实验室要开展了HbA1c项目并参加了国家卫健委临检中心室间质评且成绩合格者,共招募了21家实验室,包括1个独立实验室,分布在全国15个省、直辖市,覆盖了大半个中国;成立研究小组:进行研究团队分工;召开研究讨论会:2021年10月15日召开了《糖化血红蛋白仪一致性评价与糖化血红蛋白生物参考区间、临床切点值的研究》方案讨论会议;编写研究方案;伦理审批及取得伦理批件;与个研究中心沟通推进工作:发放任务书、研究方案、研究相关事项等。
四、研究方案
仪器准备:参比仪器按照各实验室自身的日常工作要求进行维护保养和质控,以保证检测结果的稳定性;比对仪器由上海蓝怡AH-600全自动糖化血红蛋白分析仪,研究中心要协助的工程师进行仪器安装调试、性能验证(正确度、不精密度,线性范围、参考区间,携带污染力),性能验证合格后质控,质控在控后进行预实验,达到预期要求就可以进行检测了。
2. 人员培训:要求按照实验室自身质量管理体系对人员进行培训考核和授权,学习仪器操作,操作人员是相对的固定,可以减少操作人员不同而造成的一些误差。
3. 研究对象:每一个中心是至少检测500份标本,来源于门诊住院部和健康体检科,这科室里面做完了糖化血红蛋白以后,剩余的标本随机的抽取,但浓度我们要在高中低都有,浓度覆盖在线性范围以内,超过参考区间的标本要达到30%,另外要有足够多的健康体检者的标本。
4. 入选标准:分为健康组和糖尿病组,健康组入组标准:血糖是正常的,肝功、血脂、血压、BMI指数、血压正常;糖尿病组入组标准:临床上诊断为糖尿病,患者空腹血糖≥7.0mmol/L以上。
5. 标本检测。
6. 检测后数据处理及结果分析。
五、研究进展
目前除了两家中心,其他中心都已经完成了检测工作,在进行数据统计与分析。以湖南中医药大学第一附属医院实验室获得的小样本数据为例,进行了临床切点的模拟分析,以数据结果制作ROC曲线(健康组267例,糖尿病组101例),结果提示:HbA1c最佳临床切点为6.050%,对应灵敏度为91.1%,特异度为96.3%;HbA1c数据(健康组267例)因不符合正态分布,采用2.5%和97.5%百分位数计算其参考范围,对应的HbA1c值为5.070%-6.100%。
六、下阶段主要任务
五月份以前要完成所有的比对实验。
2. 六月份以前要完善《课题病例报告表/数据登记表》,即填写所有标本的临床资料信息、一些其他的检查结果,包括性别,诊断来源(门诊、住院还是体检科),血糖、肝功能、肾功能、血脂、血压、BMI指数等相关健康指标,对后续的糖尿病组、健康组的分组统计分析非常重要。
3. 九月份以前要对收集的所有的数据来进行分析,通过计算相对偏差,评价比对仪器数据的一致性情况,根据WS/T402统计的参考区间;根据ROC曲线来确定临床切点,最后对分析出来的数据来进行总结,编写研究报告。
4. 十月会以前,公布研究结论和研究报告。
5. 最后是论文和专家共识的撰写以及发表。

活动的最后,长沙市第一医院的伍勇教授作出总结,伍教授表示,糖尿病的预防与人民幸福休戚相关,如何将HbA1c对糖尿病的诊断标准化是我们需要解决的重要问题,同时对线上的听众、与会专家及协作单位的支持表达了由衷的感谢,并对本次会议的圆满成功表示祝贺。




