基质金属蛋白酶-9即时检测确诊干眼病的前瞻性、多中心临床评价
目 的:本研究旨在测定基质金属蛋白酶-9即时检测确诊干眼病的阴性和阳性一致性,并评价未经培训的眼科技师应用此方法的便利性。
方 法:本研究是一项在4个临床研究基地进行的前瞻、序贯、盲法临床试验。在眼表疾病指数(OSDI)作为及不作为确诊检测的情况下,分别将InflammaDry检测与用于临床评估的泪膜破裂时间,泪液分泌检测和用于确诊干眼病的角膜染色进行了比较。
结 果:本项研究招募了237例患者。如果OSDI被列入轻度干眼病的定义中,InflammaDry检测具有81%(127/157)的阳性一致性和98%(78/80)的阴性一致性。排除OSDI因素后,11例之前被纳入干眼病阳性的患者被归类为干眼病阴性。如果在干眼病定义中排除OSDI因素,与临床评估相比,InflammaDry检测具有86%(126/146)的阳性一致性和97%(88/91)的阴性一致性。
结 论:InflammaDry检测方法具有较高的阳性和阴性一致性,可用于确诊疑似干眼病。另外,未经培训的操作者可安全、有效的实施此检测。这些结果支持将InflammaDry检测法作为干眼病诊断的辅助手段。
关键词:干眼病,基质金属蛋白酶,MMP-9,炎症,眼表,临床研究
根据干眼病工作组(DEWS)的报告,干眼病是一种累及泪液及眼表的多因素疾病。这种疾病会引发不适、视力障碍以及对眼表具有潜在危害的泪膜不稳。它同时还伴有泪膜渗透压升高及眼表炎症。干眼病的症状受泪液产生量、泪液蒸发速率及是否伴有炎症的综合影响。
因为多种眼表和泪膜疾病均可表现出同样的症状,所以仅根据症状不足以诊断干眼病。而且,由于患者的日常生活环境不同,干眼病的症状和体征存在非常大的差异。仅有57%的有症状患者具有干眼病的客观体征。这可能是由于干眼病症状出现在体征出现之前或者是由于干眼病病因学和病理生理学的不同所致。
Schirmer泪液分泌试验是最常用的干眼病客观诊断检查,此检验的应用史已超过100年。但是,Schirmer泪液分泌试验缺乏标准化,也不够精确,同时由于此项检验会刺激泪液的反射性分泌,因此其重复性差。另外,本检测仅限于检测泪液产生,却忽视了干眼病的泪液蒸发。会引起患者不适、低效且敏感性差,这进一步限制了Schirmer泪液分泌试验的应用。但是,其价格低廉、操作方便的特性促使Schirmer泪液分泌试验成为了检测干眼病泪腺分泌功能的最常用临床检查。
应用荧光素的泪膜破裂时间(TBUT)检测是另一种被广泛应用的干眼病临床诊断技术。一般认为泪膜破裂时间检测比Schirmer泪液分泌试验更可靠,因为它可重复且创伤小;然而,表面麻醉剂的滴加会增加泪膜的不稳定从而人为地加速泪膜破裂时间。另外,各类泪膜破裂检查都不能提供泪液产生的直接信息。因为医辅人员在临床医生评估前对大多数患者进行了评估,所以在使用表面麻醉之前精确实施泪膜破裂时间或角膜染色检查的能力受到了患者流的限制。
应用活性染料(如玫瑰红、丽丝胺绿及荧光素)的眼表面染色也被用来诊断干眼病。染色检查的缺点是不能够将干眼病与其他导致眼表面着色的情形,如药物毒性(包括表面麻醉剂)、眼睑闭合不良、潜在感染或外伤进行临床鉴别。另外,这些染色技术不适用于早期或轻度干眼病。
除研究外,眼科技师对大多数干眼病患者实施了部分的首次检查。通常,患者会自述出现的症状。眼表疾病指数(OSDI)检查表是一个用于对干眼病相关症状定性及定量检查以确定干眼病的药物治疗效果的调查问卷。眼表疾病指数检测含12个问题,由病人对每个问题分别进行打分。这种评估较主观、缺乏特异性且容易出现操作者的分析误差,以至于不能在临床上常规应用。
干眼病患者泪液渗透压升高,因为其泪液分泌减少和/或蒸发增加从而导致液体丧失而不能维持泪液等张。泪液渗透压升高是干眼病的一个重要指标。具体来说,正常的泪液渗透压在275到307mOsm/L之间,单眼或双眼泪液渗透压≥308mOsm/L或两眼泪液渗透压差>8mOsm/L则为高渗透压。
Versura等测定了25例正常人和105例干眼病患者的泪液渗透压,发现正常泪液渗透压为296.5±9.8mOsm/L。干眼病越严重,泪液渗透压数值越高(轻度至中度至重度的数值分别为:298.1±10.6、306.7±9.5与314.4±10.1,P<0.05)。Lemp等的一项研究显示,渗透压测定比其他临床指征更敏感。该研究中,正常、轻度或中度患者之间最敏感的阈值为308毫渗/升,而最特异的阈值为315毫渗/升。以312毫渗/升为限,泪液渗透压测定的敏感性为73%,特异性为92%。在另一项Tomlinson等进行的研究中,来自渗透压值分布的>316毫渗/升,作为截断值,用于诊断干眼病。其具有73%的敏感性,90%的特异性以及85%的阳性预测价值。不同样品的渗透压测量结果差异很大,反映了干眼病固有的泪膜不稳定性。
基质金属蛋白酶是眼表上皮细胞应激状态下产生的蛋白水解酶。具体而言,基质金属蛋白酶(MMP-9)是一种在干眼患者泪液中持续升高的炎症标志物。中、重度干眼病患者的MMP-9水平与临床检查结果具有相关性。角膜上皮屏障功能改变是干眼病出现眼视觉异常和眼球不适的原因。MMP-9似乎在角膜上皮剥脱中发挥了病理作用。尽管MMP-9与泪液产生无关,但是干眼病MMP-9活性增加可能会导致角膜上皮屏障功能破坏、角膜上皮脱落增加以及角膜表面不规则。
在如眼睑炎及Sjogren综合征等眼表疾病中,MMP-9活性也会升高。然而,这些潜在因素导致的炎性干眼病可被InflammaDry检测精确地诊断。其他疾病,如感染、过敏、翼状胬肉及结膜松弛,也与MMP-9的水平升高相关,但是能轻易地与干眼病进行临床鉴别。根据Sambursky和O’Brien进行的分析,人类泪液的正常MMP-9(纳克每毫升)水平为3到40ng/mL。
前述诊断工具的特性及不足表明通过联合使用多种诊断工具可能会改善对本多因素疾病的诊断状况(图1)。一项新的、价格低廉的、可以精确协助干眼病确诊的、单次、非侵入、一次性检测,如InflammaDry检测,可在不增加仪器设备负担的情况下,提供重要信息。InflammaDry检测花费将低于预期。通过采用直接抽样微滤技术,InflammaDry免疫法可检测出水平升高的泪液MMP-9(≥40 ng/ml),进而确诊干眼病。
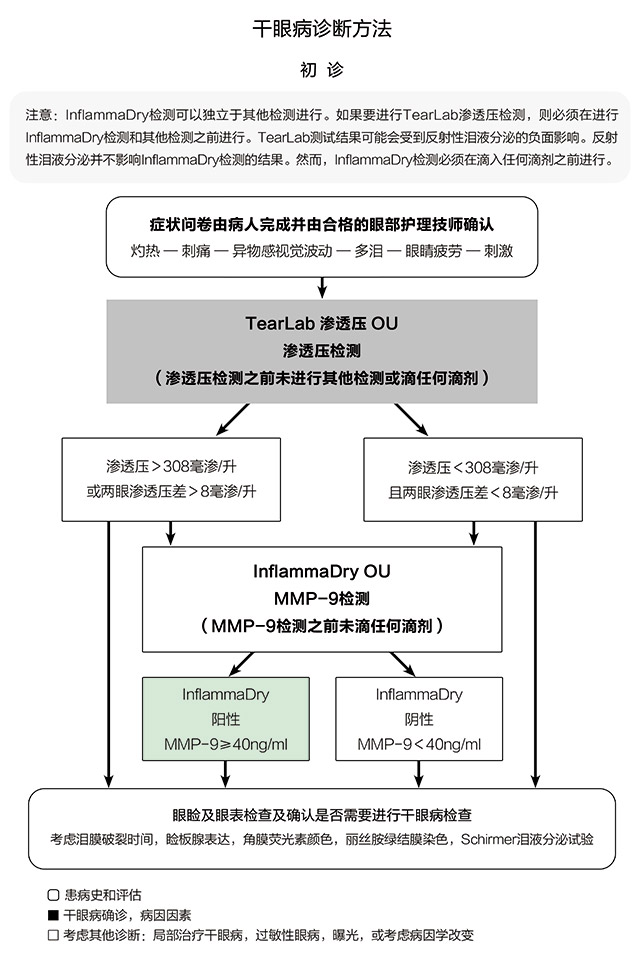
图1. 干眼病诊断方法,初诊。
一项前瞻性、多中心、盲法临床试验对InflammaDry检测进行了评估,以确定InflammaDry检测在确诊干眼病时的阳性和阴性一致性。当疾病无单一诊断作为诊断金标准,但又需要报告此疾病的某一诊断方法的特征时,用阳性一致性的说法替代敏感性。类似的,用阴性一致性的说法替代特异性。本临床试验由未经培训的眼科技师(操作者)在4个包含学校和私人诊所的临床基地持续了7个多月的时间。
材料与方法
研究设计
本研究是一项前瞻性、序贯、盲法临床试验。本研究纳入经眼科医师确认符合纳入标准的患者。
本研究首先获得了机构审查委员会的批准。受试者的参与仅限于标本收集时发生的1次性事件。本研究没有后续随访的必要。受试者不承担与本研究相关的任何费用。临床试验开始前,每个研究基地对InflammaDry检测进行了外部阳性和阴性对照测试,以确定检测试剂的有效性。
在任何研究相关活动开始之前的门诊诊疗中,受试者要经过标准治疗史和裂隙灯检查的筛查。在确定病人符合纳入标准后,研究者或其委派的研究人员获得知情同意书。经受试者同意,研究人员于受试者面谈并获得由研究策划者提供的包含受试者年龄、性别、种族及患病史的病例报告表。
研究回访检查
在受试者症状更严重的一侧眼中进行研究性检查。如果两侧眼睛症状相当,则检查右眼。
InflammaDry检测
眼科技师(操作者)只依据制造商的使用说明进行InflammaDry检测。另外,此未经培训的操作者并不了解病人的现病史也不执行接下来的包括眼表疾病指数、泪膜破裂时间、角膜荧光素染色或Schirmer泪液分泌试验等在内的任何检测,也不会获知这些检测的任何结果。
首先,未经培训的操作员从病人的睑结膜收集泪液样本,用于进行InflammaDry检测。操作员沿睑结膜在多个部位轻拍样品收集器;每拍2到3次后,松开眼皮,允许病人眨眼。重复6到8次,然后将取样刷在结膜上放置至少5秒,或是至取样刷被泪液湿润(5-10μL)。充分湿润的采样刷呈现粉红色或外观闪亮。接下来,将样本收集器置于检测试剂盒中。然后将组装好的检测样本浸入检测缓冲液中20秒,以激活检测。最终,10分钟后,读值。在检测结果窗口中出现1条蓝线和1条红线提示阳性检测结果(MMP-9≥40ng/ml)。红线的强度与MMP-9含量直接相关;因此,轻度干眼结果线比重度干眼结果线黯淡。任何强度的红线的存在都说明了MMP-9升高。检测窗口中出现蓝线提示阴性检测结果(MMP-9<40ng/ml)。所有InflammaDry检测均在24小时内进行。
根据实验程序,需要记录和报告无效的测试结果以显示本方法的可用性,但是这些结果不包括在任何阳性或阴性一致性的计算中。本研究没有无效的检测结果。InflammaDry检测试验拥有内置对照物,包括蓝色的对照线。如果测试运行不正常或试剂失效(不太可能),蓝色的对照线将不会出现,提示测试结果无效。
眼表疾病指数
为评估干眼病病人自述的相关症状,需要完成OSDI(眼表疾病指数)调查表。OSDI评分范围为从0到100,其中0表示无损伤,100表示完全性损伤。
荧光素法泪膜破裂时间
在1毫克钠荧光条(经不含防腐剂的生理盐水湿润)接触球结膜2分钟后评估TBUT(泪膜破裂时间)。指示受试者眨眼,以蓝光照明,在生物显微镜的10×物镜下观察角膜表面泪膜。记录受试者的眨眼频率以及第一个黑点或角膜前荧光染色的泪膜断裂的出现。每只眼分别取三次读数,取均值。
角膜荧光素染色
如上述,在荧光素滴入至泪膜后2分钟后进行眼表检测。应用牛津评分方案对结膜和角膜的5个不同区域(中央、上部、颞侧、下部、鼻侧)的眼表荧光染色强度进行分级。结果依据点的数量分为5个分值:没有点=0;1至5点=1;6至15点=2;16至30点=3,>30点=4。此外,如果有1个交汇点,增加1分。如果有≥2个交汇点或具有丝状角膜炎,增加两分。
Schirmer泪液分泌试验
之后,在下穹窿注入局部麻醉剂。通过将泪液测试条(Tear Flo,奥塔洛马,加利福尼亚)放在下睑缘侧面与中部交界处5分钟进行Schirmer泪液分泌试验。以毫米为单位测量并记录测试条的湿润情况。如果在5分钟前测试条完全湿润,以及如果Schirmer泪液分泌试验受试者因为反射性泪液分泌出现起始反应,需要对此进行记录并在采取抑制反射性泪液分泌措施(如,眼睛重新麻醉,去除任何潜在的刺激物、等几分种)后重复检测。如果在进行了所有防止反射性泪液分泌的努力后,仍然出现类似的5分钟内测试条完全润湿的情况,则记录并接受此结果。
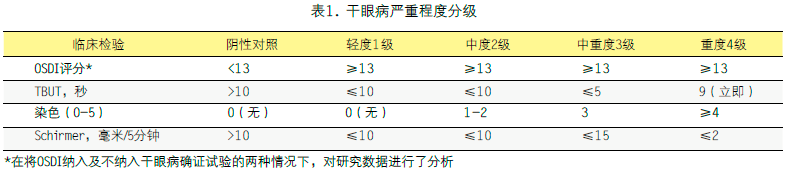
临床评价及干眼病的严重程度
将InflammaDry检测与表1中指定的临床评价进行了比较。依据国际干眼病工作组标准的临床评估综合反应了干眼病的症状和体征。本临床试验使用的泪膜破裂时间、Schirmer泪液分泌试验以及角膜染色度量标准与国际干眼病工作组标准中的描述相同。但是,本试验未检测结膜注射,结膜染色、睑板腺疾病,也未将此用于确定干眼病的严重程度。一般来说,所检测到体征的最严重指标决定了总体的严重程度。严重程度满足所有必要标准的患者,归类为严重程度最高的患者。不满足严重程度分级所要求的所有临床标准的患者归入下一较低的级别。
样本大小判定和统计学意义
本研究共包含237例患者,其中干眼病组146例,对照组91例。采用二项分布单侧检验,如果零假设的阈值设置为阳性一致率75%,alpha 0.05,则146个病人的样本将会达到90%的效力。在对照组中,阈值设置为阴性一致率75%,则91个病人的样本大小会达到83%的效力。InflammaDry检测阳性一致性为86%(126/146),p<0.0001, 95%置信区间为0.80至0.91。 阴性一致性为97%(88/91),p<0.0001,95%置信区间为0.91至0.99。
结 果
本研究纳入了237例患者,包括164名女性和73名男性。患者年龄在18岁至94岁之间,平均年龄为53岁。在将眼表疾病指数作为及不作为确诊标准的两种情况下,分别分析了干眼病的严重程度的分级。十一例患者的眼表疾病指数升高,但未进行任何客观验证性检测,如表2所示。

表3显示了,在将眼表疾病指数作为及不作为确诊标准两种情况下,依据患者体征对纳入的干病眼患者进行的分类。不以眼表疾病指数作为确诊标准时,使之前归为干眼病阳性的11例患者归为干眼病阴性。
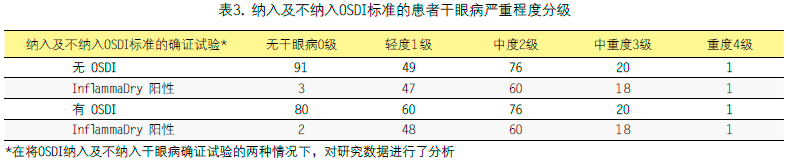
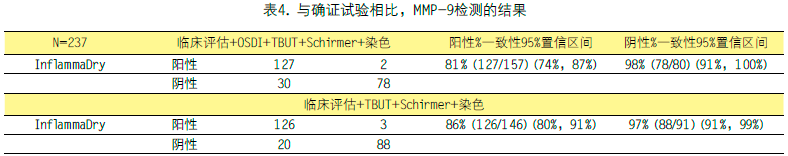
表4显示了,在将眼表疾病指数作为及不作为确诊标准两种情况下,针对临床评估的InflammaDry检测结果。如果根据眼表疾病指数定义轻度干眼病,InflammaDry检测的总阳性一致性为81%(127/157),阴性一致性为98%(78/80)。如果不考虑眼表疾病指数结果,与临床评估相比InflammaDry检测诊断干眼病的阳性一致性为86%(126/146),阴性一致性为97%(88/91)。
讨 论
根据美国眼科学会关于干眼病的眼科临床指南,许多眼部疾病具有类似干眼病的临床症状。尽管找出病因如不良环境、视疲劳或环境改善是有用的,但是仍需要客观检测确诊干眼病。尽管泪液产生减少和蒸发增加均可单独引起干眼病的发生,但这两种致病因素也可能同时存在。
眼科临床指南指出没有一个单独的检测足以确诊干眼病,建议综合泪膜破裂时间、Schirmer泪液分泌试验以及染色结果作为目前诊断干眼病的金标准。对于轻度干眼病,泪膜破裂时间加快可能表明泪膜不稳定,而泪液缺乏性干眼病可通过Schirmer泪液分泌试验进行诊断。轻度干眼病可能很少或无眼表面着色。
将InflammaDry检测与临床评估进行了对比,确定干眼病的诊断标准为出现疑似干眼病的主观症状并伴有至少一项下列客观的确证性临床体征:Schirmer泪液试验中泪液分泌减少、泪膜破裂时间减短或出现角膜着色。这些客观测量分别从不同侧面揭示了眼表状况的相关信息。本试验在4个临床基地实施。与Chotikavanich等的结果类似,MMP-9在任何程度的干眼病均升高(表3)。此外,角膜无着色的轻度干眼病患者MMP-9也持续升高(表1)。
4个临床基地中有3个基地均采用4位不同的未经培训的眼科技师进行检测,而另外1个基地仅有1个未经培训的眼科技师对所有患者进行注册。2个临床基地的8名未经培训技师注册了>74% 的患者。尽管这些基地采用了最多的未经培训的技师,但这里注册实施的最好。在另外两个基地,仅有一个基地注册了21%的患者,但是这个基地仅有一位未经培训的技师来进行所有检测,这个基地出现了本研究中观察到的绝大多数的假阴性结果。另一个基地注册患者数<5% (12患者)。综上所述,本研究显示近90%未经培训的技师能有效的实施并解释测试,而1名技师导致了大多数假阴性结果的出现。
患者自述的干眼病症状越严重临床医生观察到的他们的临床体征越严重是一种普遍趋势。根据症状不足以确诊和处理干眼病,所以建议干眼病的诊断要与临床体征一致。Amparo等进行的一项研究显示,根据眼表疾病指数评价的患者自述体征改变与泪液渗透压或角膜荧光染色改变没有相关性。Caffery等进行的一项可比性研究显示,在249名非临床受试者中泪液渗透压与自我评价的干眼病无显著相关性。
类似的,如果将眼表疾病指数检测作为一种诊断检测,InflammaDry干眼检测的阳性和阴性一致性就改变了。在本试验中,包含眼表疾病指数结果使11例存在干眼病但缺乏任何可检测的客观指征的患者成为了潜在的假阳性患者。这些结果表明,眼表疾病指数可能是一个识别具有干眼病相关症状的患者的很好的筛选工具,但不适合作为诊断检测。
本InflammaDry临床试验为一项All-comers试验,试验中所有注册的患者均在上月报告了至少一种干眼相关症状的。经客观的确证试验,包括泪膜破裂时间、Schirmer泪液分泌试验或角膜染色,在具有干眼病症状的患者中,仅有约2/3的患者的检测结果呈阳性。在根据客观的确证试验检测结果呈阳性的患者中,InflammaDry检测出阳性结果的概率约为85%。这些结果表明,50%的具有症状的患者和几乎所有确诊为干眼病的患者具有显著的进展性炎症。同样,McDonald报告的一项研究显示根据泪液渗透压检查,不到一半具有症状的受试者(42.8%)、具有症状的白内障患者(48.9%)以及具有症状的辅助激光原位角膜磨镶术受试者(42.7%)患有干眼病(提交至2014年美国白内障与屈光手术协会年会(American Society of Cataract and Refractive Surgeons 2014 Symposium)的未发表数据)。
干眼病是一种多因素、慢性疾病。炎症发生在大多数(但不是所有)干眼病患者中。干眼症症状与高渗及MMP-9升高水平不一致的另一种可能的解释是,干眼病具有仅在环境应激下表现症状的间歇性发作特征。如果在具有环境刺激时测试,这些患者临床体征检出率可能更高。因此,可以认为轻度干眼病是一种间歇性中度疾病,仅因症状的发作频率不同而已。
因为在整个泪腺中存在炎症,MMP-9水平不太可能受反射性泪液分泌的影响。Tesón等进行的一项关于相对湿度的研究表明,低湿度促进MMP-9水平的升高。然而,需要更多的研究来评估干眼病患者MMP-9水平的变异性。
已发表的临床研究结果支持将MMP-9作为干眼病的标志物,且将InflammaDry检测作为诊断干眼病的辅助检查。另外,本研究中未经培训的眼科技师检测的临床表现与之前Sambursky等进行的前瞻性临床研究是一致的。在他们的研究中,他们在7个临床基地进行的InflammaDry检测的敏感性为85%(121/143),特异性为94%(59/63)。
因为InflammaDry检测是一种定性检测,因此并非用来监测治疗开始后的疾病状态。但是,一些研究者建议临床变异性,包括眼表上皮病变/染色与多种生物标记物如MMP-9的综合结果可能能够最可靠地预测治疗反应。因此,找出具有潜在炎症的具有症状的干眼病患者,可以指导病人管理和治疗建议,包括人工泪膜替代、泪管封闭或抗炎疗法如短期皮质激素、口服去氧弪胫四环素或环孢霉素的长期维持治疗。
转载自《CORNEA》,版权归其所有,仅供内部参考。




