以癌症细胞的转铁蛋白为靶标进行抗体靶向治疗
1. 简介
铁作为生命的必要辅因子,促使对于DNA复制和细胞呼吸来说至关重要的一些酶反应发生。依赖于铁的细胞过程包括核苷酸合成和电子转运。然而,游离二价铁可能对生命系统有毒。为了避免这一毒性,生物体的铁转运和储存系统逐渐进化,比如载体蛋白(转铁蛋白和铁蛋白)、血红素和铁硫簇。转铁蛋白(Tf)在哺乳类动物的血液中是一种有两个叶的蛋白。在中性生理条件下,每个转铁蛋白分子能够结合两个三价铁原子。Tf在低pH下将其铁货物释放出来,在pH约为5时释放率最大。转铁蛋白受体(TfR1)的明确证据首先在兔网织红细胞中发现,后来在各物种和细胞类型中证实,包括人胎盘,它是TfR1的丰富来源。TfR1是一种细胞表面蛋白,与Tf结合并促使其从血浆中被内吞。TfR1作为II型糖蛋白受体同源二聚体,存在于细胞表面;该同源二聚体的细胞外结构域(ECD)可与两分子转铁蛋白结合。TfR1的ECD包含三个子域:螺旋、蛋白酶样和顶端结构域(见图1)。
TfR1由TfRC基因编码,属于转铁蛋白受体家族。该受体家族包括TfR2,来源于古老的羧肽酶。TfR1同源二聚体通过二硫键连接在一起,经由经典的网格蛋白介导途径进行结构性内吞。一旦进入酸化核内体,携带铁负载Tf的受体发生结构重组,促使Tf释放出铁。同时,无铁Tf分子仍与TfR1结合,再循环回到细胞表面,在中性pH下释放出来(图2A)。TfR再循环在单一受体的寿命期间可以发生数百次。在任何给定时间,一个细胞可以表达成千上万拷贝的TfR1,但只有一小部分出现在细胞表面。有关Tf运输和铁输入的更多详细信息可从其他文章中获取。
TfR1与Tf结合需要所有三个子域。TfR1的螺旋结构域负责二聚体化。蛋白酶样结构域类似于膜相关蛋白酶的谷氨酸羧肽酶家族,包括前列腺特异性膜抗原(PSMA)。TfR1由于祖先活性部位关键残基的进化改变而缺乏蛋白酶活性。TfR1在溶酶体中降解且取决于低pH环境。从膜脱落后,TfR1的细胞外结构域可在胞间隙和血液循环中发现,成为铁稳态的判断指标。第二个受体TfR2,主要在肝脏中高水平表达,也在恶性胶质瘤等恶性肿瘤中表达。
2. TfR1及其与天然配体组成的复合物的结构
1999年,通过晶体学方法(3.2Å分辨率)首次确定了人TfR1细胞外结构域的结构(图1)。每个TfR链的总体折叠类似于羧基或氨肽酶。该结构也揭示了三个天冬酰胺连接糖基化位点各自的第一个N-乙酰氨基葡萄糖残基。
TfR1结构的蛋白酶样结构域包含一个中心β折叠层,由7个折叠股和侧面螺旋线组成。蛋白酶样结构域的中心β折叠层内的第6股有一个与众不同的二硫键,跨越一个残基。蛋白酶样结构域与蛋白酶相关结构域通过一对β折叠股相连。蛋白酶相关结构域像一个β夹层,插入蛋白酶样结构域的序列中。这可能是基因移植的进化产物。TfR1的螺旋结构域与蛋白酶样和顶端结构域紧密相连,主要由一对平行α发夹结构组成。TfR1的胞外域约位于膜上30Å,与蛋白酶样结构域附近的单程跨膜区相连。此连接子是膜上二硫键的部位(见图1)。
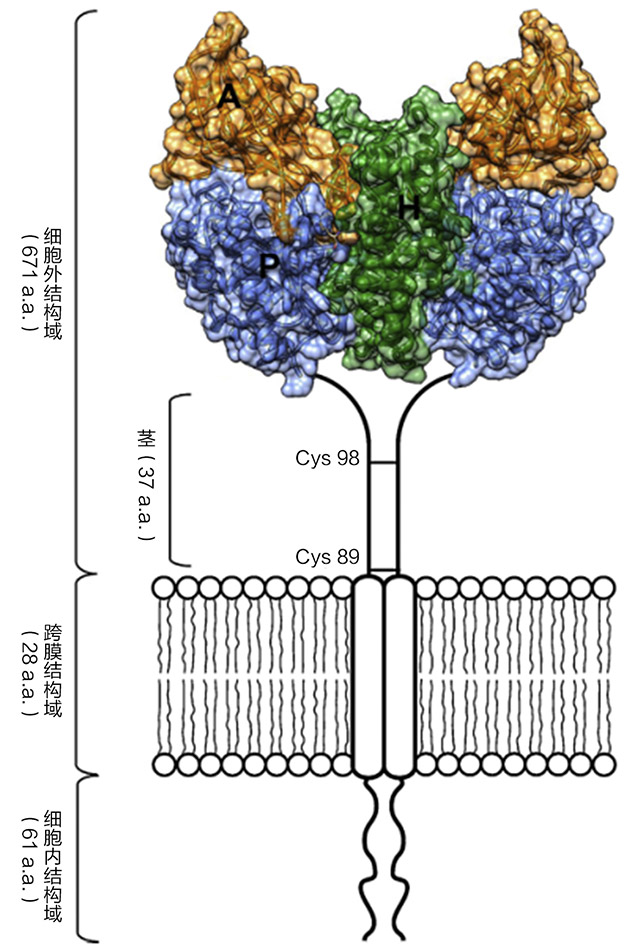
图1. 细胞表面TfR1同源二聚体的图示。
其两个单体通过二硫键在半胱氨酸89和98相连。TfR1包含一个细胞内结构域、一个跨膜结构域和一个较大的细胞外结构域。本图中 TfR1细胞外结构域的结构模型是根据PDB ID 1DE4的坐标生成的,由三个子域组成:顶端(A,橘色)、螺旋(H,绿色)和蛋白酶样(P,蓝色)结构域。
通过晶体学方法展现了TfR1与其两个配体Tf和人血色素沉着症蛋白(HFE)相互作用的分子细节(见图2;PDB ID 1DE4和3S9L)。HFE与TfR1复合物的结构显示了两者之间一对一的化学计量学关系。每个HFE分子与TfR1进行平面结合,意味着HFE很可能仅与相同细胞膜上的TfR1结合。一个3股螺旋束主要使HFE与TfR1复合物稳定化。该螺旋束由HFE的一个螺旋和TfR1螺旋结构域的两个螺旋组成。HFE在与TfR1相互作用时相对来说没有变化,但TfR1的螺旋结构域在结合后发生了轻微重排。
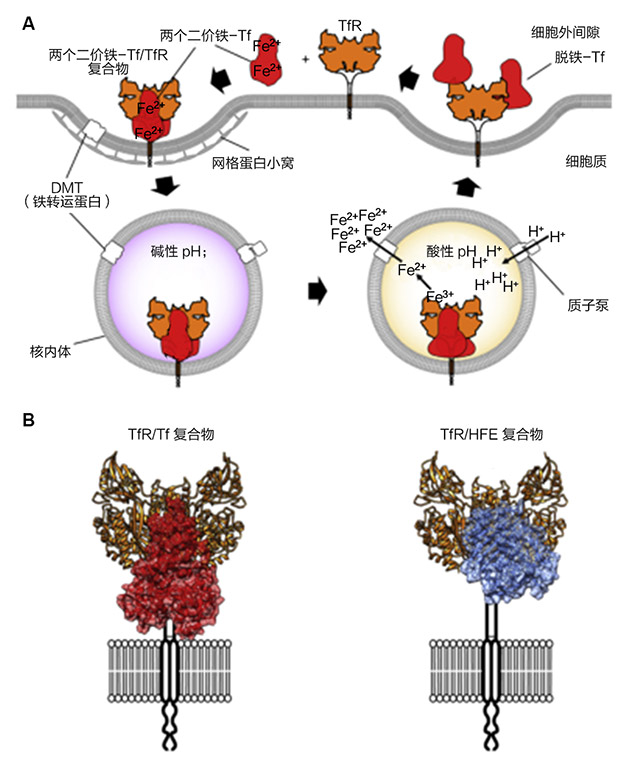
图2. 铁内在化和TfR1配体。
(A)铁负载的Tf与TfR1结合物经由网格蛋白小窝内吞到核内体室。核内体通过质子泵酸化诱导Tf发生构象变化,从而释放出铁。然后铁经由二价金属离子转运蛋白1(DMT1)从核内体运送到胞质溶胶中。一旦TfR1再次到达细胞表面,Tf将会被释放。(B)在左侧,TfR1与Tf(红色)结合;在右侧,TfR1与其天然配体血色素沉着症蛋白(HFE,蓝色)结合。使用PDBID 1DE4和3S9L的坐标建模。
通过晶体学方法在室温和pH 7.5条件下展示了Tf与TfR1复合物的结构。铁负载的人Tf与TfR1结合,发现了TfR1二聚体界面的结构重组。在这个结构中,两个伴随Tf分子与TfR1同源二聚体结合,Tf的N和C叶均与TfR1产生强烈的相互作用。TfR1与Tf结合后产生了一个组氨酸簇,将在低pH环境中发生构象重组。
支撑TfR1与其天然配体相互作用的分子细节,是靶向研究能够准确并以TfR1为特异性靶标必须依据的基础。源于天然配体的治疗方法直接受益于对这些相互作用的知识。重要的是,了解这些复合物的原子结构后,能设计出一些蛋白或小分子,它们可调节TfR1活性并从而成为直接抗癌治疗药物或使其他抗癌药物的功能增强。
3. TfR1在恶性肿瘤细胞中的表达
对各组织起源的恶性肿瘤细胞的分析发现,TfR1表达与细胞增殖之间存在正相关。这并不令人惊讶,因为恶性肿瘤细胞本身对铁的需求较高,它是DNA合成所需的辅因子且调节控制细胞周期进程的分子的表达。总的来说,很明显某些肿瘤细胞存活需要大量铁。造血系统恶性肿瘤尤其如此,因为TfR1在适应性免疫系统形成和功能发挥中起到核心作用。事实上,我们发现了免疫缺陷合并B和T细胞功能受损(由于TfR1中酪氨酸20到组氨酸的纯合突变)的患者。在一个大型的慢性淋巴细胞性白血病患者队列中,TfR1和TfR2均高水平表达,可能是由于其表达的转录后控制引起的,而且两者在红白血病中也高水平表达,但在急性髓性白血病中没有。据报道,TfR1在某些实体瘤中过表达。
4. TfR1靶标
TfR1是进入各种过表达该受体的细胞的广泛可及入口。鉴于TfR1进入细胞的模式是结构性的且其与配体相互作用的分子基础很明确,因此可以为某些靶向治疗所用。有各种方法以TfR1为靶标,比如直接抑制细胞增殖或将药物递送到细胞中。然而,我们关注利用抗体的方法。TfR1靶向抗体通常与其ECD结合并执行以下两项任务之一:阻止Tf与TfR1结合和将货物运送到细胞中。这些方法包括但不限于仅使用抗体和抗体片段,或与小分子、蛋白、核酸及纳米粒子联用(图3)。
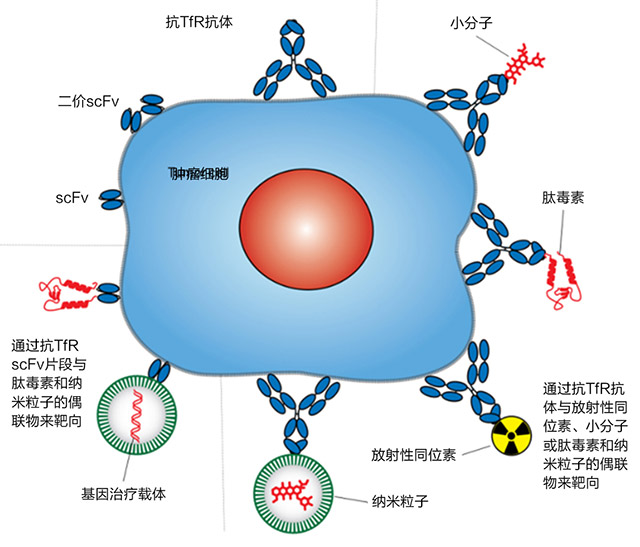
图3. 恶性细胞TfR1靶向抗体疗法。
治疗方法包括仅使用单克隆抗体,或与治疗药物比如小分子化疗药物、蛋白毒素或包括在纳米粒子中的基因载体联用。靶向可由整个抗体或TfR1细胞外结构域特异性单链抗体片段来实现。
5. 抗体
由于具有高特异性和亲和力,设计了各种TfR1靶向抗体。首个特异性TfR1靶向单克隆抗体被试图用于抑制肿瘤细胞生长:一种鼠IgG1,被称之为B3/25,通过拮抗作用使Tf与TfR1的结合减弱。从此以后,开发出了可与TfR1各个不同表位结合的抗体;大多数抗体要么起到运输作用,要么直接抑制受体功能。很多研究测量了抗体对TfR1表达、再循环以及促使细胞吸收Tf结合铁的能力的影响。拮抗性抗体或抗体片段阻止Tf直接与TfR1结合,可通过竞争或位阻使细胞缺乏Tf结合铁而饿死。例如,A24就是具有高亲和力的拮抗性TfR1靶向抗体:它与Tf竞争性结合TfR1,并诱导TfR1降解,导致成人T细胞白血病在体外和体内产生细胞内铁饥饿。具有不同结构的拮抗性抗癌抗TfR1抗体包括,具有人可变结构域的scFv片段(通过噬菌体展示技术生成,仅以二价形式(F12CH和H7CH)),可阻断体外细胞增殖和小鼠红白血病模型。
非拮抗性抗体可结合并影响TfR1,但并不竞争性抑制Tf摄取,因此毒性更小。1980年代末,一个包括32种小鼠TfR1靶向抗体的抗体组合诞生了。这些抗体均针对TfR1的细胞外结构域。其中很少抗体能够抑制TfR1高水平表达细胞的增殖。其他抗体既不能阻止Tf与TfR1结合也不能阻止其内在化。其中一个抗体128.1的可变区,可以在TfR1将铁运送到大脑或恶性组织的过程中充当运载工具。基于128.1的可变区,开发了一种融合蛋白,其由小鼠/人嵌合抗体(ch128.1,以前被称为抗-hTfR1 IgG3)和鸡抗生物素蛋白(Av)组成。
构建ch128.1Av的初衷是将其作为生物素化药物进入TfR1高水平表达细胞的通用运载工具,以靶向TfR1。然而,意外发现ch128.1Av和小鼠/人嵌合抗大鼠TfR IgG3-Av融合蛋白本身均对恶性造血细胞具有细胞毒性,促使进一步研究这些非中和抗体与TfR1之间的相互关系。ch128.1Av抗体对恶性B细胞以及从MM患者分离出来的原代细胞具有高度毒性。该融合蛋白对淋巴瘤和白血病细胞系也有毒性。因而,将抗生物素蛋白与此抗TfR1 Ab融合增强了其细胞毒性,导致TfR1隔离和降解,严重打乱了铁稳态,引起细胞死亡。
6. 通过TfR1靶向抗体递送抗癌药物
TfR1靶向抗体的特异性高,使其成为促使非选择性治疗药物在肿瘤部位累积的最佳工具,增加细胞内浓度,提高抗癌活性,减少健康细胞的暴露,并提升了总体治疗功效。很多递送方法将抗体或可变区片段与以TfR1为靶标的灵活连接子(scFv)结合在一起,来对抗癌症细胞(图3)。抗体可通过直接与治疗结构相连或与负载了治疗货物的载体相连,输送各种药物。
抗体直接与化疗药物结合,也称为免疫偶联物,通过靶向TfR1发挥抗癌功效。体外和体内研究均表明,鼠IgG1抗人TfR(5E9)与具有pH敏感性连接子的阿霉素(ADR)结合,通过TfR内在化发挥对抗人恶性造血细胞系Daudi和Raji的功效。
单克隆抗体与放射性同位素组合,被称为放射免疫疗法,也用于TfR1靶向治疗。近期,完全人抗TfR1抗体与β放射性核素90Y的结合物被开发出来。这种偶联抗体使放射性同位素在胰腺肿瘤异种移植物模型的TfR1过表达肿瘤细胞中累积,而不在正常器官中累积,以阻止肿瘤生长。
某些毒性化合物与全IgG抗体偶联,形成免疫毒素用于癌症治疗。植物毒素比如蓖麻毒素和皂草素,或细菌毒素包括假单胞菌外毒素(PE)、白喉毒素(DE),从巨大曲霉获得的真菌毒素α-八叠球菌(与核糖体相互作用并抑制蛋白合成),甚至连牛胰腺核糖核酸酶A等酶类均可与抗TfR抗体形成复合物,并且用于治疗不同恶性肿瘤的疗效可观,包括脑膜瘤、B-细胞淋巴瘤、表皮样瘤和恶性胶质瘤。既然靶向结构域对于免疫毒素来说是最重要的,因此又将TfR1特异性scFv抗体片段与肽毒素结合。体内和体外研究发现抗TfR1 HB21的scFv与假单胞菌外毒素的截短突变体(PE40)进行基因融合后,对TfR1高水平表达结肠癌具有细胞毒性,也有对抗人表皮样瘤、前列腺癌、卵巢癌和乳腺癌的功效。
载体与抗TfR1抗体可以共价结合、包裹、或吸附于粒子的形式结合,将不同的药物运送到癌症细胞内,避免免疫系统失活、尺寸较大或可溶性问题。携带小分子或核酸的粒子比如脂质体可与整个抗体或scFv片段结合,形成免疫脂质体。这些TfR1靶向系统可以积极地把货物运送到肿瘤,加强抗癌化合物的治疗活性。抗TfR1抗体OKT9与负载ADR的脂质体结合,对于抗ADR人白血病细胞系K562/ADM具有显著的细胞毒性。脂质体与scFv抗TfR1 5E9复合物被用作一种低毒性的系统性基因递送系统,通过系统性递送p53肿瘤抑制基因来选择性靶向肿瘤细胞。人乳腺癌转移模型显示,这些免疫脂质体提高了p53基因在体外和体内的靶基因递送和转染效率;与多西他赛联用,不仅生存期延长,功效也有所提高。这些研究表明,通过TfR1靶向癌症细胞对于治疗过表达这种膜蛋白的恶性肿瘤来说是一种有前景的方法。
7. TfR1靶向治疗在临床中的应用
只有主要作用于靶细胞同时绕过旁邻细胞并使不必要的副作用降到最低,靶向治疗才能成功。抗体经过特殊武装可以做到这点,因为其特异性和亲和力均较高。然而,一种普遍表达的蛋白比如TfR1,对靶向治疗提出了挑战。治疗方法必须利用治疗窗来克服普遍表达这个问题。治疗窗是指恶性细胞与正常对应细胞中表达水平或类型之间的差异。
虽然TfR1普遍表达,但其在快速增殖细胞包括血液系统恶性肿瘤中特别高表达,使之成为可行的分子靶标。已证明TfR1靶向治疗比其他多效性治疗方法包括生硬的化疗药物更有效。另外,TfR1靶向能力使其成为有用的分子靶向工具,将毒性药物运送到恶性细胞中。
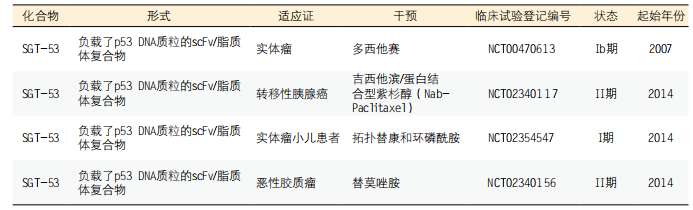
虽然用于癌症治疗的TfR1靶向治疗药物尚未获得FDA批准,但研究者已做了各种努力来提高在临床和临床前环境中TfR1靶向分子的特异性和功效。临床努力侧重于对SGT-53的评估,它是一种负载了p53 DNA的scFv抗TfR1脂质体复合物,用于基因治疗(见表1)。对14名晚期实体瘤患者执行Ib期剂量递增临床试验,评估SGT-53与多西他赛联用的功效(NCT00470613)。患者对此联合用药方案耐受良好且显示出临床受益:3名患者达到部分缓解,肿瘤分别缩小-47%、-51%和-79%;另外2名患者病情稳定,肿瘤明显缩小了-25%和-16%。获得这样有利的结果使得在II期试验中进一步评估很有必要。
对于旨在抑制癌症细胞生长的治疗方法来说,TfR1是一个有吸引力的靶标。虽然全世界都在努力控制癌症的毁灭性影响和找出治疗方法,但它仍是主要致死原因之一。对抗血液系统恶性肿瘤的新疗法,仍需要更好地理解现有疗法和开发中疗法成功与失败的机制。我们已经概述了TfR1成为治疗恶性肿瘤的靶标的简要历史,并总结了通过各种有前景的治疗方法靶向该受体的努力。肿瘤靶向治疗的未来努力将受益于对TfR1功能的分子基础的更好理解。




