人腺病毒呼吸道感染预防控制技术指南 (2019年版)(节选,附检测方案)
人腺病毒(Human adenovirus,HAdV)感染可引起多种疾病,包括肺炎、支气管炎、膀胱炎、眼结膜炎、胃肠道疾病及脑炎等,是人呼吸道感染常见的病原体之一。近年来,我国由人腺病毒引起的呼吸道感染暴发时有发生,个别地区出现了聚集性的重症病例。为指导各地做好人腺病毒呼吸道感染的预防控制工作,依据我国传染病防治与突发公共卫生事件应对等相关法律法规,中国疾病预防控制中心组织多学科专家,制定本指南。
一、目 的
(一)指导各地医疗与疾控机构开展人腺病毒呼吸道感染病例的诊断、报告、调查和病例管理工作。
(二)指导各地疾控机构开展人腺病毒呼吸道感染暴发疫情的发现、报告、调查与处置工作。
(三)指导学校、托幼机构、医疗机构等重点场所开展常规性人腺病毒预防控制工作。
二、疾病概述
(一)病原学
人腺病毒属于哺乳动物腺病毒属,为无包膜的双链DNA病毒,病毒颗粒呈二十面体对称结构,直径90~100nm,可划分为A-G共7个亚属,目前已发现至少90个基因型别。由于不同人腺病毒对人体的组织嗜性不同,人腺病毒可导致多种人类疾病,其中与呼吸道疾病相关的人腺病毒主要有B亚属(HAdV-3,7,11,14,16,21,50,55),C亚属(HAdV-1,2,5,6,57)和E亚属(HAdV-4)。人腺病毒常与其他呼吸道病毒共同感染,也有不同型别人腺病毒共同感染的报道。
大多数人腺病毒在pH6~9,-20℃~-100℃条件下可稳定保存。在56℃条件下暴露60分钟,或利用0.25%的十二烷基磺酸钠(SDS)、0.5ug/ml游离氯、1:400~1:4000稀释的福尔马林等,病毒可被灭活。
(二)流行病学
1. 传染源:人腺病毒感染患者和隐性感染者是传染源。
2. 传播途径:人腺病毒可通过飞沫传播、接触传播和粪口传播等途径从患者和隐性感染者传播给他人。
3. 人群易感性:人群普遍易感,感染后大多症状轻微或无明显症状,但免疫系统功能较弱或慢性呼吸系统疾病、心脏病等患者感染后引发严重疾病的风险较高,可出现重症和危重症,甚至死亡。
4. 流行特征:人腺病毒在全球普遍流行,其流行模式多变,常与人腺病毒型别、流行地区和易感人群的年龄等因素相关。人腺病毒感染一年四季均可发生,在我国北方以冬春季常见,南方以春夏季常见。人腺病毒传染性较强,在密闭、拥挤和潮湿的环境,如军营、学校、托幼机构、医疗机构等常可引起暴发流行。HAdV-3和HAdV-7型是儿童下呼吸道感染最重要的人腺病毒型别;HAdV-55型自首次在我国发现以来,已在全国形成广泛流行,成为我国成人社区获得性肺炎的重要病原体之一。
(三)临床表现
1. 潜伏期:人腺病毒感染常见潜伏期3-8d。潜伏期末至发病急性期传染性最强。
2. 临床表现:呼吸道感染人腺病毒后主要表现为隐性感染、急性上呼吸道和下呼吸道感染,少数可发展为重症肺炎,甚至死亡。
(1)隐性感染:无任何临床症状,但具有传染性。
(2)急性呼吸道感染:是人腺病毒感染的主要表现形式。多数患者以急性上呼吸道感染为主,表现为急性发热起病,同时伴咳嗽、咳痰、咽部不适、咽痛等;可出现腹泻、乏力、恶心、食欲减退等消化系统症状;少数患者出现头痛、头晕;患者病程1~14d(平均5~7d),多数呈自限性。
部分患者可出现下呼吸道感染(人腺病毒肺炎)。患者多持续高热(38.5℃以上),同时可伴呼吸急促、胸闷,胸部X线片或CT检查发现肺部病变,肺部听诊无明显湿啰音。
少数发展为重症肺炎的患者,除肺炎症状以外,还出现持续高热、呼吸困难、胸闷、心率增加等,危重患者出现休克、呼吸衰竭、弥散性血管内凝血等,甚至导致死亡。免疫系统较弱,或具有慢性呼吸系统疾病、心脏病等基础性疾病的患者,感染人腺病毒后引发严重情况的风险较高。
(四)治疗原则
目前国内尚无针对人腺病毒感染的特异性抗病毒药物,临床上以对症支持、免疫调节治疗和针对并发症的治疗为主。儿童腺病毒肺炎病例治疗参见《儿童腺病毒肺炎诊疗规范(2019年版)》。
三、病例定义
(一)实验室确诊病例
具有呼吸道感染临床表现,并具备以下任一检测结果的病例可作为实验室确诊病例:
1. 呼吸道标本检测人腺病毒特异性核酸阳性;
2. 呼吸道标本检测人腺病毒特异性抗原阳性;
3. 呼吸道标本中分离培养到人腺病毒;
4. 急性期与恢复期双份血清标本(采样间隔应为2-4周)人腺病毒特异性IgG抗体由阴性转为阳性,或呈4倍及以上升高。
(二)临床诊断病例
具有呼吸道感染临床表现,并在发病前8天内与人腺病毒确诊病例有密切接触史的病例,可诊断为人腺病毒感染临床诊断病例。
(三)重症与危重症人腺病毒肺炎病例
对于出现人腺病毒肺炎临床表现的临床诊断或实验室确诊病例,可诊断为重症人腺病毒感染病例。
具有人腺病毒肺炎临床表现,并符合以下任一项主要标准或≥3项次要标准的患者,可诊断为危重症人腺病毒肺炎病例:
1. 主要标准
(1)需要气管插管行机械通气治疗;
(2)脓毒性休克经积极液体复苏后仍需要血管活性药物治疗。
2. 次要标准
(1)呼吸频率增快:成人及5岁以上儿童≥30次/分,1岁以下婴幼儿RR>70次/min,1-5岁儿童RR>50次/min;
(2)氧合指数≤250mmHg(1mmHg=0.133kPa);
(3)多肺叶浸润;
(4)意识障碍和(或)定向障碍;
(5)血尿素氮≥7.14mmol/L;
(6)收缩压<90mmHg需要积极的液体复苏。
五、暴发疫情报告与处置
(三)暴发调查
2. 标本采集与检测
(1)标本类型。采集人腺病毒感染病例的咽拭子、鼻咽抽吸物或支气管肺泡灌洗液等呼吸道标本,有条件的情况下采集患者急性期和恢复期的血清标本。
(2)采样要求。采集发病3天内的急性期呼吸道和血清学标本, 病例较多时应优先采集新发病例的呼吸道标本。应根据病例分布特征,均衡选择采样对象,避免集中在同一部门或班级、宿舍。尽量采集所有重症病例和死亡病例的下呼吸道标本。若符合病例诊断标准的标本较少,为明确暴发病原,可适当扩大采样范围。每起暴发疫情应采集至少10份的呼吸道标本(如果现症病例不足10例,应全部采样)。不能明确病原学诊断的暴发,可酌情增加采样批次和采样数量。
(3)标本的保存和运送。
县(区)级或地市级疾病预防控制机构标本采集人员应填写“人腺病毒感染病例标本原始登记送检表”(附件3),随同标本在3个工作日内4~8℃冷链条件下上送至承担检测确认工作的地市级或省级疾病预防控制机构开展实验室检测工作。有条件的县级实验室也可承担检测确认工作,有条件的地市级与省级疾病预防控制机构可开展人腺病毒基因分型工作。
省级实验室应将所有危重症和死亡病例标本和/或病毒分离物上送至中国疾病预防控制中心病毒病所国家麻疹实验室(以下简称“国家麻疹实验室”)进一步复核及基因型别确认。
(4)标本检测和结果报告。
地市级或省级疾病预防控制机构在收到暴发疫情标本后,开展人腺病毒实验室鉴定工作,确定暴发疫情致病原。由于人腺病毒常与其他呼吸道病原合并感染,为对暴发疫情进行快速精准的实验室确认,有条件的疾病预防控制机构可同时开展常见呼吸道病原体的鉴别诊断工作,包括对流感病毒、呼吸道合胞病毒、副流感病毒、偏肺病毒、冠状病毒、鼻病毒等病毒性病原体以及常见下呼吸道感染细菌的实验室检测。开展实验室检测任务的疾病预防控制机构应于5个工作日内完成实验室鉴定工作,并将检测结果反馈至县(区)级疾病预防控制机构。县(区)级疾病预防控制机构负责将采样病例的实验室检测结果录入突发公共卫生事件管理信息系统。
省级疾病预防控制机构负责在完成病原学鉴定工作之后的7个工作日内,将所有危重症和死亡病例的病原学标本(包括病毒分离物)和血清学标本上送至中国疾病预防控制中心病毒病预防控制所国家麻疹实验室,对引起危重症和死亡病例的病原进行进一步确认与鉴定。有人腺病毒分离能力的省级疾病预防控制机构,应对每一起暴发疫情至少分离到1~2株人腺病毒病毒株。具备序列测定条件的省级疾病预防控制机构,应在14个工作日内完成人腺病毒血清分型靶基因的序列测定以及定型工作,并将序列结果上报至国家麻疹实验室;不具备序列测定条件的省级疾病预防控制机构,应在5个工作日内将标本或分离株上送至国家麻疹实验室进行序列测定和基因定型。国家麻疹实验室对送检的人腺病毒基因型的鉴定结果进行复核,并在28个工作日内反馈人腺病毒基因定型结果给省级疾病预防控制机构。
人腺病毒实验室检测方案参见附件。
附件:人腺病毒实验室检测方案
为规范HAdV感染病例的标本采集、运送及实验室检测操作程序,提高检测准确性,为HAdV疫情应急处置提供实验室依据,特制定本方案。
HAdV实验室检测原则和程序
HAdV感染病例的实验室诊断一般是通过采集适当的临床标本后,可直接从临床标本中检测病毒的核酸或抗原来进行诊断,同时开展病毒分离工作。如果没有采到合适的病原学标本,也可通过血清学检测双份血清IgG抗体加以诊断。
一、标本采集
(一)标本种类
1. 血清标本:采集急性期(发病0~3d)和恢复期(发病14~30d)双份配对血清用于腺病毒IgG抗体检测。静脉采集3~5ml全血,置于真空无菌采血管中,2~8℃保存自凝或离心分离血清,最终获得血清量应≥0.5ml。对于血清学诊断,急性期血清用于腺病毒IgA和IgM的检测,应该在发病后尽早采集,恢复期血清在发病两周后采集。
2. 咽拭子标本:尽量采集病人发病3日内的标本,用于病原学检测。咽拭子采集需要使用专用的聚丙烯纤维头采样拭子,适度用力拭抹咽后壁和两侧扁桃体部位,应避免触及舌部;迅速将拭子放入装有3~5ml病毒运输液的采样管中,在靠近顶端处折断拭子杆,旋紧管盖并密封,以防干燥。
3. 鼻咽抽吸物标本:鼻咽抽吸物通过商品化的粘液抽吸器从双侧鼻孔中抽吸获得,导管在鼻尖到外耳道中间的位置连接,不停的转动导管,采用负压100mmHg持续15秒的间歇性抽吸后慢慢退出。另一鼻孔重复上述操作。粘在导管腔内的分泌物用无菌采集容器收集,另一管通过1ml VTM冲洗转移到粘液收集管中。
4. 支气管肺泡灌洗液标本:将支气管镜嵌顿于靶支气管后,经支气管镜工作孔道先后注入37℃生理盐水(1ml/kg/次,≤20ml/次,总量≤5~10ml/Kg)后,再通过负压100~200mmHg(1mmHg=0.133kPa,选择的负压值以吸引时支气管腔不塌陷为宜)的吸引器吸引获取支气管肺泡灌洗液(bronchoalveolar lavage fluid,BALF),每次灌洗液的回吸收率应该≥40%。留置BALF的器皿需防止细胞贴壁,如镀硅酮的玻璃、聚丙烯或塑料器皿等。首次灌洗液多用于病原学的染色和培养,也可收集所有回收的肺泡灌洗液用于实验室检查。BALF中的大块黏液可用纱布滤去,必要时用适当的转速离心,再悬浮以后用细胞离心机制作细胞学甩片。特殊的染色可明确相应的病原微生物和病因。
(二)采样注意事项
应采集发病3d内的病原学标本, 优先采集新发病例的病原学标本和血清学标本;根据病例分布特征,均衡选择采样对象,避免集中在同一部门或班级、宿舍。重症病例和死亡病例标本应尽量全部采集。若符合病例诊断标准的标本较少,为明确疫情性质,可适当扩大采样范围。每起暴发疫情应采集至少10份病原学标本(如果现症病例不足10例,应全部采样)。不能明确病原学诊断的疫情,可酌情增加采样批次和采样数量。
(三)标本的保存和运送
1. 血清标本:血标本采集和分离后应于24小时内送检,送检前应于2-8℃保存,并于2-8℃条件下冷链运输。检测实验室收到标本后,要求尽早进行实验室检测,24小时内能进行检测的可置于4℃保存,24小时内不能进行检测的则应置于-20℃或以下冰箱中冷冻保存,避免反复冻融。
2. 咽拭子,鼻咽抽吸物和支气管肺泡灌洗液:标本采集后4℃暂存,24小时内2-8℃条件下冷链运输至检测实验室。检测实验室收到标本后,要求尽早进行实验室检测,24小时内能进行检测的可置于4℃保存,24小时内不能进行检测的则应置于-70℃或以下冰箱中冷冻保存,避免标本反复冻融。
二.实验室检测方法
(一)病毒分离:
使用Hep-2细胞分离腺病毒,国家麻疹实验室向省级实验室提供标准Hep-2细胞。
1. 显微镜下观察Hep-2单层细胞,以确保细胞是健康的,并铺满85~90%左右。倒掉生长液,换维持液。加入鼻/咽拭子,鼻咽抽吸物,每支细胞培养管中约加入0.2ml的标本悬液,放置于37℃,5%CO2培养箱培养,同时作好细胞对照。
2. 每日观察细胞病变情况。(细胞病变的特征是细胞先变圆,进而成球形,折光性增强,许多病变的细胞聚集成一串串葡萄状)。以0~25%细胞CPE变化为“+”,26~50%细胞CPE变化为“++”,51~75%细胞CPE变化为“+++”,76~100%细胞CPE变化为“++++”,正常细胞形态为“-”。
3. 病毒培养物的收获:当76%~100%细胞出现病变时进行收获,收获之前可以将细胞放于-70℃冰箱,冻融2~3次,以提高收获标本的病毒滴度。
4. 先温和摇动细胞瓶数次,然后用无菌移液管吸取病毒液置于毒株冻存管中,混匀病毒。收获的病毒液可以立即进行后续试验,或分装至冻存管中保存在-70℃冰箱待用。
5. 盲传:培养7~10d后仍无细胞病变时,也将培养细胞收获,按(3)接种细胞,盲传3代后,无细胞病变且核酸及免疫学检测阴性时认为最终分离结果为阴性。每代病毒分离物置-70℃冻存。共分离三代。
(二)HAdV核酸检测及基因型别鉴定
1. 核酸提取,请以试剂生产商操作手册为准
(1)于1.5ml离心管加入20μl Protease(或 proteinase K)和200μl 临床标本;
(2)加入200μl Buffer AL,振荡15s;
(3)56℃水浴10min,DNA产量在此过程中达到最大值;
(4)瞬时离心后,加入200μl乙醇(96%-100%),振荡15s;
(5)瞬时离心,以去除离心管盖内沿液体;
(6)将上述混合液小心加入到分离柱中,8000rpm离心 1min,更换收集管;
(7)在分离柱中加入500ul AW1缓冲液,8000rpm离心1min,更换收集管;
(8)在分离柱中加入500ul AW2缓冲液,14000rpm离心3min,更换收集管;14000rpm再次全速离心1min;
(9)将分离柱放入新的1.5mL离心管中,加入50ul AVE Buffer,室温放置1分钟,随后8000rpm离心1min,弃分离柱,获得病毒DNA,于4℃或冰上待用,或于﹣70℃冰箱长期保存。
. 使用real-time PCR方法鉴定HAdV核酸
(1)引物与探针:
Forward primer:GGACGCCTCGGAGTACCTGAG
Reverse primer:ACIGTGGGGTTTCTGAACTTGTT
Probe:FAM-CTGGTGCAGTTCGCCCGTGCCA-BHQ1
(2)配制反应体系:使用商品化的PCR荧光定量检测试剂盒
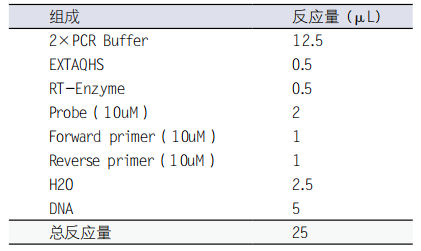
(3)反应条件:
95℃•••••••••••••••••••••••••••••••••••••••••10s
95℃•••••••••••••••••••••••••••••••••••••••••5s
60℃•••••••••••••••••••••••••••••••••••••••••34s
(4)对照设置:阴性对照:PCR反应时以灭菌双蒸水代替标本;阳性对照:提取好的阳性核酸作为模板DNA。
(5)结果分析条件设定和结果判断:阈值设定原则以阈值线刚好超过正常阴性对照扩增曲线的最高点,结果显示阴性为准,或可根据仪器噪音情况进行调整;CT值无数值的标本为阴性标本;CT≤35.0的样本为阳性;CT值≥35.0的样本建议重做,重做结果无数值者为阴性,否则为阳性。
3. PCR法鉴定HAdV型别【扩增Hexon基因高变区Loop2用于型别鉴定】
(1)引物序列:
ad1:5’- CTGATGTACTACAACAGCACTGGCAACATGGG-3’(上游引物)
ad2:5’- GCGTTGCGGTGGTGGTTAAATGGGTTTACGTTGTCCAT -3’(下游引物)
(2)反应液配制:使用商品化的PCR试剂盒

(3)反应条件:
在PCR仪上进行扩增反应,反应步骤如下:
98℃•••••••••••••••••••••••••••••••••••••••••••••••2min
98℃•••••••••••••••••••••••••••••••••••••••••••••••••10s
55℃•••••••••••••••••••••••••••••••••••••10s ×40个循环
72℃•••••••••••••••••••••••••••••••••••••••••••••••••30s
72℃•••••••••••••••••••••••••••••••••••••••••••••••7min
4℃••••••••••••••••••••••••••••••••••••••••••••••••••• ∞
(4)对照设置:阴性对照:PCR反应时以灭菌双蒸水代替标本;阳性对照:提取好的阳性核酸作为模板RNA/DNA。
(5)PCR产物电泳
1 取100ml电泳缓冲液(1×TAE)加入到干净的三角瓶中,再加入2g琼脂糖粉末,轻轻摇动三角瓶,使琼脂糖微粒呈均匀混浊状态;
2 微波炉加热使琼脂糖熔化;
3 熔化的琼脂糖自然冷却到60℃左右,倒入已准备好的胶床中,凝胶厚度约为0.3~0.5cm;
4 室温下静置,凝胶固化。拿出已经做好的胶,将带凝胶的胶床置于电泳槽中;
5 向电泳糟中加入电泳缓冲液(1×TAE),缓冲液的量以超过凝胶表面1~2mm为宜;
6 核酸样品5ul中加入大约1ul的loading buffer,用加样器轻轻混合均匀,用加样器吸取样品,轻轻加入到凝胶的样品孔中;
7 盖上电泳仪盖子,接通电源,以10V/cm电压(恒定电压)电泳,大约35~40min;
8 根据指示剂迁移的位置判断是否终止电泳,如可以终止,则切断电源取出凝胶。
9 将凝胶放入含DNA染色剂的溶液中,染色约10分钟,凝胶成像仪观察电泳条带,并保存结果。
(6)PCR结果测序:阳性PCR产物进行序列测定。
4. 其他6种病毒(流感病毒、呼吸道合胞病毒、副流感病毒、偏肺病毒、冠状病毒、鼻病毒)的荧光PCR检测建议使用商品化试剂盒。
(三)HAdV抗原检测:
可使用免疫荧光法检测HAdV抗原进行鉴定,如七项呼吸道病毒检测试剂盒(免疫荧光法),严格按照试剂盒说明书进行实验操作。
1. 取1~2ml新鲜的呼吸道标本,包括咽拭子、鼻咽抽吸物,结膜拭子和尿液到离心管中,不得冷冻。高速离心后用0.01M的PBS洗涤2遍,然后再用0.5-2ml的PBS重悬;
2. 滴3~5滴重悬的乳白色液体到载玻片上,然后在生物安全柜中使其自然干燥;
3. 用冷的丙酮固定标本10分钟,然后载玻片在生物安全柜中使其自然干燥;
4. 固定好的载玻片用PBS洗涤3×10分钟,最后用蒸馏水洗涤后自然干燥;
5. 加入荧光素标记的抗体,湿盒内37℃孵育30分钟;
6. 用PBS洗涤3×10分钟,最后用蒸馏水洗涤后自然干燥;
7. 用0.1%伊文氏兰复染;
8. 用PBS洗涤3次,蒸馏水洗2次,每次3分钟,以除去NaCl结晶;
9. 缓冲甘油封片,最后镜检;
10. 需用未感染的培养细胞和阳性免疫血清作为阴性和阳性对照。
(四)血清学检测方法
1. HAdV-IgA抗体检测标准化操作规程
(1)打开试剂盒,室温平衡30min。用去离子水配制洗液。
(2)第一次稀释(1:100):取血清标本10µl加到含1000µl标本稀释液的EP管或96孔深孔板中,震荡混匀。
(3)第二次稀释(1:4)从混匀稀释液中取50µl加到一新EP管或96孔深孔板中,分别再加入200µl的标本稀释液,震荡混匀,血清终稀释浓度1:400。
(4)上样:将微孔条放到板框上,并按下图上样,每孔100µl。

(5)孵育:将样品于湿盒内37℃(±1℃)孵育60分钟(±5分钟)。
(6)洗涤:孵育后以洗液缓冲液洗涤板孔(使用自动洗板机或手工洗板)
1 吸去或甩去洗液;
2 每孔内加入300μl洗液;
3 吸去或甩去洗液;
4 重复洗涤过程3次(共4次!);
5 将微孔板翻转过来在纸巾上拍打,使微孔中不再含有液体。
(7)加入酶标记抗体:于相应孔内(底物空白除外)加入100μl IgA酶标记抗体。 湿盒内37℃(±1℃)孵育30分钟(±1分钟)。孵育后,以洗液清洗板孔(洗涤见上)。
(8)加入底物:于每孔内加入100μl底物溶液(包括底物空白孔)。湿盒内37℃(±1℃)孵育30分钟(±1分钟)。
(9)终止反应:每孔内加入100μl终止液,轻微振荡微孔板以混合溶液。
(10)读取吸光度:以底物空白为空白对照液,60min内读取405nm的OD值,建议参考波长范围为620-690nm(例如650nm)。
(11)质控标准:
1 底物空白的OD值必须<0.25
2 阴性对照必须为阴性
3 ELISA定量试验:标准血清的平均OD值必须在有效范围内,此范围已在试剂盒专用的质量控制证书中给定(减去底物空白之后!)
4 ELISA定性试验:阳性对照的平均OD值必须在有效范围内,此范围已在试剂盒专用的质量控制证书中给定(减去底物空白之后!)
5 如果未达到以上标准,则试验无效且必须重做。
(12)结果判定:每个试剂盒内均备有一个标准曲线和一个评估表,因而每一个OD值都可得到一个抗体活性值。标准血清的参考值和有效范围已在评估表格(质量控制证书)中给定。所有的OD值在评估前必须先减去空白(A1)。
(13)定性评估:为确定临界值范围,请将已测得标准血清的OD平均值与质量控制证书上给出的数据相乘(见专用公式),例如:
OD = 0.502 x MW (STD) 临界值上限,
OD = 0.352 x MW (STD) 临界值下限
如果得到的标准血清的平均消光度值是0.64,那么临界值的范围即为0.225-0.321。
(14)定量评估:计算标准血清两个OD值的平均值,并检查其是否在给定的有效范围内。然后,根据阳性标准血清的平均OD值在下表中确定对应的数据栏。用已测得的患者样品OD值查出“IU/ml或U/ml”栏中对应的抗体活性。
2. HAdV-IgG抗体检测标准化操作规程
(1)打开试剂盒,室温平衡30min。用去离子水配制洗液。
(2)第一次稀释(1:100):取血清标本10µl加到含1000µl标本稀释液的EP管或96孔深孔板中,震荡混匀。
(3)第二次稀释(1:20)从混匀稀释液中取50µl加到一新EP管或96孔深孔板中,分别再加入1000µl的标本稀释液,震荡混匀,血清终稀释浓度1:2000。
(4)上样:将微孔条放到板框上,并按下图上样,每孔100µl。
(5)孵育:将样品于湿盒内37℃(±1℃)孵育60分钟(±5分钟)。
(6)洗涤:孵育后以洗液缓冲液洗涤板孔(使用自动洗板机或手工洗板):
1 吸去或甩去洗液
2 每孔内加入300μl洗液
3 吸去或甩去洗液
4 重复洗涤过程3次(共4次!)
5 将微孔板翻转过来在纸巾上拍打,使微孔中不再含有液体
(7)加入酶标记抗体:于相应孔内(底物空白除外)加入100μl IgG酶标记抗体。湿盒内37℃(±1℃)孵育30分钟(±1分钟)。孵育后,以洗液清洗板孔(洗涤见上)。
(8)加入底物:于每孔内加入100μl底物溶液(包括底物空白孔)。湿盒内37℃(±1℃)孵育30分钟(±1分钟)。
(9)终止反应:每孔内加入100μl终止液,轻微振荡微孔板以混合溶液。
(10)读取吸光度:以底物空白为空白对照液,60min内读取405nm的OD值,建议参考波长范围为620-690nm(例如650nm)。
(11)质控标准:
1 底物空白的OD值必须<0.25
2 阴性对照必须为阴性
3 ELISA定量试验:标准血清的平均OD值必须在有效范围内,此范围已在试剂盒专用的质量控制证书中给定(减去底物空白之后!)
4 ELISA定性试验:阳性对照的平均OD值必须在有效范围内,此范围已在试剂盒专用的质量控制证书中给定(减去底物空白之后!)
5 如果未达到以上标准,则试验无效且必须重做。
(12)结果判定:每个试剂盒内均备有一个标准曲线和一个评估表,因而每一个OD值都可得到一个抗体活性值。标准血清的参考值和有效范围已在评估表格(质量控制证书)中给定。所有的OD值在评估前必须先减去空白(A1)。
(13)定性评估:为确定临界值范围,请将已测得标准血清的OD平均值与质量控制证书上给出的数据相乘(见专用公式),例如:
OD = 0.502 x MW(STD) 临界值上限,
OD = 0.352 x MW(STD) 临界值下限
如果得到的标准血清的平均消光度值是0.64, 那么临界值的范围即为0.225-0.321。
(14)定量评估:计算标准血清两个OD值的平均值,并检查其是否在给定的有效范围内。 然后,根据阳性标准血清的平均OD值在下表中确定对应的数据栏。 用已测得的患者样品OD值查出“IU/ml或U/ml”栏中对应的抗体活性。
三.生物安全:
根据《人间传染的病原微生物名录》,HAdV危害程度分类为第三类,运输包装属于B类感染性物质,按UN3373包装。HAdV标本的采集、运送和保藏等各项活动均应遵守国家和各省(市)相关生物安全管理规定。HAdV现场流调和标本采集时要做好职业暴露人员的防护工作(附件8)。
根据《人间传染的病原微生物名录》,HAdV实验室相 关活动,如病毒培养,动物感染实验和未经培养的感染材 料的操作应在BSL-2级实验室中进行;灭活材料的操作和 无感染性材料的操作应在BSL-1级实验室中进行。




