此单核非彼单核,亲吻传播之IM
前言
传染性单核细胞增多症是由EB病毒(EBV)所致的急性自限性传染病,部分严重患儿可出现肝功能损害、嗜血综合征等严重并发症。EB病毒大量存在于口腔分泌物中,可持续存在数周、数月甚至数年之久,亲吻传播是重要的传播途径,人类普遍易感,主要侵犯儿童和青少年,可侵犯人体多个系统脏器,发病率呈升高趋势,近年来被儿科医生重视[1]。
对于IM,我们常常望文取义,认为单核细胞增多是传染性单核细胞增多症的主要特征,从而导致误诊,延误患者病情。
案例经过
患儿,1岁3月,男,反复发烧三天余,体温高达39.5℃,精神状态差,不思饮食。于6月2日就诊。6月2日血常规检验结果显示:白细胞、中性粒细胞、单核细胞、超敏CRP明显升高。因单核细胞明显增多,门诊考虑为传染性单核细胞增多症。
查体:体温37.8℃,脉搏110次/分,呼吸26次/分,扁桃体II度肿大,表面可见脓性分泌物,双肺呼吸音清,未闻及干湿性啰音,无明显淋巴结肿大,无皮疹,无咳嗽、咳痰、气喘,无腹痛腹胀,无恶心、呕吐。睡眠稍差,大小便正常,体重无明显下降。
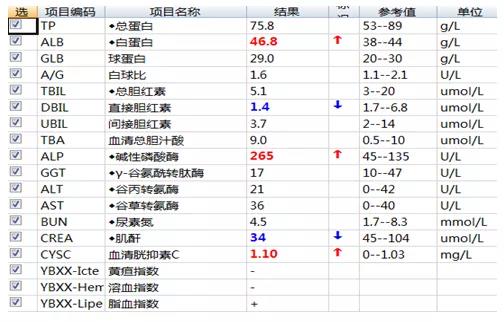
6月2日 门诊血常规结果
6月5日检验结果:①外周血涂片:白细胞分布增多,可见单核细胞增多,占8%,未见异型淋巴细胞;红细胞形态大致正常;血小板分布无明显增减,形态大致正常;②血常规结果显示感染较前改善;③肝肾功能无明显异常。
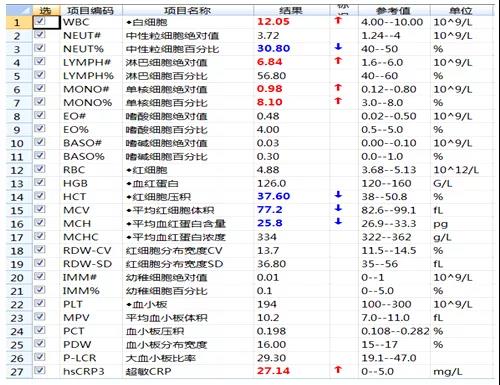

6月5日 血常规结果、生化结果
6月7日EBV检验结果:阴性(一)
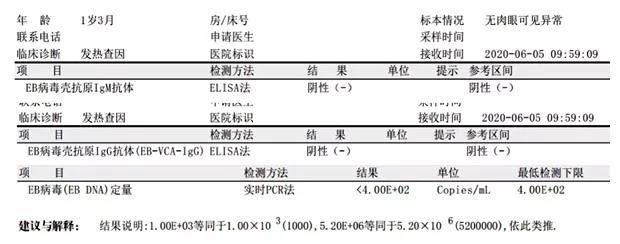
治疗经过:门诊抗感染治疗,对症治疗,完善相关检查。三天后明显好转。
案例分析
患儿反复发热原因为化脓性扁桃体炎,考虑传染性单核细胞增多症证据不足。误诊原因:进入传染性单核细胞增多症是以单核细胞明显增高为主的误区。
小结
传染性单核细胞增多症(Infectious mononucleosis,IM)是由EB病毒急性感染引起的以单个核的淋巴细胞良性增生为主的自限性传染病。多发生于儿童和青少年,可累计全身多个系统的免疫性疾病。目前有研究证实[2],EBV感染的临床表现在不同年龄儿童,尤其是婴幼儿中有较大差异。因此,充分认识不同年龄EBV感染的临床表现和实验室指标,可提高对此病的临床诊断,避免误诊与漏诊。
临床表现:
(1)具有发热、咽峡炎、颈淋巴结肿大等“三联征”者;
(2)伴有或不伴有肝脾肿大50%以上患者有轻度脾肿大、眼睑水肿、肝损害、皮疹等。
实验室检查:
(1)外周血象
白细胞计数正常或增加,大多在(10-30)×10^9/L之间,少数可减低。淋巴细胞增多(>50%)或淋巴细胞总数≥5.0×10^9/L,特征变化为单核细胞增多(实为淋巴细胞),占60%-97%,并伴有异型淋巴细胞比例>10%(4-5天出现,7-10达高峰)。
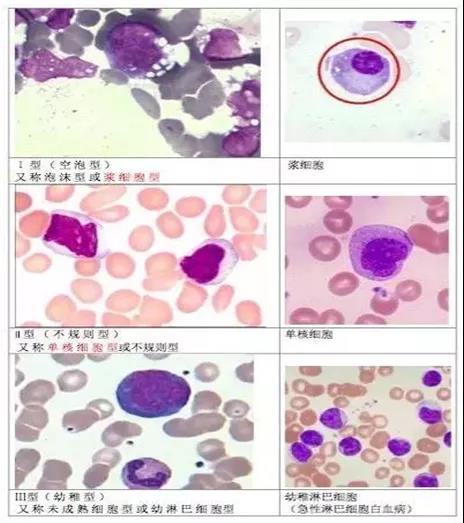
异性淋巴细胞:由病毒或者药物引起的应激反应,可以使淋巴细胞发生一些变化,出现"返祖现象",即原始细胞化和幼稚细胞化,其形态多样,Downey于1923年描述了该细胞形态,将其分为三型[3]。
-
Ⅰ型(泡沫型或浆细胞型):胞体比正常淋巴细胞稍大,多为圆形、椭圆形、不规则形。细胞核为圆形、肾形、分叶状,常偏位。染色质粗糙,呈粗网状或小块状,排列不规则。胞质嗜碱性强,呈深蓝色,沿核周围染色较深,胞质含有大小不等的空泡或呈泡沫状,无或少数颗粒。
-
Ⅱ型(不规则型或称单核细胞型):胞体较大(15-18um),外形常不规则,可有多个伪足。胞核呈圆形、椭圆形、不规则形,核染色质较细致。胞质丰富,呈淡蓝,透明感,胞膜边缘处着色深且不整齐,无空泡,胞浆可有少数散在的嗜天青颗粒。
-
Ⅲ型(幼稚型或幼淋巴细胞型):胞体较大(15-18um),呈圆形或椭圆形。胞核圆形、卵圆形,染色质细致、均匀,呈网状排列,无浓聚现象,可见1~2个核仁。胞质量多,呈蓝色或深蓝色,一般无颗粒,可有分布较均匀的小空泡。
(2)骨髓象
无明显特异,淋巴细胞增多或正常,可见少数异型淋巴细胞。
(3)EBV相关检测[4]
-
EB病毒衣壳抗原IgM抗体 (VCA-IgM)(急性期) 、EB病毒衣壳抗原IgG抗体 (VCA-IgG)阳性;
-
抗EBV-VCA-IgG抗体阳性,且为低亲和力抗体;
-
双份血清抗EBV-VCA-IgG抗体滴度4倍以上升高;
-
EBV-DNA高于正常(早期诊断)。
(4)嗜异凝集试验阳性
(5)排除其他诊断
异型淋巴细胞不是唯一标准。在水痘-带状疱疹病毒、巨细胞病毒,登革热病毒等感染的患血涂片中均发现不同比例的异型淋巴细胞。
具备临床表现中的三种症状,实验室检查中的任何两条并排外其他疾病即可诊断IM
IM患儿的异型淋巴细胞一般在患儿发病后的第3天开始出现,发病1周内体内数量持续增长,在病程第1周外周血异型淋巴细胞百分比>10%的病例占21.39%,第2周达71.94%,以后逐渐降低,持续5-7周[4]。
传染性单核细胞增多症并非是单核细胞计数增多而被命名,切不可望文生义,且IM临床临床表现多样,首发症状不一,可涉及多个系统,缺乏特异性,多数专科医生对其认识不够全面,易出现误诊。加强对IM的相关理论学习,在临床工作中遇及类似本文患者时应详细询问病史、全面查体,尤其是咽部、扁桃体、肝脏、脾脏及淋巴结等部位,并要结合实验室检查结果,做到综合分析考量[5]。
参考文献:
[1]夏忆,高钰,张庆,等.EB病毒合并多种病原体感染所致传染性单核细胞增多症的临床 研究[J].中国小儿血液与肿瘤杂志,2018,23(3):143-147.
[2]中华医学会儿科学分会感染学组,全国儿童EB病毒感染协作组.儿童主要非肿瘤性EB病 毒感染相关疾病的诊断和治疗原则建议[J].中华儿科杂志,2016,54(8):563-568.
[3]许文荣,王建中.《临床血液学诊断》.第五版,北京:人民卫生出版社,2012.1
[4]谢正德.儿童EB病毒传染性单核细胞增多症临床特征及诊断标准[J].实用儿科临床杂志,2007(22):1759-1760.
[5]梁栋;王全楚.传染性单核细胞增多症临床特点及误诊分析.临床误诊误治.2020年(02):7-9



