68岁老汉PT、APTT同时延长为哪般?
前言
在血凝组的日常工作中,经常会遇见PT、APTT延长的情况,常见的是接受心脏瓣膜置换术后服用华法林的患者、维生素K缺乏的、或者是特定类型的鼠药(维生素K拮抗剂的鼠药)中毒的;还有可能是共同凝血途径凝血因子缺乏的;也可能是大量使用肝素的;使用其他抗凝药物(抗Ⅱa药物如达比加群、阿加曲班等,抗Ⅹa药物如利伐沙班、阿哌沙班等)的;肝脏损害的;另外标本问题如标本有凝块、标本量少、红细胞压积高、EDTA污染等等。
68岁老年男性患者以“口腔黏膜出血6个月,黑便2个月,发现凝血异常半个月、以PT、APTT明显延长”为由在入住我院血液科。那么,68岁老汉PT、APTT同时延长到底是哪种情况呢?让我们一探究竟。
病例经过
一、病例特点
1.现病史:患者6个月前无明显诱因出现口腔黏膜出血、为鲜红色血沫,未在意。2个月前无明显诱因出现黑便,未在意。患者半个月前感冒后出现胸闷、腹胀等症状就诊于外院,发现凝血指标异常:PT:61.1s,APTT:95.2s,INR:5.15,给予输注维生素K、补充血浆等对症治疗后黑便好转,但仍有口腔黏膜出血及凝血异常,今为求进一步诊治于2019-04-16入住我院血液科。患者病来无发热,无咳嗽、咳痰,无胸闷、气短,无腹胀、腹痛,饮食睡眠可,精神体力可,近期体重未见明显变化。糖尿病9年,既往口服二甲双胍、亚莫利等控制血糖,目前欧唐宁5mg日一次口服降糖。
2.既往史:一般健康状况:良好。药物过敏史:否认。
传染病史:否认肝炎结核病病史。预防接种史:按计划
手术外伤史:否认。输血史:有。
疾病史:否认高血压、冠心病病史。
3.体格检查:T:36.5℃,P:80次/分,R:18次/分,BP:110/70mmHg。一般状态可,心肺各瓣膜听诊区无异常杂音,肝脾肋下未触及。
二、诊断分析及鉴别诊断
初步诊断:凝血异常原因待查、糖尿病。
诊断依据:1.主诉:口腔黏膜出血6个月,黑便2个月,发现凝血异常半个月。2.检验:PT:61.1s,APTT:95.2s,INR:5.15。
鉴别诊断:本病可与其他凝血相关疾病相鉴别。
三、诊疗计划
治疗计划:完善入院相关检查,待结果回报后进一步诊治。
入院后辅助检查
1.实验室检查:
凝血五项及各种凝血因子结果见表1,APTT纠正实验Rosner指数(RI):13(RI>11为不纠正、RI<11为纠正)。RBC:3.20×1012/L,HGB:70g/L,WBC:4.11×109/L,NE#:2.25×109/L,HCT:0.233L/L,PLT:245×109/L,CRP:8.90(参考值0.00-5.00)mg/L,GLU:7.11mmol/L,TP:59.8g/L,ALB:38.1g/L,其他生化指标大致正常,抗心磷脂抗体、抗β2糖蛋白1抗体、风湿抗体系列、免疫系列大致正常,肿瘤系列Ca125:147.6(参考值0-35)U/ml,其他正常。
2.影像学检查
PET-CT结果提示腹部肿瘤。
诊断诊疗经过与转归
根据实验室检查PT、APTT显著延长,FV:C减低并检测到4BU的FV抑制物,最终诊断为:获得性凝血因子V缺乏症,实验室结果见表1。
除给与降糖、抗感染药物外,用于止血治疗药物见表2。
患者住院期间多次给予新鲜冰冻血浆(FFP)和活化凝血酶原复合物(APCC)输注,同时检测凝血指标,治疗期间PT、APTT及FV:C未见明显改善。4月25日,头CT显示患者颅内多发出血,给予重组活化凝血因子VII (r FVIIa)4mg静推。4月26日,生命指征危急,对症给予甲强龙40mg静推,向家属交代病情后家属表示放弃气管插管及胸外按压,同意药物维持治疗,继续观察患者病情变化。最后患者经抢救无效死亡。
表1 患者住院期间实验室凝血指标
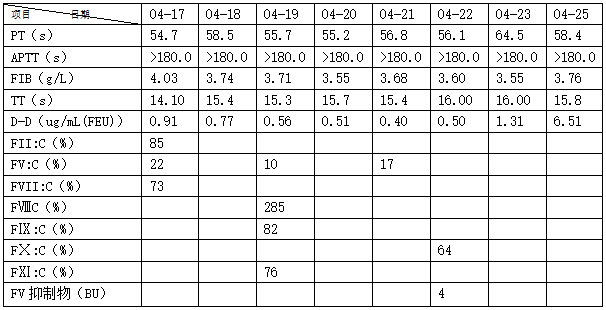
表2 患者住院期间应用的止血治疗药物
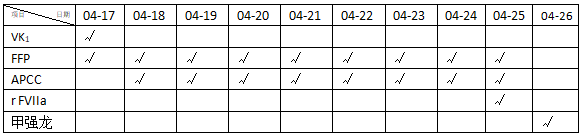
注:VK1:维生素K1,FFP:新鲜冰冻血浆,APCC:活化凝血酶原复合物,rFVIIa:重组活化凝血因子VII,√为使用药物
讨论
本例患者检测的凝血五项(凝血四项+DD)中,PT、APTT同时延长,而TT、FIB、DD大致正常,可能是下列因素导致:1.标本有凝块,血量少、红细胞压积高或者EDTA污染。2.患者服用华法林、缺乏维生素K、特定类型的鼠药中毒(作为维生素K拮抗剂的鼠药)。3.共同途径凝血因子缺乏。结合患者病史病例并询问临床得知标本采集没有问题,红细胞压积也不高,患者未服用华法林,没有鼠药接触史,因此基本排除第1、2条可能因素。该患者口腔黏膜出血为首发表现,无既往出血史、手术史,PT/APTT显著延长,FV:C减低其他凝血因子活性正常诊断为凝血因子V缺乏症。凝血因子V缺乏症有遗传性的和获得性的,获得性的又可以是肝脏疾病、DIC、纤维蛋白原溶解、体内存在凝血因子V抑制物等所引起。本例患者FV抑制物检测结果为4.0(正常参考区间<0.6)BU,因此,该患者诊断为获得性凝血因子V缺乏症。
获得性凝血因子V缺乏症(Acquired factor V deficiency,AFVD)是一种罕见的凝血障碍疾病。AFVD的年发生率约0.09-0.29/100万,相关文献报道较少。AFVD主要是由于血浆中产生凝血因子V抑制物而导致的,在临床上非常少见,临床表现缺乏特异性,可没有出血症状而仅有PT、APTT延长及FV活性的下降,也可能发生严重的出血症状而危及生命,也偶有坏疽、多发性脑梗死、深静脉血栓等情况的发生,主要是结合实验室检查结果PT、APTT延长、FV活性降低以及检测到FV抑制物而明确诊断,根据血浆输注补充FV的疗效以及对FV的结构基因及表达情况进行检测,则可与遗传性凝血因子V缺乏症鉴别。 在已报道的AFVD病例中的FV抑制物的诱发因素主要因牛凝血酶暴露诱导产生;其他为非牛凝血酶暴露诱导产生,包括抗生素、手术、肿瘤、自身免疫性疾病、感染、器官移植、除抗生素外药物、特发性病例等。
治疗FV抑制物所致的AFVD主要包括止血以及消除FV抑制物两方面。止血是通过补充凝血因子,如FFP、ACCP、rFVIIa、血小板浓缩物等,维护正常的凝血过程从而达到止血的目的。消除FV抑制物是治疗AFVD的关键方法,而消除FV抑制物的金标准则为免疫抑制剂治疗,包括糖皮质激素、环磷酰胺、硫唑嘌呤和利妥昔单抗。还可用免疫球蛋白静脉输注、血浆置换、免疫吸附等中和或清除FV抑制物的治疗方法。
当患者PT、APTT延长,正常血浆无法纠正,FV水平降低,而无个人、家族出血病史,提示血浆中有FV抑制物。证实FV抑制物的存在的最常用的是Bethesda法。将患者的血浆稀释两倍后与等量的正常血浆混合在37摄氏度共同孵育两小时,对照组则为正常血浆与OK缓冲液等量混合共同孵育;检测出剩余FV的活性,计算FV抑制物的含量(正常范围为<0.6BU/mL)。本案患者的血浆中检测出FV抑制物含量为4.0BU/ml,故诊断为FV抑制物导致的AFVD。
该患者有一次输血史,但不足以产生FV抑制物;有长期治疗糖尿病用药史,不排除是FV抑制物的产生因素;PET-CT结果提示腹部有肿瘤,最终该患者诊断为腹部肿瘤诱发产生FV抑制物导致的获得性凝血因子V缺乏症。本案中给予患者多次输注FFP和ACCP,但PT、APTT及FV:C无明显改善,有研究指出输注FFP对遗传性FV缺乏症疗效较好,对AFVD疗效不佳。rFVIIa能增加血小板表面凝血酶的生成速率,保证足量的凝血酶在瞬间爆发式生成,从而保证形成具有紧密结构的纤维蛋白栓子,产生良好的止血效应并抵抗过早的纤溶作用。4月25日患者颅内多发出血,予以rFVIIa4mg静推。免疫制剂是一把双刃剑,可清除体内FV抑制物,但长期大量使用,可诱发或加重感染,影响免疫功能,导致骨质疏松。该患者4月17日CRP:8.90(参考值0.00-5.00)mg/L,4月25日WBC:11.6×109/L并伴高热,临床可能防止感染加重在4月26日前未使用,4月26日予以甲强龙40mg静推,但患者经抢救无效死亡。
结语
AFVD主要依赖实验室检查,诊断明确后,控制出血和清除FV抑制物是其治疗首选,在治疗原发病的同时从而改善患者预后,影响转归。
参考文献
[1]M. Ashizawa, S. Kimura, H. Wada, et al. Acquired factor V inhibitor associated with life-threatening bleeding and a mixing test result that indicated coagulation factor deficiency[J]. Hematology, 2013, 18: 300-4.
[2]王湘玉.获得性凝血因子V缺乏症病例报道及文献回顾. 临床医学(内科学).2019,04,19.



