真菌药物敏感试验方法学特点与规范化应用

袁凯旋,主管技师。广东省人民医院检验科进修生管理员、微生物室教学管理员,从事微生物检验多年,主要研究方向:临床病原真菌学、MALDI-TOF MS的临床与科研应用、丝状真菌的分类研究与分子鉴定等。参与省、市课题多项;第一作者或者通讯作者发表中文核心期刊论文多篇。

赵云虎,医学硕士,广东省人民医院检验科医疗秘书,数字PCR检测平台负责人,中国医学装备协会检验医学分会微生物学组秘书,广东多学科系列学术活动策划人。主要研究领域:重要病原体快速检测新技术及耐药机制,主持承担课题3项,参与国家自然科学基金1项,国内外发表论文十余篇,以第一作者/共一发表SCI论文3篇,申请专利3项。
【摘要】侵袭性真菌感染和耐药增多导致感染复发或治疗失败,临床对真菌药敏试验的需求日益增加,目前大多数实验室未开展或不知如何进行标准化的真菌药敏实验。因此,本篇将结合美国临床和实验室标准化协会(CLSI)和欧洲抗菌药物敏感试验委员会(EUCAST)发布的真菌药物敏感试验的相关参考文件、参考方法、商品化方法和其它检测方法,阐述真菌药物敏感试验方法的特点和标准化操作,为临床真菌药物敏感试验的规范化开展提供参考。
【关键词】真菌感染;抗真菌药物敏感试验;CLSI;EUCAST
侵袭性真菌病发病率日益增加,真菌感染和耐药已成为重大的公共问题,也是临床医生面对的难题。真菌种类繁多,存在耐药性差异,导致真菌感染易复发或治疗失败,因此进行抗真菌药物敏感试验(Antifungal susceptibility testing,AFST)有着重要的临床意义,开展AFST同时有助于耐药监测、流行病学研究以及新药研发[1]。然而,国内大多数临床实验室在真菌检测能力,真菌药敏试验等存在诸多薄弱环节,特别是对于何时或如何标准开展真菌药敏实验存在一定的困惑。
真菌的药敏试验远较细菌复杂,接种菌量、孵育时间、孵育温度、培养基类型、终点的判读、人员经验等众多因素都极大影响检测结果。为此,CLSI和EUCAST均对真菌药敏试验的方法学进行了严格限定。本篇旨在综述AFST的不同检测方法进展,阐述真菌药物敏感试验方法的特点,为临床真菌药物敏感试验的规范化开展提供参考。
一、AFST相关指导性文件
CLSI的前身为国家临床实验室标准委员会(the National Committee for Clinical Laboratory Standards,NCCLS),NCCLS于1997年发布第一个真菌药物敏感试验的标准化文件M27-A[2]。这与CLSI一样,EUCAST成立的目的也为使体外抗菌药物敏感性试验的技术走向标准化。1997年,EUCAST抗真菌药敏试验小组委员会成立,并于2008年[3]发布了其首次发布的酵母和丝状真菌药敏试验标准。于是,真菌药物敏感试验开始朝专业化、标准化发展。目前,国内外广泛认可的真菌药物敏感试验标准化方法主要包括CLSI和EUCAST发布的最新真菌药物敏感试验方法。
二、AFST常用参考方法
1. 肉汤稀释法:AFST的主流方法之一为肉汤稀释法,可分为宏量肉汤稀释法和微量肉汤稀释法,该方法通过将检测菌在已知含有不同抗菌药物浓度的液体环境中培养相应的时间,检测菌被抗菌药物抑制,用以测定检测菌的体外药物敏感性的过程[4, 5]。宏量肉汤稀释法为最初使用的方法,但操作繁琐而且不适用于棘白菌素类抗真菌药物和皮肤癣菌,逐渐被微量肉汤稀释法所代替,CLSI和EUCAST推荐将微量肉汤稀释法作为真菌药敏试验的参考方法。
(1)酵母菌微量肉汤稀释法:酵母菌药物敏感试验的实验室标准化不断更新完善,最终修订完善为当前的M27第四版本(M27-A4)[6],该标准涵盖了抗真菌药物的选择和制备,检测程序的实施和解释,以及引起侵袭性真菌感染的酵母药敏试验的质量控制要求,适用于大部分临床上分离的酵母菌和新生隐球菌。2020年出版的《酵母抗真菌药敏试验性能标准》(M60 Ed2)[7],则为M27提供了最新的最小抑菌浓度(MIC)、抑菌圈直径和质量控制程序。
对于酵母菌微量肉汤稀释法,M27-A4推荐使用含34.53g/L浓度的丙磺酸吗啉缓冲液(MOPS)的RPMI-1640溶液培养基,其配制方法为:称取10.4gRPMI-1640、18g葡萄糖、34.53g MOPS溶解于900ml无菌水,定容至1000ml,0.22μm滤膜过滤,4 ℃贮存备用,用RPMI 1640培养基进行2倍系列稀释,水溶性药物采用1:5稀释至初始浓度,非水溶性药物采用1:50稀释到初始浓度。微量法采用U型底的96孔培养板,每孔加入0.1ml药液和加0.1mL菌液,使得受试菌终浓度为0.5~2.5×103CFU/ml,35℃孵育肉眼判读结果。值得注意的是,本规范的适用范围为念珠菌和新生隐球菌,不适用于双相真菌,如马尔尼菲篮状菌、皮炎芽生菌或组织胞浆菌等。配制溶液时需严格按照标准,使用不正确的溶剂或偏离建议的稀释方案可导致MIC的重大错误,这可能会导致临床抗真菌治疗的失败。
这与CLSI相比,欧洲抗生素药物敏感试验委员会真菌专业委员会(EUCAST-AFST)文件E.DEF7.3.2[8]所描述的酵母菌稀释法药物敏感试验的主要操作步骤和CLSI的M27-A4文件相似,EUCAST推荐的培养基与CLSI一致,为RPMI-1640溶液培养基,使用MOPS为缓冲液,但配置方法存在差异,其推荐的培养基葡萄糖浓度为2%,是CLSI推荐浓度的10倍,接种菌量较CLSI高100倍;再者,EUCAST建议使用平底微量稀释板进行测试,并规定不应使用低蒸发盖,可能会干扰氧浓度从而影响结果判读。
对于念珠菌属,CLSI和EUCAST的敏感折点主要区别在于棘白霉素类,后者较前者低2~16倍。需要指出的是,EUCAST在2017年版本中,米卡芬净对近平滑念珠菌敏感折点为≤0.002mg/L,而2020年EUCAST将此折点改为了≤2mg/L,与CLSI一致[9]。除此之外,接种菌量、孵育时间、孵育温度、培养基类型、终点的判读亦存在些许不同之处,见表1。
(2)产孢丝状真菌微量肉汤稀释法:目前,标准参考方法主要溯源于《丝状真菌稀释法药物敏感试验的参考方法》(CLSI M38-A3)[10]和《产孢丝状真菌肉汤稀释法》(EUCAST E.DEF 9.3.2)[11],2020年更新的《丝状真菌药物敏感试验标准》(CLSIM61-Ed2)则为临床和实验室标准协会抗真菌药敏试验文件M38和M51提供了最小抑制浓度折点和质量控制表。
丝状真菌稀释法药物敏感试验基本步骤和酵母菌相似,但丝状真菌产孢量、产孢速度、产孢特点有异于酵母样真菌,制备菌液方法、浓度尤为关键。丝状真菌菌液的制备前提在于获得充分的孢子,对于产孢不良的菌株建议使用PDA培养基刺激产孢、延长培养时间以获得一定数量成熟的孢子或增加转种培养基数量,对于皮肤癣菌,如红色毛癣菌推荐使用燕麦培养基进行诱导产孢[12]。孢子悬浮法为CLSI和EUCAST推荐使用的孢子制备方法,但两者操作方法有差异,EUCAST推荐将加入5ml添加0.1% Tween20的无菌水覆盖菌落表面,用无菌拭子刮取菌落表面使得孢子分散于无菌水中,随后用加样器或移液管转移至无菌管中,置于旋转涡旋混合器(2000rpm)混匀15s。为去除悬液中的菌丝,可将5mL的悬浮液转移至装载有孔径为11µm的无菌过滤器的无菌注射器中,过滤并收集至无菌管中,通过血细胞计数板计数,用无菌蒸馏水将悬浮液调整至2~5×106CFU/ml,最后用无菌蒸馏水1:10稀释悬浮液,获得最终的接种量为2~5×105CFU/ml。而CLSI推荐的孢子制备方法为将1ml加入0.1%~0.01% Tween20的0.85%无菌生理盐水加至菌落表面,无菌拭子刮取菌落表面,将悬浮液转移至无菌小管,沉淀3~5min,将上层悬浮液转移涡旋震荡15s,在530nm读取并调整孢子浓度。
再者,CLSI推荐的接种物浓度与酵母菌亦有差别,其推荐丝状真菌(非皮肤癣菌)接种浓度为0.4~5×104CFU/mL;皮肤癣菌的接种浓度1×103 ~3×103CFU/ml。大部分酵母菌孵育时间为24~48h,而丝状真菌的孵育时间为40~50h,对于生长速度快速的毛霉目真菌,则需将时间缩短为24h;对于生长速度缓慢的皮肤癣菌属,则需将时间延长至96h。
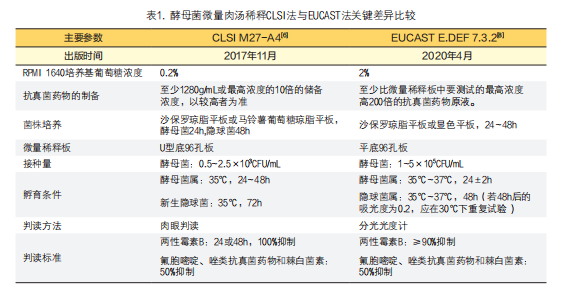
丝状真菌的结果判读标准对于酵母菌也存在差异,CLSI中规定对于丝状真菌,伊曲康唑、泊沙康唑、伏立康唑、艾莎康唑和两性霉素B的MIC为第一个出现100%抑制的浓度,对于氟康唑、氟胞嘧啶和酮康唑,非皮肤癣菌可接受50%抑制,皮肤癣菌可接受80%抑制。然而对于棘白菌素类,能够导致菌丝形成小的、圆形的、紧凑的菌丝颗粒的最低药物浓度为最低有效浓度(Minimum Effective Concentration,MEC),见图1[10]。
注:A:不被卡泊芬净所抑制:湿片法镜检可见长而完整生长的菌丝;B:被卡泊芬净所抑制:湿片法镜检可见异常或截断性生长菌丝。
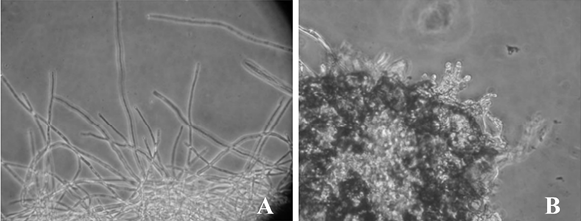
图1. 烟曲霉在不同浓度卡泊芬净的生长特点
这与CLSI一样,EUCAST推荐使用相同的培养基对丝状真菌进行体外药物敏感试验,不同之处在于接种物的浓度、培养的时间和结果判读的标准。EUCAST对于丝状真菌的接种浓度为2~5×105CFU/mL,而且孵育时间因菌种而异,EUCAST建议除棘白菌素外,所有抗真菌药物的最小抑菌浓度为肉眼不可见生长的药物浓度为MIC值,而棘白菌素的终点为MEC,当肉眼无法判读,需要在显微镜下观察孔内药物诱导的真菌形态变化,或者使用倒置显微镜观察孔内的变化。对于曲霉,EUCAST设置了两性霉素B、4种三唑类对烟曲霉、黄曲霉等5种曲霉的折点,而CLSI一直为流行病学折点,仅2020年开始设置伏立康唑对烟曲霉的折点[9]。丝状真菌微量肉汤稀释CLSI法与EUCAST法关键差异比较见表2。
2. 纸片扩散法:肉汤稀释法操作较为繁琐,费时费力,不适用于实验室的常规开展。为此,CLSI 推出了纸片扩散法药敏试验,包括《酵母菌纸片扩散法》(M44-A2)[13]和《非皮肤来源丝状真菌纸片扩散法药物敏感试验标准》(M51-A)[14]。纸片扩散法是临床微生物学实验室最常规的药敏感性试验的方法,将包被有抗菌药物的纸片贴在涂布一定浓度的真菌的琼脂平皿上,药物在琼脂内向四周扩散,其浓度呈梯度递减,在纸片周围一定距离内的真菌生长受到抑制,形成一个抑菌圈,其直径大小与药物浓度的对数呈线性关系,通过直尺或游标卡尺对这些抑菌圈直径大小进行测量,然后将测量结果与CLSI文件上所列的判断标准进行比较,从而判断测试菌株对各种抗菌药的敏感性。纸片扩散法具有方便、经济和快速的优点,结果准确性而言,酵母菌优于丝状真菌,丝状真菌纸片扩散法结果和标准MIC检测结果变异较大,有待进一步优化。
真菌纸片扩散法目前只适用于念珠菌属和部分产孢丝状真菌,念珠菌和丝状真菌在培养基、孵育条件、操作方法均存在一定的差异,CLSI推荐使用MH琼脂添加2%葡萄糖和0.5mg/L的美兰,其中葡萄糖有利于真菌生长,美兰增加抑菌圈的清晰度,而对于丝状真菌可使用普通MH琼脂进行实验。念珠菌的接种物浓度需在1~5×106CFU/mL,丝状真菌为0.4~5.5×106CFU/mL,在获取足量孢子的前提需要丝状真菌使用PDA培养7d,洗脱孢子,使用分光光度计调节孢子浓度。对于纸片扩散法的判断标准,CLSI M60提供了念珠菌卡泊芬净、氟康唑、伏立康唑的抑菌圈直径解释标准,值得注意的是,结果判读时抑菌圈内允许有薄层真菌生长和零星菌落的存在;对于丝状真菌,测量达到80%抑制时的抑菌圈直径,对于卡泊芬净,应该忽略抑菌圈内微小克隆生长;对于三唑类药物,允许一定的拖尾现象存在。

三、AFST相关商业化产品
1. E-test 真菌药敏试条:E-test法是改良的纸片扩散法,将预先制备的含梯度抗生素药物浓度的试纸条,贴于已涂布菌液的平板后,经过一段时间孵育,不同浓度的抗真菌药物扩散进培养基中,通过抑制真菌生长而产生抑菌环,根据抑菌环大小可以读出相应药物的最小抑菌浓度。培养基同样采用RPMI 1640加2%的葡萄糖和1.5%的琼脂糖,用MOPs调节pH到7.0,适用于念珠菌、隐球菌和产孢丝状真菌,该方法操作简单,其研究认为结果与CLSI推荐的标准方法一致性较好[15, 16]。除此之外,梯度扩散法相对于纸片扩散法的一个优势是能够肉眼直观获得MIC值,与微量肉汤法相比具有良好的一致性[16]。但国产E-test说明书未见其对丝状真菌的评估数据和结果判读,试剂条昂贵,对曲霉的结果不易判读,且结果不稳定。
2. Sensititre® YeastOne™比色法真菌药敏板:Sensititre YeastOne比色法为肉汤稀释法的改良,产品利用Alamar Blue指示剂,侦测培养基中真菌生长引起的氧化还原电势的改变,表现为指示剂的颜色从红色到蓝紫色的改变,从粉红色变为蓝紫色的孔中的药物浓度即判读为MIC值。药敏板适用于念珠菌、隐球菌和曲霉属的检测,同时可检测9种药物,在室温下保质期较长,适合在很少进行检测的临床实验室使用。该方法与肉汤稀释法具有较高的一致性,Mello等[17]使用Sensititre YeastOne检测了59株常见和27株不常见的曲霉对伊曲康唑、伏立康唑和泊沙康唑的药物敏感性,伊曲康唑和泊沙康唑与CLSI参考法的总体基本一致性为96.5%,伏立康唑为100%。虽然Sensititre YeastOne不推荐用于非曲霉丝状真菌的检测,Li Y等[18]通过对52株非曲霉丝状真菌的药敏试验,发现唑类药物和棘白菌素的一致率均>90%,表明Sensititre YeastOne与CLSI标准方法在非曲霉丝状真菌体外药敏检测上一致性良好。在一项对18种不同种类的曲霉和非曲霉丝状真菌的泊沙康唑敏感性的对比研究中[19],Sensititre YeastOne与微量肉汤稀释相比可得到97%的一致性。对于Sensititre YeastOne比色法,还需后续的实验研究和质量控制,从而更好评估该种方法的有效性。
3. ATB Fungus 3真菌药敏板:该药敏板为微量肉汤稀释法的改良产品,将多个梯度浓度的抗真菌药物定量固定在培养孔中,然后加入一定浓度和一定量的菌液,培养24h(隐球菌培养48h),判读结果。该方法可测定氟康唑、5-氟胞嘧啶、两性霉素B、伏立康唑和伊曲康唑5种药物,不依赖仪器,使用最广,适用于念珠菌和隐球菌,不适用于丝状真菌,该方法结果和CLSI标准方法比较准确率为97.5%,和 EUCAST方法比较准确率为94.3%,结果重复性99%。Huo-Xiang L等[20]采用ATB-Fungus 3检测184株念珠菌对5种抗真菌药物的敏感性,发现ATB-Fungus 3与CLSI相比一致性高,可适用于临床实验室对念珠菌的药敏检测。
4. 曲霉耐药性筛选平板:EUCAST最近开发了一种使用四孔琼脂筛选平板测定曲霉分离株的唑类耐药性的标准,该方法可将曲霉接种含唑类和不含唑类抗真菌药物的琼脂中,并在培养24~48h后肉眼观察是否有真菌生长,操作方便,可在临床微生物学常规实验室中实施,并且已经验证可以同时检测多达5个烟曲霉菌落[21]。
四、其它AFST检测方法
一般来说,对于AFST检测方法可以分为表型检测和基因型检测[22-24],前者观测微生物在抗菌药物作用下的生长及形态变化,而后者是在DNA水平检测抗药基因及突变的形成。对于表型检测,新工具包括了质谱、流式细胞术、热量检测、荧光显微镜以及光学芯片检测等;基因型检测方法主要有分子质谱分析、多种基因型技术及转录组学分析等。随着技术的发展,微流控技术作为一种并行处理可以高通量地处理不同种类真菌,从而实现检测方法及程序的改良。
五、总结与展望
真菌的体外抗真菌药敏试验影响因素众多,培养物孵育时间、不同菌属接种量、不同菌属药敏孵育时间、判读标准以及人员操作水平等均影响着真菌药敏结果的准确性,如何进行标准化的药敏实验任重而道远。AFST的合理开展,关键在于专业人员严格执行标准化操作,熟悉各种方法的优缺点,必要时和标准参考方法进行结果比对,临床实验室也应逐步建立和完善常规真菌药敏检测体系,保证结果的准确性,从而更好地服务于临床,为临床抗真菌治疗提供依据。同时临床医生、药师应合理评价体外药敏试验结果和临床治疗有效性之间的关系,科学合理地解读结果和积累数据,为建立和完善更多抗真菌药物的折点提供科学依据。日趋完善的真菌药敏监测体系和检测技术,使酵母菌和丝状真菌的体外药敏试验迈向一个新的阶梯,也为药敏结果为临床的治疗打下坚实的基础,未来的抗真菌药敏试验将沿着更准确、更简便、更快速、更趋于自动化的方向发展,必将成为实验室的常规项目,指导临床治疗。
利益冲突:作者声明不存在利益冲突
参考文献
Shen J J , Arendrup M C , Verma S , et al. The Emerging Terbinafine-Resistant Trichophyton Epidemic: What Is the Role of Antifungal Susceptibility Testing?[J]. Dermatology, 2021: 1-20.
National Committee for Clinical Laboratory Standards. 1997. Reference method for broth dilution antifungal susceptibility testing of yeasts. National Committee for Clinical Laboratory Standards, Wayne, PA.
Anonymous. 2008. EUCAST defifinitive document EDef 7.1: method for the determination of broth dilution MICs of antifungal agents for fermentative yeasts. Clin Microbiol Infect 14:398-405.
Aberkane A, Cuenca-Estrella M, Gomez-Lopez A, et al. Comparative evaluation of two different methods of inoculum preparation for antifungal susceptibility testing of filamentous fungi. J Antimicrob Chemother 2002; 50: 719-722.
Rodriguez-Tudela JL, Barchiesi F, Bille J, et al. Method for the determination of minimum inhibitory concentration (MIC) by broth dilution of fermentative yeasts. Clin Microbiol Infect 2003; 9: 467-474.
Clinical and Laboratory Standards Institute. 2017. Reference method for broth dilution antifungal susceptibility testing of yeasts, 4th ed. Approved standard M27. Clinical and Laboratory Standards Institute, Wayne, PA.
CLSI. Performance Standards for Antifungal Susceptibility Testing of Yeasts. 2nd ed. CLSI supplement M60. Wayne, PA: Clinical and Laboratory Standards Institute; 2020.
Arendrup MC, Meletiadis J, Mouton JW, et al. Subcommittee on Antifungal Susceptibility Testing of the ESCMID European Committee for Antimicrobial Susceptibility Testing. 2020. EUCAST defifinitive document E.DEF 7.3.2. Method for the determination of broth dilution minimum inhibitory concentrations of antifungal agents for yeasts.
王辉. 真菌的药敏试验进展和前景[J]. 中华内科杂志, 2020, 59(10): 749-750.
Clinical and Laboratory Standards Institute. Reference Method for Broth Dilution Antifungal Susceptibility Testing of Filamentous Fungi; Approved Standard. CLSI document M38-A2.[J]. Clinical and Laboratory Standards Institute, Wayne, PA, USA 2017.
Arendrup M C, Cuenca-Estrella M , Lass-Flörl C, et al. Howard, the Subcommittee on Antifungal Susceptibility Testing (AFST) of the ESCMID European Committee for Antimicrobial Susceptibility Testing (EUCAST). 2020. EUCAST defifinitive document E.DEF 9.3.2. Method for the determination of broth dilution minimum inhibitory concentrations of antifungal agents for conidia forming moulds.
Cornelia Lass-Flörl, Perkhofer S, Mayr A . In vitro susceptibility testing in fungi: a global perspective on a variety of methods[J]. Mycoses, 2010, 53(1): 1-11.
Clinical and Laboratory Standards Institute. Method for Antifungal Disk Diffusion Susceptibility Testing of Yeasts; Approved Guideline-Second Edition. CLSI document M44- A2.[J]. Clinical and Laboratory Standards Institute, Wayne, PA, USA 2009.
CLSI. Method for Antifungal Disk Diffusion Susceptibility Testing of Nondermatophyte Filamentous Fungi; Approved Guideline. CLSI document M51-A. Wayne, PA: Clinical and Laboratory Standards Institute; 2010
Metin DY, Hilmioglu-Polat S, Samlioglu P, et al. evaluation of antifungal susceptibility testing with microdilution and etest methods of Candida blood isolates[J]. Mycopathologia.2011, 172(3): 187-199.
Ozkutuk A , Ergon C , Metin D Y , et al. Comparison of disk diffusion, E-test and broth microdilution test in determination of susceptibility of Aspergillus species to amphotericin B, itraconazole and voriconazole.[J]. Journal of Chemotherapy, 2008, 20(1): 87-92.
Mello E, Posteraro B, Vella A, et al. Susceptibility Testing of Common and Uncommon Aspergillus Species against Posaconazole and Other Mold-Active Antifungal Azoles Using the Sensititre Method[J]. Antimicrobial Agents and Chemotherapy, 2017.
Li Y, H Wang, X Hou, et al. Identification by Matrix-Assisted Laser Desorption Ionization-Time of Flight Mass Spectrometry and Antifungal Susceptibility Testing of Non-Aspergillus Molds[J]. Frontiers in Microbiology, 2020, 11.
Alvarado-Ramírez, JM Torres-Rodríguez. In Vitro Susceptibility of Sporothrix schenckii to Six Antifungal Agents Determined Using Three Different Methods[J]. Antimicrob Agents Chemother, 2007, 51(7): 2420-2423.
Huo-Xiang L , Zhou Y L , Zhu Y Z . In vitro susceptibilities to yeasts using the ATB FUNGUS 3 method,compared with ROSCO disk diffusion testing and standard CLSI (NCCLS) M27-A2 methods[J]. zhejiang journal of laboratory medicine, 2009.
Guinea J , Verweij P E , Meletiadis J , et al. How to: EUCAST recommendations on the screening procedure E.Def 10.1 for the detection of azole resistance in Aspergillus fumigatus isolates using four-well azole-containing agar plates[J]. Clinical Microbiology and Infection, 2019, 25( 6): 681-687.
Knoll M A , Ulmer H , Lass-Flrl C . Rapid Antifungal susceptibility testing of yeasts and molds by MALDI-TOF MS: A aystematic review and meta-Analysis[J]. Journal of Fungi — Open Access Mycology Journal, 2021, 7(1): 63.
Elizabeth L, Berkow, Shawn R, et al. Antifungal Susceptibility Testing: Current Approaches[J]. Clini microbiol revi, 2020, 33(3). DOI:10.1128/CMR.00069-19.
Mitchell M, Hudspeth A, Wright. Flow cytometry susceptibility testing for the antifungal caspofungin.[J]. J clini microbiol, 2005, 43(6): 2586-9.




