结核分枝杆菌γ-干扰素释放检测在临床诊断中的价值与发展方向

葛胜祥,教授,博士生导师。现任厦门大学公共卫生学院,国家传染病诊断试剂与疫苗工程技术研究中心体外诊断方向负责人,全国体外诊断产业技术创新战略联盟秘书长。长期从事体外诊断技术平台、生物活性原料和产品,以及病原体流行病学和疫苗的研究,相关研究成果已发表SCI论文240余篇,授权发明专利86余项(其中境外专利授权48项),作为团队核心成员研制的医疗器械产品获CFDA医疗器械注册证书104项、欧盟CE认证30项、WHO PQ认证3项、FDA EUA 3项。相关研究成果获得国家技术发明二等奖1项,福建省科技进步一等奖2项。
【摘要】结核病是世界性的公共卫生难题,严重威胁人类的健康。结核病快速诊断是结核病防控的重要环节,早发现、早治疗有助于降低结核病死亡率、限制结核分枝杆菌传播。γ-干扰素释放检测(IGRA)是临床结核病诊断常用的检测方法。本文对IGRAs诊断试剂的检测原理、对结核病诊断的意义以及近年来的研究进展进行简要阐述,并探讨未来结核病诊断试剂的研究方向,为相关研究提供参考。
【关键词】结核病;活动性结核;结核潜伏感染;γ-干扰素释放检测
结核病(Tuberculosis,TB)是由结核分枝杆菌(Mycobacterium tuberculosis,MTB)感染引起的呼吸道传染病。根据世界卫生组织(Word health Organization,WHO)报道,每年新发结核病人数约为1000万人,因结核病死亡的人数约为150万人,严重威胁人类的健康[1-3]。我国是结核病高负担国,2020年结核病新发患者约为84.2万人,因结核病死亡人数约为3万人,结核病防控迫在眉睫[2]。结核病诊断是结核病防控的重要环节,早诊断、早治疗对结核病患者预后及控制结核分枝杆菌传播具有重要意义。结核病的临床诊断方法较多,包括结核分枝杆菌培养、抗酸杆菌染色检测、核酸检测、结核菌素测试等[4]。上述检测方法各具特点,但均不能满足结核病临床诊断的需求。结核分枝杆菌培养检测时间长,抗酸杆菌检测特异性差、灵敏度低,核酸检测不宜推广、对细菌学阴性样本检出率低,结核菌素测试特异性差、受卡介苗接种影响。而γ-干扰素释放检测(Interfering gamma release assay,IGRA)是另外一种常用的临床结核病诊断方法,其检测时间较短、操作简单、检测标本易获取,已成为临床结核病诊断广泛使用的常规方法。本文回顾总结了IGRAs相关试剂的检测原理、对结核病诊断的价值以及IGRAs试剂研究进展,探讨IGRAs试剂以及结核病诊断的发展方向,为新型结核病诊断试剂的研发提供一定思路。
一、IGRAs的原理及代表性检测试剂
IGRAs的检测原理是体外检测受试者外周血结核分枝杆菌抗原特异性T细胞应答。其通过结核分枝杆菌特异性抗原ESAT-6、CFP10等刺激受试者外周血,刺激培养后定量检测各培养管γ-干扰素细胞因子水平,根据特异性γ-干扰素应答情况判定检测是否为阳性。IGRAs试剂的检测方法不尽相同,根据其检测方式大致可以分为两类[5]。英国Oxford immunotec公司T-SPOT.TB试剂是其中一类的代表性试剂,其使用结核分枝杆菌抗原刺激受试者外周血单个核细胞,刺激培养后基于酶联免疫斑点试验(enzyme-linked immunospot assay,ELISOPT)检测γ-干扰素应答情况;澳大利亚Cellestis公司的QuantiFERON-TB(QFT)和我国北京万泰生物的TB-IGRA检测试剂是另外一类试剂的代表,其使用结核分枝杆菌抗原刺激受试者外周血全血,刺激培养后使用酶联免疫吸附测定(Enzyme linked immunosorbent assay,ELISA)检测血浆中的γ-干扰素。两种方法的检测示意图和检测特点如图1所示。
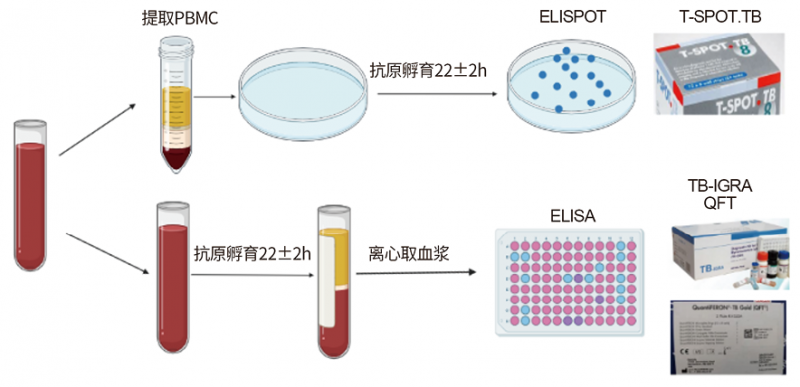
图1. 两种IGRAs试剂检测流程图
在IGRA商品化方面,国际上最早出现的两种FDA批准商用试剂盒为QuantiFERON-TB试验(QFT)(Cellestis Incorporated,Carnegie,Australia)和T-SPOT.TB试验(OxfordImmunotec,Abingdon,UK)。近些年,国内也陆续出现了可以利用IGRA方法进行检测的试剂盒。一些研究也对这些国产IGRA试剂的性能进行了比对,证明国产试剂盒和进口试剂盒相比性能基本一致,不存在显著差异,并且操作过程更简便,完全可以用于TB的筛查[6-8]。其中北京万泰生物2012年研发转化的TB-IGRA目前已发展出三种技术平台(酶免、化学发光、荧光)的试剂盒,从性能、时间、简便等多维度做出改进。在该试剂盒应用于结核诊断的十余年里,已有千余家临床单位将其作为结核诊断的常规检测工具,累计上千万人次受益。在国家政策的支持下,率先实现进口替代、降低患者的经济负担。2022年,世界卫生组织(WHO)发布立场文件对该试剂盒进行了推荐[9]。
二、IGRAs对结核病诊断的价值
宿主感染结核分枝杆菌后,根据是否出现临床症状可以分为活动性结核(Active tuberculosis,aTB)和结核潜伏感染(Latent tuberculosis infection,LTBI)[10]。IGRAs对潜伏感染和活动性结核均具有临床诊断或者辅助诊断价值。
1. IGRAs对结核潜伏感染的诊断价值:结核病潜伏感染尚未有诊断金标准,目前结核病潜伏感染诊断主要依据IGRAs检测和结核菌素皮肤试验(Tuberculin skin test,TST)。TST试验是将结核分枝杆菌蛋白纯化衍生物(Purified protein derivative,PPD)注射到受试者皮肤表层,在注射48-72小时后根据受试者皮肤表面产生的硬结大小来判定受试者是否有结核分枝杆菌感染。TST和IGRAs两种试剂均被世界卫生组织(WHO)推荐用于结核潜伏感染筛查[11],但根据临床数据显示,在部分地区TST检测特异性显著低于IGRAs检测。这是因为PPD包含多种蛋白,其中部分蛋白在BCG和非结核分枝杆菌(Nontuberculosis mycobacteria,NTM)中也存在,因此其检测结果受BCG接种和NTM感染影响[12]。而IGRAs检测使用的刺激抗原为ESAT-6和CFP-10,这两个抗原均来自结核分枝杆菌RD1区[13],在卡介苗(Bacille Calmette-Guerin,BCG)和大部分环境分枝杆菌中缺失[14],因此相较于TST检测理论上具有更好的特异性。除此之外,TST检测具有需要回访、受既往检测和操作者主观影响、体内检测安全性较低等缺点。
2019年以来,国家卫生健康委、国家教育部、中国防痨协会不断发布结核病防治相关文件,都明确指出有条件的地区可以优先使用IGRA进行结核感染筛查,对于有TST禁忌的人群,可以采用IGRA替代[15]。2022年2月,基于我国国情的《结核分枝杆菌γ-干扰素释放试验及临床应用专家意见(2021版)》发布,《专家意见》明确指出“IGRA更适用于疫情检测和流行病学调查,可作为LTBI诊断”[16]。由此可见,随着我国结核病防治工作者临床应用经验的不断积累以及对IGRA的深入认知,该方法的重要性不断提升。
2. IGRAs对活动性结核诊断的诊断价值:活动性结核细菌学诊断方法包括结核分枝杆菌培养和抗酸杆菌染色检测。其中结核分枝杆菌培养检测是活动性结核诊断的金标准,但其检测时间较长,一般需要数周[17],延缓了结核病患者的治疗,造成结核病进一步传播;抗酸杆菌染色检测特异性和灵敏度均较差,易造成漏检错检。核酸检测是近年来新兴的结核病诊断方法,其检测时间相较于培养检测大大缩短,但其对仪器设备、检测环境和操作人员的要求较高,同时对细菌学阴性活动性结核患者检出率较低[18]。此外,上述检测方法均需要呼吸道标本,对呼吸道标本难以获取的患者不具有诊断价值。相较于上述检测方法,IGRAs具有检测时间短、标本易获取、对检测环境和人员要求低、对结核分枝杆菌感染诊断特异性高等优点,因此也被推荐用于活动性结核辅助诊断。目前,我国绝大多数医院已普遍使用IGRA方法进行结核病检测。2014年在《γ-干扰素释放试验在中国应用的专家建议》中,首次指出“IGRA方法准确性明显优于TST,可用于结核病的辅助诊断”[19]。上文提到的《结核分枝杆菌γ-干扰素释放试验及临床应用专家意见(2021版)》也指出IGRA可用于活动性结核辅助诊断[16]。
尽管IGRAs检测已经广泛应用于结核病辅助诊断,但诸多研究表明IGRAs检测结果无法区分结核潜伏感染和活动性结核。根据WHO报道,世界范围内约有1/4的人感染了结核分枝杆菌[1],其中仅有5-10%的人会发展成为活动性结核[10]。在此背景下,仅使用IGRAs作为活动性结核诊断的依据,会造成大量结核潜伏感染者被误诊为活动性结核,进而造成医疗资源浪费和结核潜伏感染者过度治疗。因此,可区分活动性结核和结核潜伏感染者的“新型IGRAs”诊断试剂是IGRAs试剂研发的重要方向。
三、IGRAs试剂研究进展
IGRAs对结核潜伏感染具有较高的诊断准确性已得到共识。近年来,为了提高IGRAs对临床活动性结核诊断的价值,研究者以刺激抗原和抗原刺激后的检测靶标为切入点进行了IGRAs试剂的优化探索。
1. 新刺激抗原的发现:刺激抗原是结核IGRAs试剂的重要组成部分,其很大程度上决定了IGRAs试剂的特异性和灵敏度。结核分枝杆菌基因组约有4000个开放阅读框[20],不同蛋白在结核分枝杆菌感染初期、潜伏感染期和活动性结核期的表达时空特征和分泌水平不尽相同。因此,可筛选新的分泌抗原作为刺激抗原以提高IGRAs对不同场景中结核病诊断的准确性。
澳大利亚Cellestis公司在QFT试剂的基础上引入新的刺激抗原TB7.7,建立了新型IGRAs试剂QuantiFERON-TB Gold Plus(QFT-Plus)。引入新的抗原后的QFT-Plus可同时检测受试者的结核分枝杆菌特异性CD4+和CD8+T细胞应答[21],因此比QFT试剂具有更优的诊断性能,可提高对活动性结核患者和高危人群的检出率。Elisa Nemes等[22]评价了一种不使用ESAT-6作为刺激抗原的IGRA试剂的诊断性能,该试剂使用混合全长CFP10蛋白、ESPC片段、ESPF片段和Rv2348片段的抗原库作为刺激抗原。实验结果显示,这种不使用ESAT-6作为刺激抗原的IGRA试剂刺激的IFN-γ应答水平与QFT试剂相当(r=0.83,p<0.0001),两试剂阳性率分别为43.5%和41.5%、符合率为91%,这提示ESPC蛋白、ESPF蛋白和Rv2348蛋白具有作为IGRAs刺激抗原的潜力。Hilary S Whitworth等[23]评价了“第二代IGRA”试剂对活动性结核的诊断价值,研究者使用两种组合抗原作为刺激抗原,这两种抗原分别为“ESAT-6蛋白、CFP-10蛋白和Rv3615c蛋白”组合和“CFP-10蛋白、Rv3615c蛋白和Rv3879c蛋白”组合。实验结果显示,两种IGRAs试剂对活动性结核诊断的灵敏度分别为89.2%(85.2-92.2%)和88.0%(83.8-91.2%),特异性分别为80.0%(75.6-83.8%)和79.6%(75.2-83.4%)。两种IGRAs试剂的灵敏度均显著高于T-SPOT.TB(81.4% (76.6-85.3%))和QFT(67.3% (62.0-72.1%)),提示使用包含Rv3615c等抗原作为刺激抗原的新型的IGRA试剂具有更高的活动性结核诊断价值。

2. 新靶标筛选:宿主不同免疫状态会产生不同的细胞因子和趋化因子谱,筛选可单独或与IFN-γ组合用于提高结核病诊断性能的细胞因子/趋化因子等标志物,是新型IGRAs试剂的另一个重要研究内容。趋化因子IFN-γ诱导蛋白10(IFN-γ inducible protein 10,IP-10)是除IFN-γ外被报道最多的可用于结核病诊断的细胞因子。目前已有多款检测IP-10的“IGRA”检测试剂上市。根据研究结果,单独使用IP-10对结核病的诊断灵敏度和特异性分别为75%(65%-86%)和74%(56%-87%)[24]。除IP1-10以外,IL-1Ra、MCP-1、TNF-α、IL-2、IL-10、VEGF和EGF等细胞因子也被报道可单独或者与IFN-γ组合用于结核病诊断(表1)。虽然被报道的标志物/标志物组合均有很好的结核病诊断性能,但大部分标志物/标志物组合仅在单个或几个临床队列中得到验证,临床转化价值需要进一步验证。因此,大部分标志物仅在临床研究阶段,鲜有标志物完成临床转化。
四、发展方向
结核病仍然是世界性的公共卫生难题。WHO自2014年提出“END TB”目标,计划于2030年消灭结核病,但目前进展缓慢,加之新冠疫情影响,使得结核病防控举步维艰。结核病快速诊断是结核病防控的重要环节。目前结核病体外诊断主要依据呼吸道样本病原标志物检测和非呼吸道标本宿主免疫相关标志物检测。结核病的致病菌结核分枝杆菌主要侵袭下呼吸道的肺部巨噬细胞,病原检测标本不易获取,病原菌生长缓慢致使标本中病原菌数量较少,并且部分患者无法咳出高质量痰液检测标本,因此基于呼吸道标本的结核病诊断方法难以在短时间内解决结核病诊断这个世界性难题。相比而言,诸如IGRAs这类基于非呼吸道标本的检测方法更容易获取高质量样本,具有方法学优势,是未来解决结核病诊断问题的重要突破口。综上所述,基于非呼吸道标本的结核病诊断方法是未来解决结核病诊断问题的重要方向,但仍需筛选新的生物标志物以提高结核病诊断的灵敏度和特异性。
参考文献
World Health Organization (WHO). Global tuberculosis report 2020[J]. Published on 14 October 2020, Available at: https://www.who.int/publications/i/item/9789240013131(
World Health Organization (WHO). Global tuberculosis report 2021[J]. Published on 14 October 2020, Available at: https://www.who.int/publications/i/item/9789240037021(
World Health Organization(WHO). Global tuberculosis report 2019[J]. Published on 17 October 2019, Available at: https://apps.who.int/iris/bitstream/handle/10665/329368/9789241565714-eng.pdf?ua=1(
Furin J, Cox H, Pai M. Tuberculosis[J]. Lancet, 2019, 393(10181): 1642-1656.
Pai M, Behr M. Latent Mycobacterium tuberculosis Infection and interferon-gamma release assays[J]. Microbiol Spectr, 2016, 4(5):
Qiu Y, Wang Y, Lin N, et al. Multicenter clinical evaluation of three commercial reagent kits based on the interferon-gamma release assay for the rapid diagnosis of tuberculosis in China[J]. Int J Infect Dis, 2015, 40(108-112.
徐正才, 祝进, 郑美霞, et al. 研究国产 TB-IGRA 试剂盒在涂片阴性肺结核诊断中的应用[J]. 中国卫生检验杂志, 2016, 12): 1680-1682.
彭春仙, 刘小香, 卢伟力, et al. 不同干扰素体外释放酶联免疫试剂在结核病诊断中的应用价值比较[J]. 2016, 12): 1699-1701.
World Health Organization(WHO). Use of alternative interferon-gamma release assays for the diagnosis of TB infection - WHO Policy Statement[J]. Published on 8 January 2022, Available at: https://www.who.int/news/item/28-01-2022-use-of-alternative-interferon-gamma-release-assays-for-the-diagnosis-of-tb-infection---who-policy-statement(
Vynnycky E, Fine P E. Lifetime risks, incubation period, and serial interval of tuberculosis[J]. Am J Epidemiol, 2000, 152(3): 247-263.
Getahun H, Matteelli A, Abubakar I, et al. Management of latent mycobacterium tuberculosis infection: WHO guidelines for low tuberculosis burden countries[J]. Eur Respir J, 2015, 46(6): 1563-1576.
Farhat M, Greenaway C, Pai M, et al. False-positive tuberculin skin tests: what is the absolute effect of BCG and non-tuberculous mycobacteria?[J]. Int J Tuberc Lung Dis, 2006, 10(11): 1192-1204.
Renshaw P S, Lightbody K L, Veverka V, et al. Structure and function of the complex formed by the tuberculosis virulence factors CFP-10 and ESAT-6[J]. EMBO J, 2005, 24(14): 2491-2498.
Geluk A, Van meijgaarden K E, Franken K L, et al. Identification and characterization of the ESAT-6 homologue of mycobacterium leprae and T-cell cross-reactivity with Mycobacterium tuberculosis[J]. Infect Immun, 2002, 70(5): 2544-2548.
陈卉, 张慧, 成君. 《中国学校结核病防控指南》 解读[J]. 中国防痨杂志, 2021, 43(6): 542.
中华医学会结核病学分会. 结核分枝杆菌γ-干扰素释放试验及临床应用专家意见(2021年版)[J]. 中华结核和呼吸杂志, 45(143-150.
Tyrrell F C, Budnick G E, Elliott T, et al. Probability of negative mycobacterium tuberculosis complex cultures based on time to detection of positive cultures: a multicenter evaluation of commercial-broth-based culture systems[J]. J Clin Microbiol, 2012, 50(10): 3275-3282.
Walusimbi S, Bwanga F, De costa A, et al. meta-analysis to compare the accuracy of GeneXpert, MODS and the WHO 2007 algorithm for diagnosis of smear-negative pulmonary tuberculosis[J]. BMC Infect Dis, 2013, 13(507.
中华医学会结核病学分会《中华结核和呼吸杂志》编辑委员会. γ-干扰素释放试验在中国应用的建议[J]. 中华结核和呼吸杂志, 2014, 37(744-747.
Cole S T, Brosch R, parkhill J, et al. Deciphering the biology of mycobacterium tuberculosis from the complete genome sequence[J]. Nature, 1998, 393(6685): 537-544.
Shafeque A, Bigio J, Hogan C A, et al. Fourth-generation quantiFERON-TB gold plus: what is the evidence?[J]. J Clin Microbiol, 2020, 58(9):
Nemes E, Abrahams D, Scriba T J, et al. Diagnostic accuracy of early secretory antigenic iarget-6-Free interferon-gamma release assay compared to quantiFERON-TB gold in-tube[J]. Clin Infect Dis, 2019, 69(10): 1724-1730.
Whitworth H S, Badhan A, Boakye A A, et al. Clinical utility of existing and second-generation interferon-gamma release assays for diagnostic evaluation of tuberculosis: an observational cohort study[J]. Lancet Infect Dis, 2019, 19(2): 193-202.
Qiu B, Liu Q, Li Z, et al. evaluation of cytokines as a biomarker to distinguish active tuberculosis from latent tuberculosis infection: a diagnostic meta-analysis[J]. BMJ Open, 2020, 10(10): e039501.
Wang S, Li Y, Shen Y, et al. Screening and identification of a six-cytokine biosignature for detecting TB infection and discriminating active from latent TB[J]. J Transl Med, 2018, 16(1): 206.
Liang Y, Wang Y, Li H, et al. evaluation of a whole-blood chemiluminescent immunoassay of IFN-gamma, IP-10, and MCP-1 for diagnosis of active pulmonary tuberculosis and tuberculous pleurisy patients[J]. APMIS, 2016, 124(10): 856-864.
Kim J Y, Park J H, Kim M C, et al. Combined IFN-gamma and TNF-alpha release assay for differentiating active tuberculosis from latent tuberculosis infection[J]. J Infect, 2018, 77(4): 314-320.
Sun Q, Wei W, Sha W. Potential role for mycobacterium tuberculosis specific IL-2 and IFN-gamma responses in discriminating between Latent infection and active disease after long-term stimulation[J]. PLoS One, 2016, 11(12): e0166501.
Won E J, Choi J H, Cho Y N, et al. Biomarkers for discrimination between latent tuberculosis infection and active tuberculosis disease[J]. J Infect, 2017, 74(3): 281-293.
Essone P N, Chegou N N, Loxton A G, et al. Host cytokine responses induced after overnight stimulation with novel M. tuberculosis infection phase-dependent antigens show promise as diagnostic candidates for TB disease[J]. PLoS One, 2014, 9(7): e102584.




