遗传性口形红细胞增多症的细胞形态学诊断分析

邓坤仪,主任技师,现任职于广东省中山市博爱医院检验科。从事细胞形态检验工作多年,共主持市级科研课题3项,参与科研课题多项,曾获中山市科技进步一等奖1项,中山市科技进步二等奖1项。参与《医学检验形态学手册》的编写,发表论文十多篇。喜欢总结和分析工作中的案例,并以此作为实习生带教的内容。
从事检验科工作,典型的双凹圆盘形的红细胞想必大家再熟悉不过了,偶尔还会看到球形红细胞,椭圆形红细胞等,那么“微张口”红细胞大家是否又熟悉呢?
一、病例简介
1. 临床资料:患者,女孩,9岁,因发热,咳嗽,2022年1月于我院门诊查血常规示“WBC 27.56×109/L,Hb 55g/L”,门诊以“溶血性贫血”收入院。入院查体:贫血貌、全身皮肤、粘膜苍黄,肝肋下4cm,脾肋下5cm。
2. 实验室检查:(1)血常规检查:WBC 22.92×109/L,RBC 1.52×109/L,Hb 55g/L,MCV 140.2fl,MCHC 229g/L。患者白细胞升高,提示感染;红细胞和血红蛋白明显降低,伴发重度贫血,MCV明显升高,MCHC明显降低,提示红细胞形态及大小有问题。(2)生化结果:总胆红素128.9μmol/L,直接胆红素18.5μmol/L,间接胆红素110.4μmol/。证明患者体内存在溶血现象。(3)血涂片细胞学检查:该患者成熟红细胞形态异常,口形红细胞比例可达50%,中心淡染区扩大(图1)。(4)其他检查:红细胞渗透脆性升高,铁蛋白升高,均证明溶血性贫血的存在。
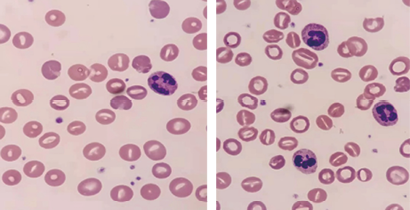
图1. 血涂片检查结果
3. 既往史:该患儿在2012年出生时已确诊β-地中海贫血,在2012年至2019年间曾多次因“上呼吸道感染伴发溶血性贫血”入院,均输血治疗。2019年12月进行基因分析(图2),发现该患儿RHAG突变,错义突变从c.194T>C(p.F65S),染色体位置:chr6:49587039,最终分析结果为水分过多的遗传性口形红细胞增多症,或称为遗传性细胞多水综合征。
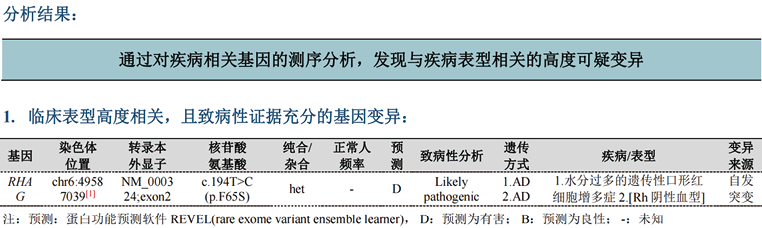
图2. 基因分析结果
4. 临床诊断:遗传性口形红细胞增多症。
二、诊断标准与分类
1. 发病机制:有研究表明遗传性口形红细胞增多症(HSt)属于常染色体显性遗传病,由于红细胞膜转运蛋白的遗传缺陷导致Na+和K+异常通透,影响细胞水和离子间平衡,引起红细胞体积变化的一种疾病[1]。
2. 国内诊断标准(参照第四版《血液病诊断及疗效标准》):(1)临床表现与遗传性球形红细胞增多症相似,呈常染色体显性遗传,家族史多阳性。(2)可有轻重不等的溶血性贫血实验室检查特点。具有诊断意义的典型表现,为外周血血涂片可见红细胞中央苍白区呈一狭长条状的口形红细胞。正常人口形红细胞<4%,如>5%则视为病理口形红细胞增多[2]。
3. 疾病分类:根据口形红细胞内Na+、K+浓度总量的多少可将此症分为以下三型[2]:(1)干细胞型:又称遗传性干瘜红细胞增多症(DHSt);(2)水肿细胞型:也称遗传性多水综合症(OHSt);(3)其他:中间型综合征。
三、讨论与分析
遗传性口形红细胞增多症又分为三型,干细胞型、水肿细胞型和中间型综合征。本病例即为水肿细胞型,也称遗传性细胞多水综合征(over hydrated hereditary stomatocytosis),其特点是水分进入细胞内,呈大细胞形态(MCV在100~150fl),细胞水肿,表现为口形,此型红细胞渗透脆性增加,MCHC下降(240~300g/L),主要在脾脏内破坏[2]。本病例血常规的两个重要参数,MCV140.2fl,明显升高;MCHC 229g/L,也与该病的特点完全符合。
大多数人认为血涂片看到口形红细胞是诊断遗传性口形红细胞增多症最直接的依据。回顾本案例患儿入院治疗的多次外周血血涂片均报告:红细胞形态均未见明显异常。只有2022年1月住院期间进行的外周血涂片检查,第一次发现口形红细胞数量达50%(图3)。该标本放置24小时之后再次推片,口形红细胞消失未见(图4)。在患儿输血18小时之后,抽取患儿外周血进行血涂片检查,红细胞形态接近正常,口形红细胞未见(图5)。
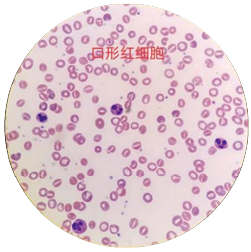
图3. 患儿的血涂片细胞形态
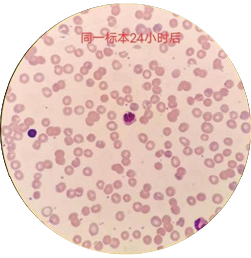
图4. 同一标本放置24小时后细胞形态
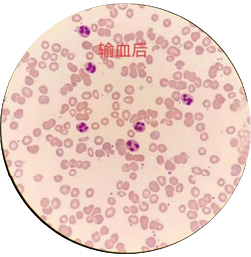
图5. 输血18小时后细胞形态
患儿5月龄的骨髓象,红细胞形态未见明显口形红细胞(图6)。
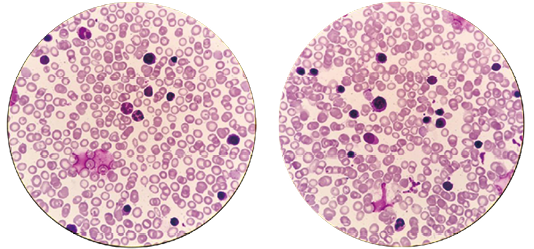
图6. 患儿5月龄的骨髓象
通过住院立即采样与标本放置24小时,输血后18小时的三次血涂片结果分析来看,影响遗传性口形红细胞增多症(HSt)患者外周血口形红细胞检出率的因素较多,如标本放置时间、患者近期输血、红细胞是否正在溶血等。重新查看患儿五月龄的骨髓标本(唯一一次骨髓检查),红细胞未见明显异常。通过本案例可见,若在临床上不注意患儿病史,标本及时涂片和近期治疗等情况,单凭外周血形态就容易导致HSt漏诊、误诊。
口形红细胞增多症的病人发病时就是红细胞溶解破坏,不发病时,红细胞形态正常。如同葡萄糖-6-磷酸脱氢酶缺乏症(G6PD)一样,溶血时才可见水泡状细胞(blister cell)。G6PD患者不发病时(不溶血),红细胞形态基本上是正常的。
本例患儿9岁,从出生第一天到目前为止,在本院已有18次住院记录,基本上每隔几个月均需输血治疗。本次血涂片检查可见大量的口形红细胞,可能是与上次住院时间差不多相隔一年,输血治疗对红细胞形态已不造成影响。目前患儿已输血治疗,病情稳定出院。患儿无溶血的状态下外周血红细胞形态是否存在口形红,还待进一步观察。
四、病例小结
遗传性口形红细胞增多症自Lock等于1971年首次报道至今已有50多年,对该疾病的认识仅仅来自于文献的个案报道,其病因,发病机制以及治疗方案尚未研究明确,仍需进一步研究和探讨。
HSt远不如遗传性球形红细胞增多症研究深入,许多非HSt疾病也会出现一定数量的口形细胞,且影响血涂片结果因素较多(操作者推片技术、标本放置、患者近期是否给予输血等),因此容易给我们造成视觉上的错误,从而漏诊或误诊。血涂片红细胞形态观察是发现口型红细胞存在与增多的初筛指标,应该予以重视,同时要了解检查的影响因素和特性,基因诊断在诊断遗传性口形红细胞增多症(HSt)中起着不可取代的优势,能够做到迅速确诊,早期治疗。因此不明原因溶血,贫血治疗后反复发作的患者,首选基因诊断。查阅文献,该疾病常因“上呼吸道感染”发病[3],因此若能尽早确诊,告知患者做好预防感染措施,减少溶血的发生,可给患者及家属减轻心理,经济上的负担。
参考文献
李津杞, 钱宝华. 遗传性口形红细胞增多症发病机制及诊断[J]. 中华血液学杂志, 2020, 41(6): 521-524. DOI: 10.3760/cma.j.issn.0253-2727.2020.06.018.
沈悌, 赵永强, 血液病诊断及疗效标准[M].4版. 北京: 科学出版社, 2018.
王娜, 吕红, 侯波, 等. 遗传性口形红细胞增多症合并Gilbert综合征继发血色病一例[J]. 中华内科杂志, 2020, 59(3): 226-229. DOI:10.3760/cma.j.issn.0578-1426.2020.03.012.
Lock SP, Smith RS, Hardisty RM. Stomatocytosis: A Hereditary Red Cell Anomaly Associated with Haemolytic Anaemia[J]. Br J Haematol, 1961. 7: 303.
Miller DR, Rickles FR, Lichtman MA, La Celle PL, Bates J, Weed RI. A new variant of hereditary hemolytic anemia with stomatocytosis and erythrocyte cation abnormality[J]. Blood, 1971, 38(2): 184-204.




