尿液常规细胞学筛查检出阴茎鳞癌一例分析
阴茎癌是一种少见的泌尿生殖系统恶性肿瘤,多发生于年龄50~70岁的中老年男性。由于国家、民族、宗教信仰和卫生习惯的不同,阴茎癌的发病率存在明显的地区差异。在欧洲和美国,阴茎癌占所有男性恶性肿瘤的0.4%~0.6%;在亚洲、非洲和南美洲的部分经济欠发达地区,阴茎癌占比高达10%[1]。包茎和包皮过长是阴茎癌比较公认的危险因素,其导致包皮和阴茎头长期处于局部炎性反应的慢性刺激环境中;其他危险因素包括阴茎头炎、慢性炎症、阴茎创伤、新生儿包皮环切缺失、吸烟、硬化性苔藓、卫生不良和性传播疾病史,特别是艾滋病毒和人乳头瘤病毒(HPV)。
近来在临床实验室工作中,遇到一例尿液细胞形态学检出阴茎癌肿瘤细胞的诊断,提出病例与诊断思路,与同道分享与共勉。
一、病例资料
1. 基础病史:患者自诉10余年前无明显诱因出现包皮覆盖尿道外口不可上翻,无畏寒、发热、无尿频、尿急、尿痛,无肉眼血尿、脓尿,1年前无明显诱因出现阴茎红肿、疼痛伴包皮口可见脓性分泌物溢出,给予口服消炎药后,症状反复出现。
2. 体格检查:体温:36℃,脉搏:82次/分,呼吸:16次/分,血压:158/98mmHg,神志清楚,查体合作。皮肤有弹性,未见明显水肿。全身浅表淋巴结无肿大及压痛。
专科情况:双侧肾区对称,无叩击痛,双侧输尿管走行区无压痛,膀胱空虚,耻骨上无压痛。阴茎成人型,包皮不可上翻至冠状沟,覆盖全部龟头及尿道外口,阴茎红肿、压痛,背侧可触及大小约2×2肿物,挤压阴茎可见包皮口有白色分泌物溢出。双侧睾丸、附睾、精索无异常。
二、尿液检测
1. AVE-772尿液分析仪检测结果如下表(表1,2)
表1. 干化学检测结果
项目代号 | 干化学项目 | 结 果 | 参考范围 |
BLD | 潜血 | 2+ | 阴性(-) |
LEU | 白细胞 | 3+ | 阴性(-) |
PRO | 蛋白质 | 1+ | 阴性(-) |
表2. 尿沉渣检测结果
项目代号 | 尿沉渣项目 | 结 果 (个/ul) | 参考范围 (个/ul) |
SQEP | 鳞状上皮细胞 | 9 | 0~12 |
RBC | 红细胞 | 122 | 0~6 |
WBC | 白细胞 | 916 | 0~10 |
GRAN | 颗粒管型 | 1 | 0~2 |
2. 尿液湿片显微镜镜检结果如下图(图1)
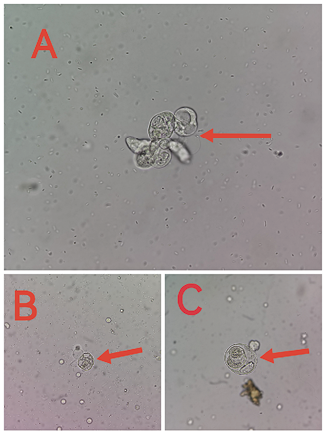
图1. 湿片 400×
形态描述:图A:箭头所指为成团细胞,胞体大小不一,胞浆内可见明显空泡,整体有立体感;图B:较大散在分布的圆形上皮类细胞,立体感强,有伪足,核浆分辨不清,胞浆内有大小不等的空泡;图C:所见细胞明显增大,胞浆内有大空泡,有“吞噬细胞”现象。
3. 尿液瑞氏-姬姆萨染色镜检结果如下图(图2)
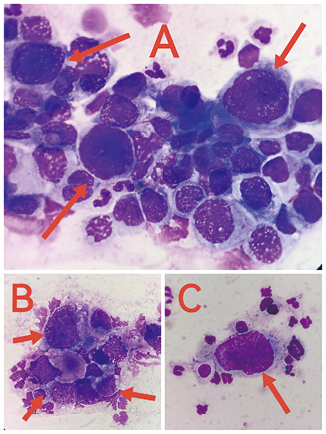
图2. 瑞氏-姬姆萨染色 1000×
(1)形态描述:图A、B:细胞成团,箭头所指细胞,胞体明显增大,与周围细胞对比大小不一,胞浆偏少着色不一,胞核大小不一且畸形;图C:镜下可见单个上皮类细胞,体积明显增大,胞核变大,核浆比增高,胞浆减少,胞核畸形。
(2)结合上述细胞形态特点:胞体增大,形态不规则、散在或成团,胞核增大、核染色质深染、核膜不规则、染色质粗糙,核浆比明显增高[3]。考虑非典型尿路上皮细胞,肿瘤细胞不排除。由于患者门诊就诊,随后联系医生“尿液常规细胞学筛查检出尿液中存在异常细胞,考虑恶性肿瘤细胞,建议住院做病理活检等进一步检查与治疗。”
细胞的异型性、分化和胞核形态等,是肿瘤细胞高低分化的重要特征,需要我们在观察和诊断中认真细心观察和思考。细胞核形态标准是区分高低分化肿瘤细胞的重要特征,而核仁特征可能有助于评估肿瘤细胞增殖性质[4]。
三、病理诊断
1. 病理结果如下图(图3)
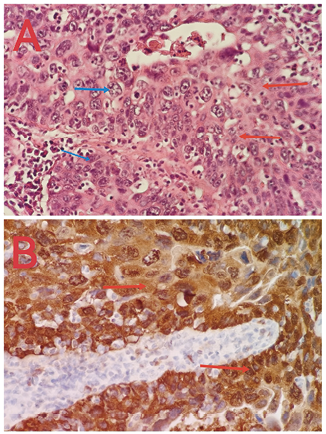
图3. 病理特殊染色 400×
(1)形态描述:图A为HE染色:蓝色箭头所指为紫蓝色染色质,红色箭头所指为红色胞质和胞外基质。苏木精—伊红染色法简称HE染色法,石蜡切片技术里常用的染色法之一。苏木精染液为碱性,主要使细胞核内的染色质与胞质内的核糖体着紫蓝色;伊红为酸性染料,主要使细胞质和细胞外基质中的成分着红色。由于组织或细胞的不同成分对苏木精的亲和力不同及染色性质不一样。经苏木精染色后,细胞核及钙盐粘液等呈蓝色,可用盐酸酒精分化和弱碱性溶液显蓝,如处理适宜,可使细胞核着清楚的深蓝色,胞浆等其它成分脱色。再利用胞浆染料伊红染胞浆,使胞浆的各种不同成分又呈现出深浅不同的粉红色。故各种组织或细胞成分与病变的一般形态结构特点均可显示出。图B为p16染色:箭头所指的胞浆与胞核出现棕黄色弥漫性强阳性表达。p16又称MTS1、CDKN2,是一种重要的抑癌基因,位于染色体9p21。参与细胞周期的调控,负调节细胞增殖及分裂,可特异性地和CDK4结合,抑制CDK4的活性,从而抑制细胞由G1期进入S期,对Rb基因控制的细胞增殖周期中起负调节作用。在高级别上皮内瘤变和高危型HPV感染的肿瘤中高表达,在宫颈癌、肺癌、恶性黑色素瘤、乳腺癌、卵巢癌、脂肪肉瘤等肿瘤中也见阳性表达。
(2)病理报告描述大体所见:①冰冻大体描述:(阴茎肿物)灰白灰红色小组织2块,大小分别为:0.8cm×0.6cm×0.3cm,1.2cm×0.8cm×0.4cm。②术后送检:(阴茎)阴茎一个,大小为:5.5cm×3.5cm×3.5cm;包皮大小为:3cm×4.5cm×2.5cm。于龟头上见一菜花样肿物,切开见肿物大小为:3.5cm×2.5cm×2cm。(切缘)灰白色小组织两块,总大小为:1cm×0.7cm×0.4cm。
(3)病理诊断:(阴茎)HPV相关鳞状细胞癌,肿物大小:3.5cm×2.5cm×2cm。癌侵及尿道海绵体。手术断端、包皮切缘及送检(切缘)均无癌。未见确切神经和脉管侵犯。
(4)病例分期:pT2NxM0。
(5)免疫组化结果:P40(+),P53(散+),P16(弥漫+),Ki-67(+80%),CD34
(-),D2-40(-),GATA-3(+)。
四、分析与讨论
尿液形态学检查的应用已从识别红细胞、晶体、寄生虫发展到用于检测尿液中脱落癌细胞[5]。尿液细胞形态学检查是诊断泌尿道上皮细胞恶性病变的有效手段。
近年来,由于技术的进步和诊断水平的不断提高,通过在血液以及尿液中发现细胞形态学异常,协助临床诊断取得了一些新进展,责任心、仔细认真观察和周密的分析与思考,是发现和提高诊断水平必不可少的前提。
这个案例最开始是因为在尿液里面发现可疑的肿瘤细胞才会进一步住院检查从而进行手术。如果仅凭尿沉渣的结果,很多检验人员以及临床医生都会经验性的认为泌尿系感染,会进行一系列的抗感染治疗。本案例前期在和门诊医生交流时也了解到最初的考虑是“尿道炎/龟头炎”,然而通过细胞学的筛查,在尿液中查到了大量异常细胞,结合细胞形态考虑肿瘤细胞不排除,随后第一时间联系了门诊医生,而后电话随访患者建议住院进一步检查。由此可见尿液细胞学筛查在本案例中发挥了巨大作用,可以说起到了决定性的作用。
在一些疾病的诊疗中,细胞学往往是最直观最有效的手段,然而由于细胞学的价格低廉,操作繁琐,报告耗时而被很多人轻视甚至忽略掉。异常细胞的辨认其实很简单,当找到一个肿瘤细胞让去看,大多数都可以认出来,然而前期的工作却难倒了一群又一群的检验人。
主要收到标本后要有意识,不能先入为主,比如该案例白细胞明显增高,会被认为是严重的泌尿系感染等,这种观念很可怕,会影响接下来进一步制片镜检的操作:本案例从尿检结果来看,干化学结果与仪器镜检结果吻合,尿沉渣仪器拍摄图片中也未见异常成分,但是在尿液中出现大量白细胞伴有红细胞时,首先考虑尿路炎症,根据结果来看,白细胞升高非常明显,如果患者属于泌尿系感染,那么尿路感染情况将会比较严重,当发生较严重炎症时,刺激会产生大量尿路上皮,而这个患者尿液中上皮数量非常少。因此当有任何一个指标与预想的可能性不符时,就会出现另外一种可能,就会触犯一定的复检规则,因此在湿片复检时发现一些可疑细胞。只要是在湿片下无法清晰的分辨类型的细胞,都要离心染色。因为湿片下一些有形成分是可以完全辨认,如红、白细胞、结晶、管型、鳞状上皮、中低层上皮等。但如果有不能分辨的细胞或其他成分,需要结合常规结果,进行制片染色。
根据染色后异常细胞特点:胞体增大,形态不规则、散在或成团,胞核增大、核染色质深染、核膜不规则、染色质粗糙,核浆比明显增高[3]。考虑非典型尿路上皮细胞,肿瘤细胞不排除。与临床医生联系,结合临床资料及时对患者情况进行全面分析,经病理诊断为(阴茎肿物)鳞状细胞癌。病理与体液细胞学二者完美结合,充分说明尿液细胞形态学检查可以较早的为临床医生提供有价值的信息。充分说明尿液细胞形态学检查见异常细胞可为临床医生提供较明确的诊断思路,达到较高质量的诊疗效果。可见体液细胞形态学诊断是何等的重要。
综上所述,我的体会是:责任心和基本技能是正确诊断的必要保证。尿液理化性质的变化是泌尿系统疾病发病的基础,细胞学观察更具有直观性和重要性。重视尿液常规细胞学检验,提高检验人的镜检水平,可以更准确快速的为临床提供早期的诊疗思路以及判断方向,同样体液细胞形态学诊断也可以在其它体液细胞中应用。对于某些疾病诊断、治疗和预后上提供有力的保障。
参考文献
Ahmedin J, Rebecca S, Elizabeth W, Taylor M, Jiaquan X, Michael JT. Cancer statistics, 2007[J]. CA Cancer J Clin, 2007, 57(1): 43-66. DOI: 10.3322/canjclin.57.1.43.
Oliver WH, Eva M Compérat, Suks M, Andrea N, Chris P, Nick W. EAU guidelines on penile cancer: 2014 update[J]. Eur Urol, 2015, 67(1): 142-150. DOI:10.1016/j.eururo.2014.10.017.
中华医学会检验医学分会血液学与体液学学组. 尿液检验有形成分名称与结果报告专家共识[J]. 中华检验医学杂志, 2021, 44(7): 574-586. DOI:10.3760/cma.j.cn114452-20210115-00038.
Nafe R, Roth S, Rathert P. Analysis of criteria for grading bladder cancer in urine cytological tumor diagnosis by means of an expert system[J]. Eur Urol, 1992, 21(2): 103-109. DOI:10.1159/000474813.
Juan X, Jordan PR. Diagnostic Advances in Urine Cytology[J]. Surg Pathol Clin, 2018, 11(3): 601-610. DOI: 10.1016/j.path.2018.06.001.




