临床微生物高通量基因测序技术应用在临床传染病医生中的看法
【摘要】目的 下一代测序(NGS)从研究到临床微生物学应用的转化正在迅速增加、但其与常规临床护理的整合却难以跟上。临床实验室面临的一个挑战是、对所需技术和资源的大量投资必须同时满足当前和未来的需求。方法 为了从临床角度了解这些需求、我们向五家医院的传染病临床医生发送了一份调查问卷,内容涉及以下方面:NGS知识、预计将从NGS中受益的综合征和患者,以及对抗菌药物处方的预期影响。结果 临床医生认为,NGS的优势主要体现在神经系统和呼吸道感染的诊断上。结论 微生物学家和临床医生就NGS在微生物学中的应用前景和局限性进行更好的对话,可能有助于确定临床实验室当前和未来所需的关键投资。
【关键词】下一代测序(NGS);临床微生物诊断;问卷调查
将下一代测序(NGS)作为常规诊断工具是临床微生物实验室(CML)目前面临的主要挑战之一。目前,NGS在临床病理学、遗传学和肿瘤学诊断中的应用已深入人心。然而,将NGS 用作常规CML诊断工具的情况仍然很少。在人类微生物学中,NGS的使用确实大多局限于学术或参考实验室。已发表的NGS在微生物学中的应用大多与研究有关,应用宏基因组学(mNGS)来探索微生物群,或应用全基因组NGS来描述特定微生物的特征或分析分子流行病学。分子流行病学研究无疑已经改善了多个公共卫生领域,如疫情管理、疫苗接种策略指导和抗生素管理。目前的共识是,微生物学中的NGS可以得到更广泛的应用,因为它有可能提高感染诊断的准确性,并指导有针对性的治疗,是一种独立于培养的一体化诊断工具,优于目前耗时耗力的常规方法。
在这个不断发展的领域中,目前缺乏标准化的方案或工具是一个主要障碍:愿意迈出这一步的CML需要在技术(合成测序或单分子测序)、运营模式(内部测序与外包)、基础设施(测序平台、生物信息学工具、硬件)、人力资源和专业知识方面做出大量决策。为了指导这些选择,我们向从事传染病(ID)研究的临床医生发放了一份调查问卷,旨在了解他们的需求,更好地确定我们诊断实验室的工作重点。事实上,当涉及诊断工具时,最终用户(临床医生)和服务提供者(微生物学家)之间的需求感知可能有很大差异。因此,我们询问了临床医生对NGS对传染病常规临床护理的潜在附加值的期望。
一、研究方法
“布鲁塞尔大学医院实验室-布鲁塞尔大学实验室”(LHUB-ULB)是一个合并的临床实验室,为比利时布鲁塞尔的五所大学医院提供服务,拥有近3000张病床。2019年1月至8月期间,我们使用谷歌调查表向参与ID工作的临床医生[成人ID专家、重症监护专家(IC)和ID儿科医生(PID)]发送了一份调查问卷。问卷包含14个问题,主要探讨3个主题:(1)背景问题,例如参与者的临床实践和经验、NGS知识水平(n=3);(2)NGS可用于诊断的综合征(包括急性和慢性)和样本(n=4),特别关注中性粒细胞减少患者(n=5);以及(3)对抗菌药物处方的预期影响(n=1)。问题(Q)主要采用多选设计,预设一组答案,但也包括可自由输入文本的开放式问题。调查表首先发送ID临床医生进行测试前审查,以确保问题的清晰度和电子表格的易用性。还通过电子邮件向每家医院所有与ID、IC和PID有关的前辈(专家)逐一征询意见,并要求他们征询当时与他们一起工作的后辈(专业)的意见。一段引言解释了研究的目的和设计,并保证了调查的匿名结果,没有提供奖励。在第一轮问卷调查之后,对结果进行了分析,并采用修改后的德尔菲法,将结果汇总到一份新的调查表中。每位答卷人都收到了一份个性化的第二轮调查表,以便将其答案与总体结果进行比较,并对答案进行修改。
二、结果
调查的44名临床医生收到了邀请函,回答率为55%(n=24):62.5% ID、25% IC和12.5% PID;17%是初级医生,83%是高级医生。临床医生参与了不同的ID领域,包括旅行、HIV和结核病、肿瘤学、移植、IC和儿科。14名参与者(58%)回答了第二轮问题,其中8名(57%)没有修改答案。只有三个问题(Q4、6和7)涉及仍未确诊的综合征和样本,每个问题都有 3名参与者修改了答案。参与者对NGS的了解程度(Q3)采用0到4(从无到非常)的量表:25%的人评分为0;54.2%的人评分为1;8.3%的人评分为2;12.5%的人评分为3,没有人评分为4。Q4和Q5都有多达三个开放答案区域,除5名参与者(n=19)外,所有参与者都填写了所有3个可用区域,这表明临床医生认为,即使对感染有强烈的怀疑,各种综合征和样本仍经常呈阴性(图1、图2)。
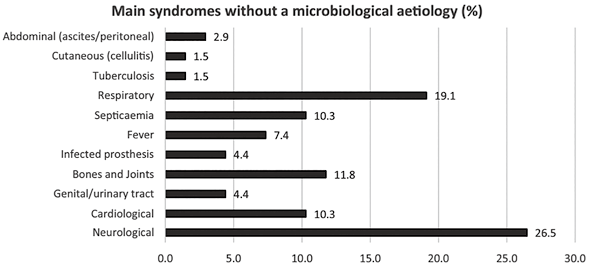
图1. Q4的答案,参与者被要求回答最多三种综合征(开放区域)
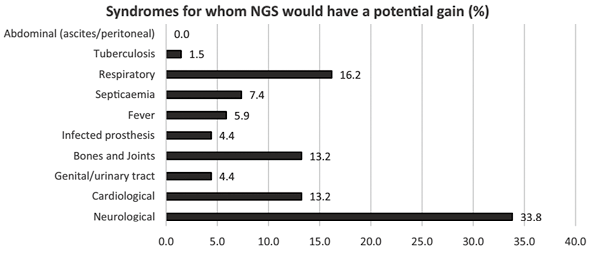
图2. Q5的答案,参与者被要求回答最多三种综合征(开放区域)
参与者认为,使用NGS可以改进临床诊断的最多临床领域是神经系统,其次是呼吸系统综合征和样本(分别为16.2%和26.5%),紧随其后的是心脏病和骨关节感染(急性感染中分别为10.3%和11.8%,慢性感染中均为13.2%)。据报道,在急性感染中,脑脊液(CSF)、心包积液、胸腔积液和人工(假体)材料是最常缺乏微生物学记录的样本类型,因此可从NGS中获益(图3)。对于慢性感染,人工材料和骨骼(包括脊椎活检)是最常被选中的样本类型(图4)。
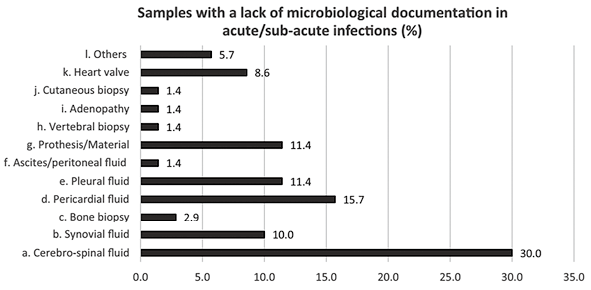
图3. Q6的答案,参与者被要求从多项选择列表中选择最多3个答案
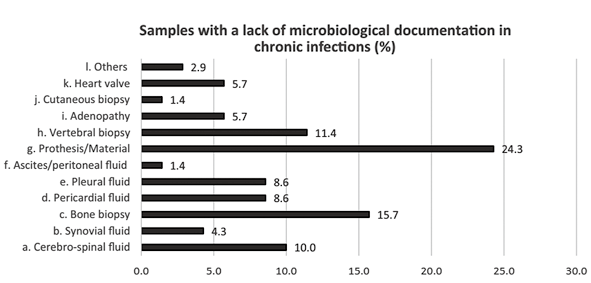
图4. Q7的答案,参与者被要求从多项选择列表中选择最多3个答案
在83.3%的参与者认为,由于无法确定致病病原体,因此只能采取经验性治疗方法(Q8),即在大多数情况下盲目使用抗生素,其次是皮质激素(40%)和/或抗病毒药物(25%)。但也有一些参与者(16.7%)表示不愿意回答这个问题,主要原因是他们也会根据每位患者的具体临床病史,结合临床怀疑来做出决定。所有参与者都表示每天都会治疗中性粒细胞增多症患者(Q10)。其中83.3%的参与者认为,这些患者的感染很难找到微生物病因,70.8%的参与者认为,缺乏微生物诊断在中性粒细胞增多的患者中更为常见,45.8%的参与者认为这与常规诊断工具的灵敏度不足有关,所有参与者都认为有必要改进微生物诊断工具。
三、讨论与分析
最近回顾了NGS作为CML常规诊断工具的潜在应用,然而,这些文献大多没有探讨最终用户(即现场临床医生)的期望。我们在此介绍一项小规模调查,旨在探讨不同ID领域的临床医生对NGS在其常规临床护理中的潜在附加值的看法。我们研究的一个明显局限性是相对较低的回复率和样本量。鉴于招募是基于自愿的,也可能偏向于更感兴趣的临床医生,不能完全代表整个人群。在对临床医生的期望进行调查后发现,传染病诊断显然有望得到改善。由于许多感染性疾病的发作仍未被记录下来,因此治疗决策可能是一个重大问题。有时,症状提示免疫失调或感染,而治疗方法(皮质激素或抗菌药)的效果却截然相反。第一个引人注目的观察结果是,几乎80%的参与者认为他们不熟悉该技术。尽管SARS-CoV-2大流行已经普及了NGS在关注变异株随访中的应用,并且可能改善了一些特殊的知识,但微生物学家和临床医生之间仍然存在巨大差距。填补这一空白的问题应该得到解决,因为充分使用NGS作为常规诊断工具意味着了解与现有技术相比其优势和局限性,以及临床医生对其结果的明确和准确解释。
根据我们的研究结果,临床医生认为,急慢性神经和呼吸道感染、心脏病和骨关节感染是NGS对诊断影响最大的领域。例如,CSF被认为是微生物记录失败率最高的样本,这与高达15-60%的脑膜炎和70%的脑炎仍未得到记录的事实相符。遗憾的是,mNGS检测CSF中病毒的能力仍然很差。一些病例研究描述了NGS帮助记录罕见病原体感染的情况,但一项关于急性脑膜脑炎的大型研究结果令人失望:只有22%的感染通过mNGS得到诊断,而传统方法的诊断率为45%。与此相反,Hasan等人发现,一种旨在检测DNA病原体的方法具有良好的灵敏度和特异性(分别为100%和95%)。同样,16.2%的参与者认为NGS将有助于呼吸道感染诊断,其中可能涉及多种微生物,尤其是肺移植、IC患者或严重呼吸道疾病患者。在这里,mNGS通过全微生物群定义方法证明了其附加值。肺部微生物群的多样性(在确诊感染的患者中降低)本身就是呼吸机相关性肺炎(VAP)的标志。此外,通过检测罕见或难以培养的病原体和更多合并感染,mNGS有可能更有效地调整抗感染治疗方案,尤其是它还有可能突出耐药基因的存在。遗憾的是,这种与培养的低一致性导致了解释上的困难,例如,未培养的细菌在VAP发病机制中的相关性。
在“清洁”骨科手术[如假体周围感染(PJI)]中,与临床评分相比,mNGS与培养结果的一致性有限,因为它的阳性率较高,并且通常是混合微生物,能鉴定出被认为与临床感染不常相关的细菌种类,有时甚至在未怀疑感染的患者中也能鉴定出细菌种类。因此,mNGS结果的临床意义及其在诊断算法中的作用还有待确定。关于心脏感染,有报告称mNGS在原发性心脏瓣膜上表现良好,但与目前的16S rRNA PCR技术相比,其优势尚不明显。与PJI一样,混合微生物结果的确切意义还有待探索。NGS也被用来检测急性心肌炎患者血清中的病毒基因组,结果显示灵敏度较低,而且检测到的病毒对人类的致病性不确定。
最后,在免疫功能低下的宿主(尤其是发热性中性粒细胞减少的患者)中,可能涉及的病原体范围很广,常见苛养微生物,并且可能难以与非感染性发热鉴别。因此,这一人群对mNGS的开发尤其期待已久。一项针对持续发热的血液系统恶性肿瘤患者和干细胞移植受者的回顾性研究显示,血液样本游离DNA NGS方案取得了令人鼓舞的成果,该方案能在短时间内鉴定出诺卡氏菌、肺孢子菌或非结核分枝杆菌等几种机会性病原体,这些病原体要么不在最初的鉴别诊断范围内,要么被传统方法漏诊,因此有助于抗菌治疗的调整。然而,作者还报告了较高的假阳性率,这与检测到临床上无意义的生物体有关。
四、结论
虽然本文所考虑的队列规模较小,而且评估符合我们自己的实践,但我们的结果突显了临床医生的共识,即微生物学诊断应得到改进,而NGS被认为是有望实现这一目标的技术,尤其是在神经、心脏和呼吸道感染的诊断方面。然而,尽管NGS在慢性髓性白血病(CMLs)中的常规应用仍面临重大障碍,但我们的研究揭示了在这些临床情况下,临床医生的期望与实际表现、技术限制和NGS解释的困难之间可能存在差距。因此,应努力更好地了解临床医生的需求,同时制定mNGS的常规诊断方案。此外,在实施这类mNGS方案时,分子生物学家和微生物学家应为结果解读提供结构性支持和继续培训计划,以弥补临床医生的知识差距。
编译节选自:Front Med(Lausanne). 2023 Aug 21; 10: 1225408.




