发达国家的戊型肝炎病毒: 人类历史上最成功的人畜共患病毒疾病?
一、戊型肝炎在发展中国家的情况
很多年来,发展中国家因为经常出现戊型肝炎的大爆发,因此被广泛认为是HEV的高感染区。在这些案例中,HEV的感染是HEV 1、2型的基因导致的,主要是由被污染的水传播给人类病原体。感染这种病毒之后,孕妇可能会引发爆发性肝衰竭,进而引发高死亡率,其他年轻人则会导致自身缺陷型疾病。
近期一项研究表明,9/21个高疾病爆发地区(GBD)中,每年3400000人感染HEV,其中,70000人死亡,3000人死胎。这个数据是对GBD数据的保守估计,因为每年仅在孟加拉国就有1000名孕妇的死亡于HEV相关。此外,对血清中HEV抗体阳性率的估计(GBD中只有部分计算在内)缺乏敏感性,低估了50%的血清阳性率(该结果未曾发表)。
二、戊型肝炎在发达国家情况
从20世纪80年代在发达国家发现HEV以来,HEV一直被认为是从发展中国家流行病地区旅游归来所致。HEV被认为非常罕见且没有相关性。从概念上讲,HEV的病毒学及血清阳性率特征与甲型肝炎病毒(HAV)是非常相似的:都是由亲肝性RNA病毒引起的自限型疾病。遗憾的是,这些被误导的概念,在过去的20年里一直被当做是“得到的智慧”中最好的部分。
(一)急性戊型肝炎
在英格兰西南,我们已经研究HEV20多年。从流行病学的角度来看,这是研究一种本土疾病比如HEV最理想的方式,理由如下:(a)地理隔离;(b)海外移民的数量非常低(本地获得的传染病数据非常重要);(c)二级保健供应商的数量非常有限(d)能够快速访问黄疸诊所(JHL)。
在研究急性原地戊型肝炎的流行病学及临床特征时,JHL被认为是一项非常宝贵的工具,因为大部分急性黄疸/肝炎的患者都是由JHL确诊的,并且和实验室一样,JHL的数据结果都有记录。最初,我们注意到尽管我们做了适当的调查,仍然有大量的HEV患者没有被诊断出来(如图1)。这些患者被找出来并做了HEV测试。分析表明,原地戊型肝炎患者占JHL确诊为干细胞黄疸患者的5%(如图2),在英格兰西南部,这种事情很常见的(表1)。
我们认真的对100多份原地急性戊型肝炎患者做了档案备份。经过测试发现均是由HEV 3基因引起的。奇怪的是,中年和老年男性的患病率明显高于其他人群,均龄63.5岁的人群中,男:女患病率为3.2:1。在发达国家发现了有HEV-3基因引起的急性戊型肝炎(中国、日本及一些欧洲聚集地是HEV 4基因)。这些针对老年男性的研究与人口统计非常相似,原因尚不明确。
戊型肝炎感染的性状类似于任何形式的病毒性肝炎(如表2),除了少数神经系统疾病的患者(见后文)。我们有大量其他肝炎患者的临床表现(如表3)。与HEV 1型相比,更多的孕妇中并未检测到HEV 3,很少有女性能够活下来。而大部分自限性疾病患者经过临床和生化治疗后恢复过来。少数患病严重的及部分患者(占我们调研的3.8%)死于亚急性肝炎。这些患者都有潜在性的慢性肝病。
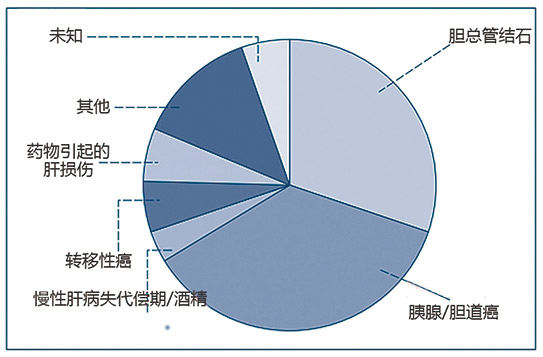
图1 在Jaundice黄疸病院(英国康沃尔)1998-2003年间>60岁的病人中确诊的病型。小部分未确诊。
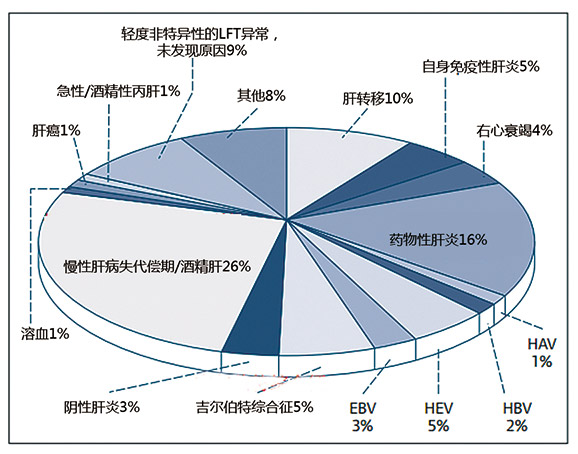
图2 Jaundice黄疸病院中1998-2014年1054个黄疸/肝炎病人的最终诊断情况,表明了5%是由HEV基因型3引起的。
表1 急性病毒性肝炎的原因
表2 新西兰西南部十大最常见的感染急性无感病毒的症状
表3 急性和慢性戊型肝炎的多种肝外表现
我们对亚洲慢性肝病的患者进行了研究,结果表明其感染HEV1型之后死亡率上升至70%。英/法对372名感染了HEV 3型的失代偿性的慢性肝病患者进行了调查,结果表明其死亡率为27%。在慢性肝病的背景下,戊型肝炎的发病率因地理位置差异而不同,在法国西南部(7.9%)比在英国(1.1%)更为常见。这些并没有临床或是实验室数据的诊断,因此慢性肝病的患者尤其是处在高发病区的患者,应该做常规的HEV检测。慢性肝病患者由于感染HEV引起的(心脏)代偿失调可以由利巴韦林治愈,因此早期诊断非常的重要。
(二)慢性戊型肝炎
2008年发表在新英格兰医学杂志上一篇文章,通过对于移植接受者的描述,改变了HEV的研究领域。典型的患者没有症状,他们没有患黄疸而且他们的氨基转氨酶(ALT)值在200~300IU/L。60%的实体器官移植接受者会慢性感染HEV 3型。急性肝脏疾病非常常见,并且比HBV或HCV的感染要更迅速,10%的慢性戊肝患者在2年内会肝硬化。在欧洲移民中,平均有1%~2%的人口感染HEV。该数据明显高于法国西南部移民中心。
(三)治疗和预防
病例报告和病例显示,慢性肝炎感染可以用抗病毒剂利巴韦林和/或干扰素治疗。大量关于受感染的实体器官移植接受者接受利巴韦林的长期治疗的数据。该建议处理算法见于图3。急性感染通常不需要治疗,因为它通常是一个自限性疾病。少数重症肝炎病例已用利巴韦林成功治疗。
一个安全有效的疫苗现在在中国已经许可使用,目前还不知道是否会在其他国家被授权使用。
(四)流行病学
戊型肝炎病毒感染的发病率在国家之间也有差异。在美国的发病率是0.7%,荷兰1.1%而在法国西南部高达3.2%。在英国,发病率是0.2%,在法国,感染在该国南部多见,显著的地区差异在英国也会发生。英国和苏格兰相比,英国传播似乎更高,两国献血者抗HEV IgG抗体血清阳性率分别为12%和4.6%,同时病毒携带率在英国献血者中更高。这些国家中和地区为什么会有出现这种差异原因还不知道。
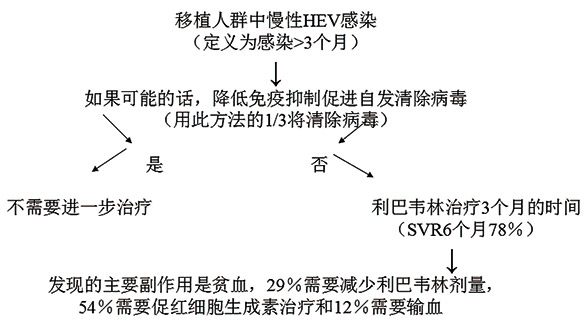
图3 在移植人群慢性HEV感染处理方法

图4 HEV基因型3型感染的临床谱大多数情况下是无症状的;然而,许多有症状,但不确认。
据估计,每年在英国有10万感染HEV。2013年共有691个实验室确诊病例,这表明大多数感染者是无症状或未诊断的。HEV基因1型临床发病率为50%的地区,与此相反,人畜共患的基因3型和4型反而低至5%的患者出现急性肝炎症状。未诊断的感染者的发病是未知的,并且戊型肝炎感染的临床表型的出现是持续研究的项目。
最近几年以来,从中国感染基因4型的人群中有20%具有再感染的情况来看,发达国家感染HEV基因1型的患者也具有再感染的可能。相比原发感染,这似乎在女性和引起温和肝炎情况中更常见。通常情况下IgM阴性但IgG和PCR阳性的患者很难诊断。直到最近,在欧洲,对再感染的关注很少。最近一项来自法国图卢兹的研究表明,令人惊讶地发现在移植人群再感染普遍存在。在这种设定情况下,抗HEV IgG抗体水平<7 units/mL 没能防止再次感染。现在,我们知道在欧洲有大量的循环HEV基因3型,因此再次感染这个问题值得进一步研究。
HEV已在多种动物中被发现,其中大部分对人类感染都没有影响。戊型肝炎病毒基因3型和4型在全世界范围内的猪身上发现,猪被认为是主要传染动物。戊型肝炎病毒,已经在人类所有阶段的食物链中发现,成立一个传播途径,人通过食用未煮熟的猪肉或未煮熟的猪肉产品传播。但是,该病毒也有其他的可能方式可传染给人类; HEV在软的水果被发现,如水道和大海、贝类。它也在血液供应的地方被发现。相对其他传播途径的重要性还不完全理解。不像甲肝,人畜共患HEV没有发现有家庭集体爆发。不过,已经有家庭成员被感染但无症状的报告,可能是从一个共同的食物来源。这种情况发生的频率不可知,这也是正在进行研究的课题。
三、HEV潜伏地区
现在很清楚,本土戊型肝炎在发达国家极其普遍,在那里它被描述为一个“新兴感染”。这并不完全正确,因为HEV生物时间钟的研究表明,几百年前戊型肝炎病毒分叉成四个基因型。在发达国家更为准确描述这种感染应该是“在人类意识的出现”。人畜共患HEV引起人类疾病已经多久了?没有人确切地知道,但可能几百年。在这段时期,HEV已经非常成功地躲避人的审查,因为它在不同的地方有能力“隐藏”。
(一)人群
许多早期的研究估计,在发达国家抗-HEV IgG血清阳性率在<5%。这个结果表明戊型肝炎被认为不是一个健康问题。几年前,我们比较常用的HEV IgG抗体检测(Genelabs)和在中国开发的检测方法(万泰),PCR证实的情况下,针对来自英国的西南的急性期和恢复期(感染后长达7年)的血清,中国的检测方法具有98%的灵敏度,Genelabs为56%。由于四个因素,Genelabs法低估献血人群血清阳性率。随后采用更为灵敏的中国的检测方法用于估计法国西南部献血者的人口的血清阳性率,从16%增加至52%。
持怀疑态度的人认为,在图卢兹献血者52%的血清阳性率不可能是正确的,并且结果是缺乏检测特异性。这不太可能是真的,因为从相同的人群中2-4岁儿童的血清阳性率是低的(2%)。此外,无论是在移植[53]和无症状的血液捐助者中[72],52%的血清阳性率和这个社会初次感染和再感染高发病率是完全相一致的。这些数据表明,许多早期的文献中是有缺陷的,由于灵敏度低导致严重低估了真正的血清阳性率,因此使得HEV在人口中“隐藏”。更近期的研究与中国实验分析表明比以前的估计更高,在无症状献血者中血清阳性率与HEV病毒血症率是兼容的(表4)。
(二)移植
慢性戊型肝炎感染的受移植者的临床“沉默”,因为患者没有症状。血清中ALT(100-300IU/L)非常温和的升高是唯一诊的断线索。这是一个很容易被忽略的诊断。在移植的患者中 HEV“隐藏”多久?这是未知的,但可能是从20世纪60年代中后期移植中出现的。
(三)药物性肝损伤(DILI)
HEV也可以伪装成药物性肝损伤(DILI)。几年前,我们参照标准研究了药物性肝损伤DILI患者,发现在47例中有6例(13%)被错误诊断,病情并不是由于药物性肝损伤DILI,而是感染了HEV基因3型。在药物性肝损伤DILI和常见的HEV基因3型感染的中老年人中,这是很容易被错误诊断的。
表4、献血者HEV病毒血症和血清阳性率
(四)神经系统疾病
最近几年,已经有相当多的病例系列和HEV相关的神经系统疾病的报告。这似乎是一个非常广泛的神经损伤,包括面神经麻痹,脑炎,前庭神经炎,小纤维神经病变,格林–巴尔é综合征和臂丛神经炎。在某些情况下,HEV RNA在脑脊液中被发现。致病机制未知。
格林-巴利综合征是一种传染性免疫介导的疾病。在35%的情况下是由多(发性)神经根病弯曲杆菌引发的,但有50%的病例的原因不明。1990年代中期在100名患者的前瞻性纵向研究中,荷兰格林-巴利研究小组发现,30%的患者神经系统疾病开始时轻度肝功能异常,测试轻度异常。最近的一个病例对照研究201名来自荷兰的格林-巴利综合征患者显示,5%(n=10)的病人在他们[83]神经系统疾病开始时有证据显示感染了戊型肝炎,这些患者中有三个(1.5%)是戊肝病毒基因3型病毒血症。这就提出一个问题,这些患者是否可能受益于早期利巴韦林治疗。
那其他的25%的格林-巴利综合症和肝功能异常患者呢?这些病例还是由戊肝病毒引发的吗?一个可能的解释是,这些病例可能由于戊肝病毒再次感染而引发。如果在神经开始出现症状1或2个月前戊肝病毒再次感染,就很难做出诊断。这类病人会出现IgM阴性(典型的再次感染),戊肝病毒PCR阴性(病毒血症“窗口”只持续几周),但IgG阳性。因此,区别的唯一方法是,从遥远的过去感染到再次感染,IgG水平会升高。在这群患者有问题,由于许多通过静脉注射免疫球蛋白治疗,这可能干扰恢复期血液样品的IgG抗体的结果。
英荷队对47例臂神经炎进一步的研究显示,在有神经系统症状出现的患者中,有10%(n=5)有戊型肝炎的感染。在对比其他触发臂丛神经炎,戊型肝炎相关的有双侧神经症状,有时膈神经参与。在这项研究中,一个臂丛神经炎的在英国西南部的记录,有几个戊型肝炎相关的在短短几个月的时间记录在案(未发表的观察)。一个类似的在荷兰记录。
在上述研究中,神经系统症状和体征在临床表现占主导地位:患者黄疸型为主,ALT只有轻度升高(通常小于600 IU / L),偶尔正常的。该引发线神经学家提出以下问题:“戊型肝炎可能是已名不副实的?这些患者存在严重的神经系统疾病,但甲型肝炎并不多见!”这是一个有趣的问题。解决这个问题将要开始:英国荷兰法国跨国研究所有非创伤性神经损伤患者将系统检测HEV。结果让人期待。
四、目前的诊断测试方法
在英国和其他大部分的欧洲地区,目前的诊断测试的方法应该是先对急性肝炎患者进行甲肝、乙肝和丙肝检测。如果这些测试结果是阴性的,则应考虑对患者进行HEV检测。这种检测方法现在已经过时,这就意味着戊型肝炎的诊断或者延误,或者是漏检。
由于戊型肝炎是急性病毒性肝炎(表1,图2),第一次检测应该更为敏感的检测出所有患者是否为HEV,如果结果是阴性的,然后在考虑检测HAV,HBV和HCV。我们应该如何定义“肝炎”?来自英格兰西南部的初步数据显示,HEV诊断测试ALT>400 IU/ L或用ALT/碱性磷酸酶比>6倍正常上限的患者具有相当高的敏感性和特异性。格林-巴利综合征和臂丛神经炎应不论ALT检测结果如何都应当进行HEV检测。此外,临床医师应具有测试患者因不明的神经症状和肝功异常而导致阈值较低的敏感性。持续肝功异常的免疫抑制剂患者应测试HEV用以排除慢性感染。此方法应该包括PCR以及血清学,因为后者是缺乏准确性的免疫抑制。
五、血液供应
一个潜在的最令人担忧的地方是HEV已经“隐藏”在用于输血的人血制品当中。获得性感染戊肝已经非常普遍,更普遍的问题是HEV病毒已经找到了它通过血液传播的特殊的方式。令一些专家感到惊讶的是HCV病毒血症的供体的发病率非常高(表4)。HEV通过血液制品传输,目前来讲对输血者不进行筛选,导致有越来越多的急性和潜伏性感染者输血后传播给受血者(表5)。
在英格兰东南部,最近的一项研究证实HEV在供体样品的血浆库中有0.04%RNA阳性率,其中2848例供体中就会有一例HEV(基因型3)病毒血症。回顾性分析显示,血液输血分别给予60例病人,43人是可用于后续:HEV的总感染效率是42%,显著性感染主要来自具有高度传染性的血液捐赠者和基于等离子体的血液产品,如果捐助样本所含有抗HEV抗体则在很大程度上能够减少HEV感染。“经典”输血后肝炎是受血者很少会感染的疾病,在18个发展中国家当中只有一个国家临床输血后会大量感染肝炎。这种结论是不能够从“临床发病率”的角度延伸到个体情况的。在一项研究中,输血3个月以后的结果显示10个免疫功能低下的患者中有7名病毒血症患者,这些是确诊为的慢性感染HEV的患者。两人临床上采用了抗病毒药物,最终有4人死亡,其中3人死亡与HEV无关。在2848例当中就会有1例HEV的这项研究中,在一年之中整个英格兰大约共有10万感染者并且有1200名 HEV感染来自输血。
血浆置换采用的是混合血浆,往往是从数千名捐赠者得到的血浆。目前的治疗方法似乎不能通过血浆停用的方法来限制HEV,在法国,已经表明血浆置换能够传播HEV。
六、我们是否应该筛查献血者HEV?
目前有关献血者是否应进行筛选HEV大家有一个非常激烈的辩论。这项激烈的讨论已经被带到了由休伊特和同事发表文章中的首要位置。作者的最终的结论是:“在单独一个临床研究的基础上,疾病的产生可能性很小的情况下可以不用进行血液HEV的筛查。这种说法让人不能接受,就如同20年前人们筛查HCV一样。血液筛选者会认为,在共同型与追溯分析上,在休伊特的研究数据收集上是远远没有完成的,并且在17例受血感染HEV者中没有后续数据分析。此外,我们对HEV“隐藏”的认识还处在发展阶段而且戊型肝炎的临床表型仍然是层出不穷。用溶剂清洁剂进行处理的核酸扩增试验在2015将在欧洲收集的血浆中开始检测运用。欧洲药品局也是主动开始审查血浆来源的医药产品安全性的问题。
如果献血者应进行筛选HEV病毒,应该如何进行筛查?这个问题的答案是不确定的,因为大多数病毒血症献血者有一个正常的ALT,而且经常有缺乏抗HEV抗体。核酸扩增试验可能会是所应该选择的技术,但是这仍有待确定。
结 论
人畜共患HEV是一个非常具有标志性的病毒。它有几不同的亚型,并以各种方式出现在人体当中。它不但会导致急性和慢性肝炎而且还会导致一系列神经系统损伤。而且已经确定了该病毒可以通过血液传播。像其他标志性的RNA病毒,如HIV和HCV、HEV已经在不知不觉中在慢慢的通过血液进行传播;它能在人群和个体病人的体内进行 “隐藏”。戊型肝炎的临床表型的不断出现,还有待我们进行进一步的充分认识。很多市民从来没有听说过戊型肝炎病毒。如果我们明知通过输血会感染这种病毒而不提醒大家?我们认为我们不会。这就好比让病毒赢“捉迷藏”的游戏。 人兽共患的HEV病毒是在人类历史中最具有标志性的的人畜共患病毒,而我们却从根本上忽略了这个问题。




