我们是否需要另一种心衰生物标志物: 聚焦可溶性生长刺激表达基因2蛋白 (sST2)

我们是否需要另一种心衰生物标志物:
聚焦可溶性生长刺激表达基因2蛋白 (sST2)
文丨Alan S. Maisel 和Salvatore Di Somma
简介:在护理心衰患者的过程中为何使用生物标志物?
管理心力衰竭(简称心衰,HF)患者并非易事。对于那些深入研究日常心衰损害的医生来说,在很多情况下,恰当使用生物标志物可以使患者得到更好的治疗:
(1)对于有呼吸困难表现的患者,有多少把握作出心衰诊断?
(2)在医院里可以安全地使用何种治疗?
(3)如何确定患者出院的适当时间?
(4)哪些患者早期再入院的风险较高,如何避免?
(5)如何决定临床中用于治疗的已知心脏药物剂量?
(6)如何判断新型心衰药物和装置是否更适合患者且成本效益高?
在一定程度上生物标志物能够帮助我们回答以上问题。用于诊断的生物标志物应该是敏感的或者特异性的,并且大部分价值在于使用低值来排除疾病。就这点而言,B-型利钠肽(BNP)水平<100pg/ml或者Nt-proBNP水平<300pg/ml可以排除90%以上的急性心衰。一个好的生物标志物代表潜在的病理生理学异常,因此通常具有预后价值。然而,在临床实践中“如何处理生物标志物值”是一个涉及成败的关键问题。这里所说的生物标志物是指可以采取行动的标志物:利用生物标志物水平的变化开始某种治疗或滴定治疗,进行个性化管理。当然,这要结合患者的临床表现,还要包括医生权衡以及其他辅助检测。
我们已使用了哪些生物标志物?
我们使用的主要心衰标志物是利钠肽(NP):BNP和Nt-proBNP均有助于诊断和排除急性心衰,可用于风险分层,而且根据GUIDE IT试验结果,也许很快可用于门诊心脏药物的滴定。在医院里我们使用NP粗略地指导容量管理,通过利尿剂使高容量的“湿”NP水平向容量更加正常的“干”NP水平过渡,从而使患者在充血完全消除后出院回家。虽然这种做法在一定程度上简化了,但在我们医院里效果很好。另外,我们似乎可以利用出院NP水平来跟踪过渡到门诊的患者,作为可能发生心衰失代偿的标尺,以及管理患者药物的方法。但是NP存在一些问题。它们不仅受肾功能不全、肥胖、房颤和贫血等情况的影响,且其水平在HFpEF、HFrEF、肺动脉高压和右心衰竭的情况下也会升高。因此,NP水平不能单独使用,而是作为临床判断和其他检测的重要辅助手段。其实任何检测都是这样。
心肌肌钙蛋白
虽然心肌肌钙蛋白是评估胸痛的主要方法,但它们在心衰中的作用尚未完全确定。其对于出现急性失代偿性心衰的患者具有预后价值,但目前尚无基于肌钙蛋白水平的其他治疗方法。高敏检测显示,几乎所有急性失代偿性心衰患者的检测结果均高于第99百分位值。仍待解决的问题包括:
(1)升高到什么水平会使医生怀疑I型NSTEMI为导致心衰的原因?
(2)针对升高的肌钙蛋白,应靶向使用特异性抗心肌缺血药物(例如硝酸盐或雷诺嗪)吗?如使用,delta(δ)肌钙蛋白值应为多少?
(3)能否使用肌钙蛋白帮助鉴别心衰的病因,比如是浸润性(淀粉样变性)还是炎症性心肌病?
(4)相对于sST2和利钠肽,高敏肌钙蛋白对于流动(ambulatory)心衰患者所起的作用是什么?
降钙素原(PCT)
PCT是细菌感染的稳健指标,在感染细菌早期释放,数量与感染的严重程度相关。采取有效治疗后PCT水平下降,实际上有助于指导抗生素治疗的使用期限。BACH研究证明PCT对于因呼吸困难入院的患者有用。PCT和BNP联合使用能够鉴别出大部分心衰、肺炎或两者皆有的患者。另外,PCT水平低但采用抗生素治疗的患者比未采用抗生素治疗的患者预后差。PCT水平高且未给予抗生素的患者同样预后较差。IMPACT试验就是为了检验PCT是否可用于指导呼吸困难患者的治疗。
因此,我们是否需要另一种生物标志物?
验证一个新的生物标志物的道路是既漫长又艰难的。对于心脏疾病患者的护理和管理,自NP和肌钙蛋白以来,很少有生物标志物成功地穿过这条路。sST2就是这样一种生物标志物,它通过了对生物标志物所预期的重重考验,准备好用于临床了。广泛的临床研究明确地证明了sST2作为生物标志物的用途,又经过食品药品监督管理局(FDA)批准的和经过验证的检测可用,并且被纳入2013年美国心脏协会(AHA)心衰指南中。根据我们的经验,它是对急性和慢性心衰患者护理均有价值的唯一经过批准的可用的新生物标志物。在过去几年内我们已经将sST2用于临床并在此分享我们的经验。
sST2是什么?
sST2是白介素1受体家族的成员,也称之为白介素1受体样1(IL1RL-1)。ST2代表肿瘤发生抑制蛋白2,又称为可溶性生长刺激表达基因2蛋白,于1989年首次发现,但直到2002年Weinberg等人才报道心脏细胞在心肌应力作用下可表达ST2,引起研究人员关注其在心血管系统中的作用。ST2主要以2种亚型存在:跨膜或细胞形式的ST2(ST2L)以及可溶性或循环形式的ST2(sST2)。ST2是白介素-33(IL-33)的受体;IL-33是一种IL-1样细胞因子,由活细胞在细胞损伤情况下分泌。实验模型证明IL-33与ST2L结合对心脏具有保护作用,减少心肌纤维化、心肌细胞肥大和细胞凋亡。这种心脏保护作用仅通过ST2L受体产生,与sST2无关。事实上,在心脏疾病的情况下sST2升高并与ST2L竞争性结合IL-33,阻断IL-33/ST2L系统和消除上文所述的心脏保护作用。因此,sST2是一种诱骗受体。
随着sST2在医院和心衰诊所应用,我们常被问道:现有的心衰管理方法已足够,为何要使用sST2?答案可以说既简单又复杂。以急性心衰患者为例,大多数患者的治疗方法完全相同,先静脉注射、然后口服利尿剂、最后出院。这里令人沮丧的事实是,事先很难确定哪个病人会遭受哪种命运。高BNP水平(高于干BNP)与容量超负荷有关,这通常对医生来说是显而易见的。然而,目前为止我们的经验表明sST2水平使我们深刻认识到心衰状况远不止血管内容量或体检发现。虽然sST2无疑对NP具有附加价值,但我们认为sST2之于心衰,就像HbA1c之于糖尿病(图1);换句话说,sST2可提供室壁应力、炎症、巨噬细胞活化(纤维化)和许多尚未确定刺激的信息。就像更好的血糖控制可将HbA1c水平降低到更好的预后范围,更好的心衰控制也可以降低sST2水平。
迄今为止,sST2水平似乎不受年龄、性别、BMI、心衰病因、房颤和贫血的显著影响。与使用的任何心脏生物标志物不同,sST2似乎不受肾功能的显著影响。与其他生物标志物相比,sST2的个体内差异最低且相对变化值最小,使其适合进行准确的连续测量。最后,在门诊环境中,sST2值>35ng/ml的患者应接受治疗。
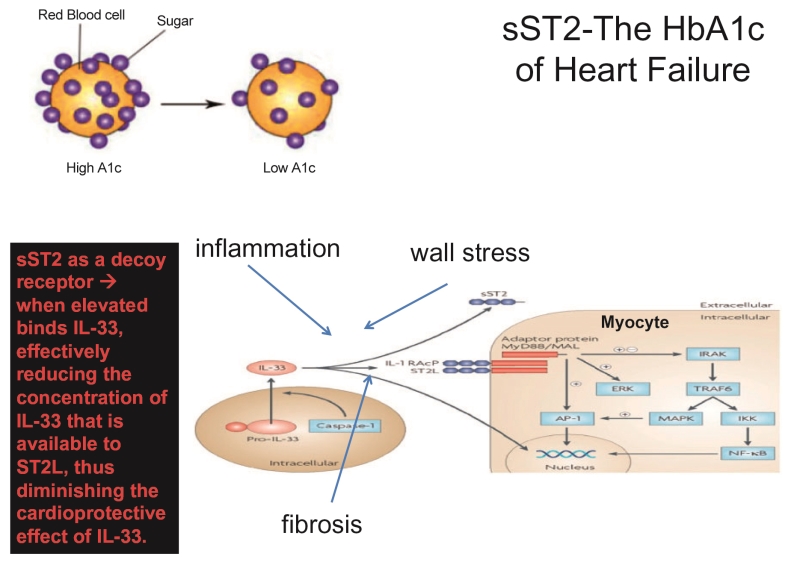
图1. sST2之于心衰,就像HbA1c之于糖尿病。sST2作为诱骗受体,升高后与IL-33结合,有效降低可与ST2L结合的IL-33浓度,从而减少IL-33的心脏保护作用。
sST2在医院中的应用
根据我们的经验,因急性失代偿性心衰入院的患者的sST2与文献数据相符。它是短期和长期不良事件的强大预测指标。PRIDE研究表明,sST2在预后作用方面对于NT-proBNP具有附加价值,两个标志物均升高的患者的1年死亡率最高(几乎达到40%)。研究开始后不久就发现了sST2与患者死亡之间的关系,4年后这种关系仍然显著。实际上,高sST2水平对低NP水平的患者进行了死亡风险再分类。相反,对于sST2值低于中值浓度的患者,NT-proBNP>1,000pg/mL不再是1年死亡率的预测指标。
值得一提的是,ST2与其他生物标志物在急性失代偿性心衰(ADHF)患者中的比较。全球急性病研究小组对5306名ADHF患者进行了研究,在这些患者入院测量的众多生物标志物中,sST2是最强大的生物标志物,它对死亡风险再分类的能力超过了临床模型。sST2是30天和1年死亡率的最佳预测指标。对于可用于ADHF风险分层和指导治疗的生物标志物,其数值在适当的治疗下必须沿着适当的方向变化。ST2的生物学变异和低变异指数使其成为监测甚至可能指导ADHF治疗的良好候选标志物。首批连续测量sST2的其中一个研究是我们的团队利用仅供研究使用(RUO)的sST2检测执行的。研究每天测量ADHF患者的sST2。结果证明采取有效治疗后这种生物标志物迅速变化。如果其数值不下降甚至升高,那么患者在6个月内死亡的概率很高。
最近,Manzano等人利用经过验证的新型Presage® ST2检测获得了相似的结果。他们发现sST2中值浓度从62ng/mL下降到44ng/mL,并且在第4天持续升高的患者具有更高的死亡风险。最后,Breidthardt等人观察到患者的sST2值从入院到48h显著下降,尤其是结局良好的患者,存活者与未存活者的中值减少分别为42%与25%。
值得注意的是,商用RUO检测与经过验证(CE认证和FDA批准)的Presage ST2检测之间存在显著差异。最显著的差异是绝对灵敏度。Presage ST2检测的灵敏度是RUO检测的几倍,能够在自然产生的整个浓度范围内准确地测量ST2。而且已证明其不受潜在干扰物质比如肝素的影响。
对ADHF患者应用sST2的经验
图2描述了作为常规临床做法的一部分对急性心衰患者测量的BNP和sST2值。然后我们寻找了三个月前和三个月后的心衰入院记录。对于没有跟踪6个月的患者,我们推测了他们的数据。sST2水平与之前和之后的入院密切相关,甚至比BNP更相关。我们还证明了sST2的心衰入院ROC曲线下面积比BNP大。现在被称之为“医院常客指数”。
图3描述了患者接受利尿剂和血管紧张素转换酶(ACE)抑制剂联合治疗后sST2水平下降。这位患者身材肥胖,在入院和治疗期间BNP水平低。因此,肥胖使我们排除使用NP水平,但不排除使用sST2水平。
图4表明虽然sST2水平在积极利尿治疗后开始下降,但无法维持低水平状态。这很可能是由于低血压而无法上滴定药物(增加药物剂量)。后来他有两次入院记录。
最后,图5表明入院sST2水平高且药物无法使其降低。他在过去一年内入院六次,然后开始服用Entresto。请注意BNP水平的变异性。
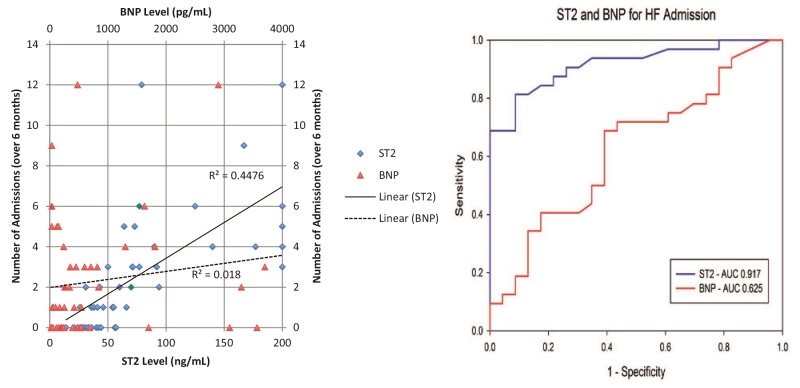
图2. 入院ST-2水平与之前和之后入院的关系。
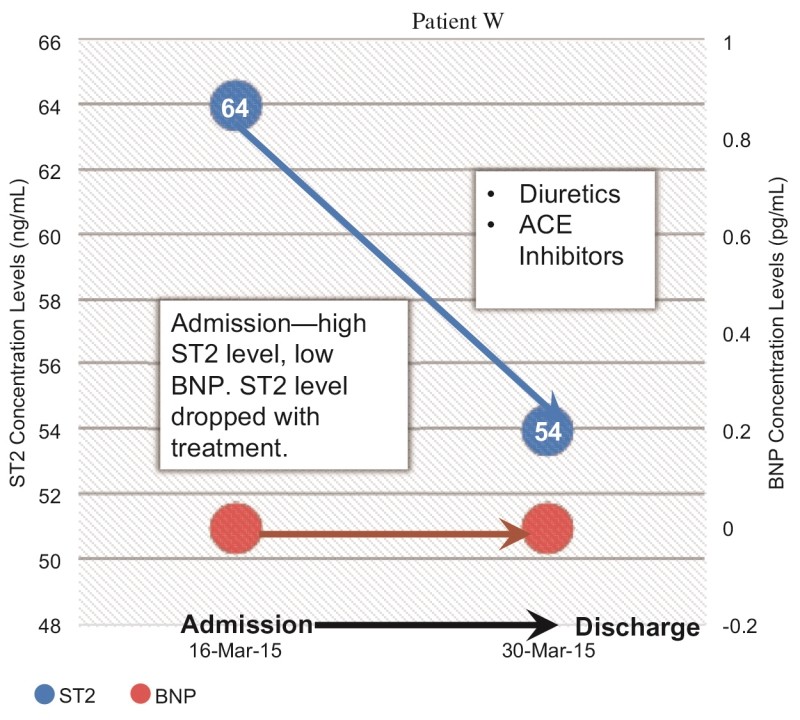
图3. 住院期间ST2水平下降。
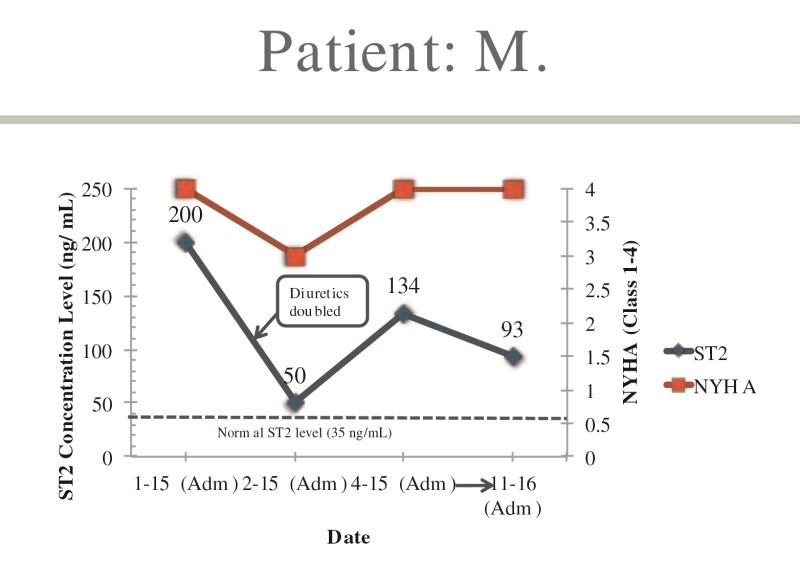
图4. 未能降低ST2水平。
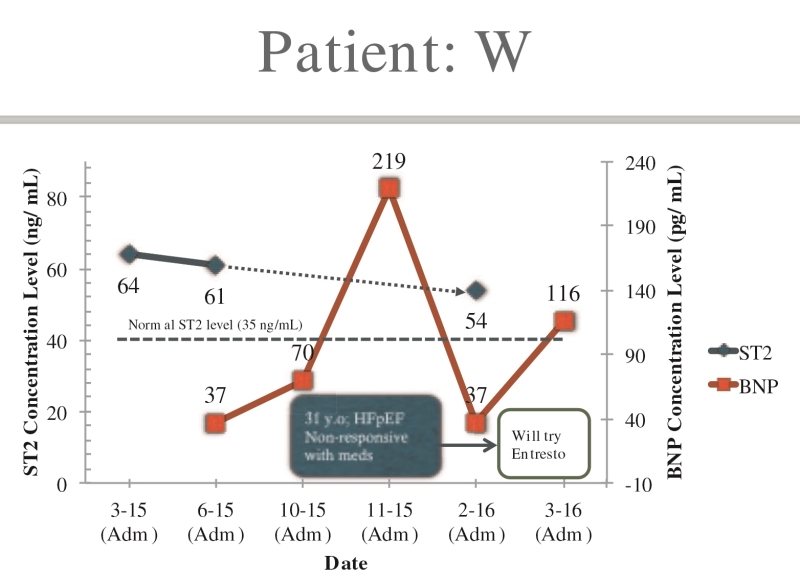
图5. 经过门诊治疗sST2水平维持稳定及BNP水平的变化。
对ADHF患者应用sST2学到的早期经验教训
(1)ADHF患者的sST2水平升高表明患者病情非常严重,即使NP水平不高或者在治疗期间下降。
(2)患者sST2水平在住院治疗后迅速下降,但如果出院时其水平依然很高,那么他们仍有很大的风险。
(3)与入院时相比sST2水平下降不足25%可能受益于更积极的治疗。我们通过在患者住院期间增加安体舒通等药物来促使sST2水平下降。
(4)sST2水平升高是未来因心衰入院的强有力预测指标,是比NP更好的“医院常客指数”。
sST2对于慢性心衰患者的价值及其在临床的应用
虽然很多医生将NP水平作为心衰“个性化”门诊治疗的工具,但它只是IIb类指标。大型随机化试验GUIDE IT,对将NT-proBNP水平降低到1000pg/ml以下与标准护理做法进行了比较。
如果该试验的结果是肯定的,有利于NP指导疗法的指南很可能会实施。我们的常规做法是,对流动门诊患者同时进行sST2和BNP检测。这是根据以下文献提供的可靠证据决定的。
Daniels等人在总结许多临床慢性心衰队列上做了出色的工作,证明了ST2水平在流动环境中具有明确的预后价值。很多研究表明sST2与NP在预后作用上是共生关系。实际上,研究已证明sST2与NT-proBNP联用的性能与西雅图心衰模型相当。对于流动心衰患者来说,sST2似乎胜过NP以外的所有其他生物标志物。近期,Gruson等人评估了sST2、NP(BNP、NT-proBNP和proBNP1-108)以及年龄、LV射血分数和估计肾小球滤过率等传统风险因素的价值。结果显示ST2是最强有力的心血管死亡预测指标。
虽然半乳糖凝集素3是另一个强大的纤维化标志物,但它在治疗过程中并不会显著变化。这两种生物标志物的头对头比较研究(一对一直接比较)显示,sST2在患者风险分层和再分类上优于半乳糖凝集素3。值得一提的是,在巴塞罗那研究中,sST2的性能不受肾功能影响,像NT-proBNP一样。ST2与其他生物标志物联用,提高了对肾衰患者的预测能力,甚至高于对整个人群的预测能力。因此,对于肾损伤患者来说,sST2可能是比利钠肽更好的标志物。
目前,我们在临床中不仅有BNP和sST2可用,还有肌钙蛋白。Miller等人近期执行了一项研究,他们每3个月检测一次生物标志物,持续数年,并分析其与死亡/心脏移植和心衰之间的关系。时效分析(Time dependent analysis)表明除了半乳糖凝集素3以外的所有生物标志物包括BNP、cTnT和sST2及临床变量均与临床终点相关。有趣的是,只有连续sST2测量在患者再分类方面具有增量价值。最后,我们利用本医院内部的数据继续分析(见图6)。我们报道了588位做了超声心动图的门诊患者。高sST2水平与1年死亡率独立相关,即使在没有HF病史的429位患者亚组中也是这样。重要的是,前6个月随访发现ST2值低于中值的患者均存活下来。
门诊sST2检测取决于检测精密度以及同一患者的检测结果变异性。近期Wu等人评估了sST2的生物学变异性。他们在8周内检测了17位健康对象。结果发现ST2的参考变化值是30%,显著低于半乳糖凝集素3(60%)和NT-proBNP(92%)。ST2的个体化指数(一种评估连续测量对于单一测量是否具有显著附加价值的方法)为0.25,表示连续测量具有一定价值。相比之下,半乳糖凝集素3的个体化指数为1.0,表示连续测量没有价值。这些数据表明sST2是监测并可能指导HF患者治疗的潜在生物标志物。
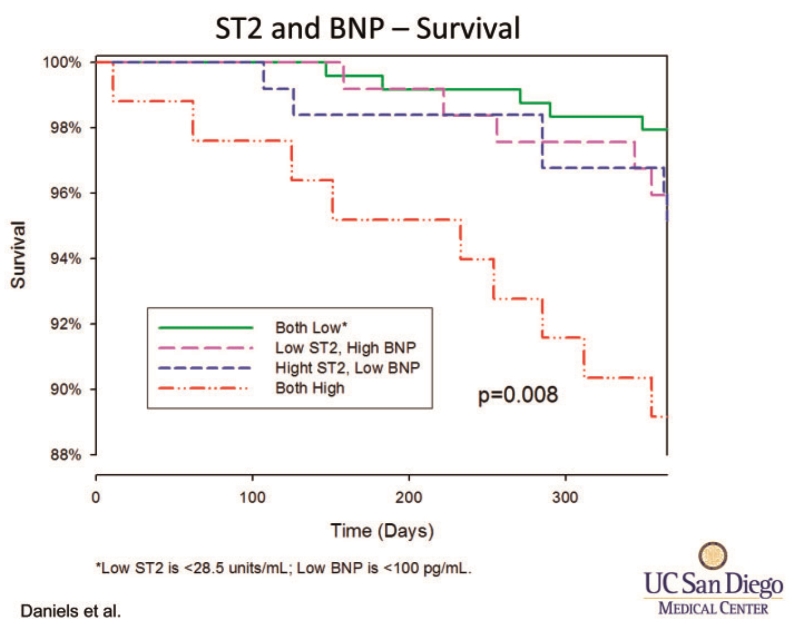
图6. 基于sST2和BNP水平进行超声心动图检查的患者的存活情况。
35ng/ml的阈值可区分高危与低危患者
很多研究均表明35ng/ml是我们要争取的公认“魔幻数字”,就像我们追求NT-proBNP水平<1000pg/ml和BNP水平<100pg/ml一样。在PROTECT试验中,Januzzi等人确定患者维持sST2水平>35ng/ml的时间越长,其越可能发生心脏重构。在缬沙坦心衰试验(VAL-HeFT)中,从基线到12个月sST2浓度升高是极好的事件预测指标。最后,PROTECT研究评估了药物对sST2连续测量的影响。对于基线sST2浓度升高并服用高剂量β-阻断剂的患者,其发生事件的风险显著低于服用低剂量β-阻断剂的患者。ST2水平低并服用高剂量β-阻断剂的患者的事件发生率最低。
在门诊应用sST2和BNP的示例
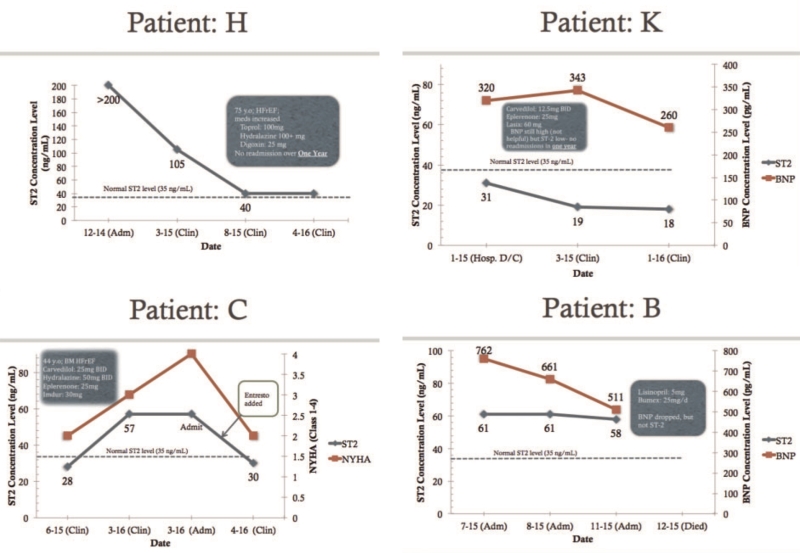
图7是我们门诊的病例。患者H在出院时sST2水平极高。他服用高剂量的β-阻断剂,同时开始服用肼苯哒嗪。他的sST2水平显著下降,在那段时间内也没有再入院。
患者K在出院时sST2水平低并且经过药物治疗维持在低水平,第二年没有再入院,BNP水平居高不下。
患者C之前状况稳定,近期发生失代偿,sST2水平加倍。两天后入院,入院时给予Entresto。之后病情稳定且sST2水平下降。
患者B由于低血压无法增加用药剂量。其BNP水平下降但sST2居高不下。五个月内入院三次,后来死亡。
在流动心衰门诊应用sST2学到的经验教训
(1)门诊测量的sST2水平将随着有效治疗而降低。
(2)sST2水平<35ng/ml或降低>50%与症状和预后改善有关。
(3)门诊sST2水平高可预测事件发生,即使NP水平低。
sST2水平的未来应用前景
如果sST2之于心衰的确像HbA1c之于糖尿病,那么其价值在我们管理心衰患者的过程中将以指数方式增长。连续sST2水平应能使我们进行滴定治疗和监测患者的临床状态。另外,由于sST2是一个非常强大的死亡风险标志,那么当患者在面临ICD、CRT、CardioMems植入甚至是左心室辅助装置等治疗选择时,有一个可用于做决策的阈值水平就不足为奇了。
如果不提及用以确定某些新型心衰药物的治疗效果的替代品问题,则关于生物标志物的使用的讨论是不完整的。Novartis公司的Entresto®(以前被称之为 LCZ696,为近期获得CE认证和FDA批准的ARNI1药物的商品名),及Servier公司的伊伐布雷定药物Corlanor®(在美国以Amgen的名称上市,也经过CE认证和FDA批准),虽然对心衰患者具有令人激动的潜在好处,甚至被有些人称为“打破游戏规则的”药物,但产生了令人苦恼的成本效益问题。这些新药的成本是治疗心衰的主流非注册商标药物的几倍,例如ACE抑制剂、血管紧张素受体阻断剂(ARB)、β-阻断剂。因此,预计付款人会有抵触情绪。
由于sST2随患者情况迅速变化,不受正常混杂因素影响且有单一阈值,所以它最能够帮助临床医生判断这些新药是否对每位患者有效,是否能改善生活质量,以及是否需要滴定或更改剂量。
心衰护理的新形势是,虽然有了更多治疗选择,确实可拯救数百万患者,但医疗保健系统的重担一直在飙升。生物标志物,尤其是sST2,为医生和付款人找到了一种方法,使治疗费用降低到个体患者水平,为需要并且可受益于这些突破进展的人提供良好的可负担的护理。因此,结合上文所述的很多实际例子,sST2在心衰护理中的应用前景广阔。





