人乳头瘤病毒感染患者的实验室检测方法与临床干预策略
作者:廖淑蓉 杨 斌
人乳头瘤病毒(Human Papillomavirus,HPV)是一种无包膜的、结构为双链闭合环状的小分子DNA病毒,属于多孔病毒科乳头瘤病毒属,由一个二十面体包绕的衣壳蛋白组成基因组,由L1和L2两个结构蛋白构成,直径大约55nm[1]。
HPV侵犯人体后停留于感染部位的皮肤和黏膜中,并进行增殖,不进入血液,不产生毒血症。至今已鉴定出100多种HPV基因型,经常用HPV-1、HPV-2表示,将近33%的基因型与与生殖道损伤有关[2]。在目前已经可以检测出与人体感染相关的HPV亚型,根据感染可能引起的临床后果,分为低风险亚型如HPV-2、HPV-11、 HPV-40、HPV-42、HPV-43、HPV-44、HPV53、HPV-54、HPV-61、HPV-72和HPV-81[3]和高风险亚型如:HPV-16、HPV-18、HPV-31、HPV-33、HPV-35、HPV-39、HPV-45、HPV-51、HPV-52、HPV-56、HPV-58、HPV-59、HPV-68、HPV-73、HPV-82等[4]。
近年来,受到极大关注的是HPV感染与女性子宫颈癌的关系,并且经世界各国多年的大量研究,目前认识趋于统一。HPV癌基因亚型的新检测能够预测宫颈癌的未来发展风险。本文将就人乳头瘤病毒感染的常用检测方法、临床应用进展、以及感染后的干预策略进行具体分析。
一、人乳头瘤病毒感染的检测方法
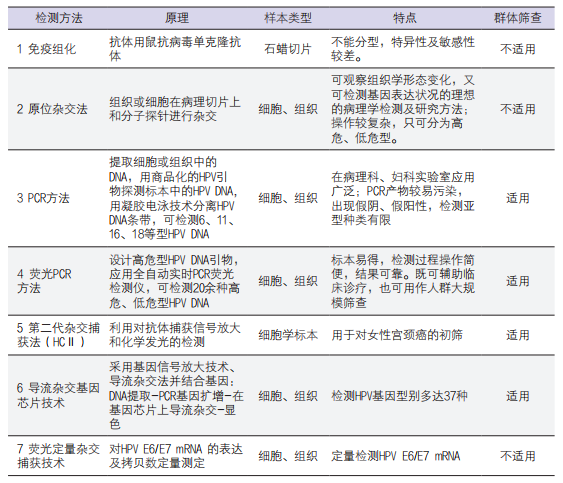
HPV的检测方法包括细胞学检测、基于聚合酶链反应(PCR)原理的实时荧光定量核酸扩增检测法(FQ-PCR)、巢式PCR、利用杂交俘获试验的基因捕获DNA检测法(HybridenPture DNA test,HC2)、Cervista HPV HR检测法以及基因芯片技术[5]。目前,临床上常用的HPV检测方法主要有核酸分子杂交法、PCR-表面等离子谐振法以及将PCR技术和反向点杂交技术相结合的检测方法(PCR-RDB,Reverse Dot Blot)。
各种检测方法原理、特点及适用范围不同,分别可用于群体筛查、辅助诊断、疗效评估,科研等不同方面。表1列出了近年常用的HPV检测方法及各自不同的特点比较。
表1. 人乳头瘤病毒感染基因检测技术比较
二、人乳头瘤病毒感染的临床应用研究进展
近年来,HPV的感染受到高度重视,在侵犯黏膜的HPV亚型中,尤其是生殖系统的HPV感染。目前发现100多种型别的HPV中有40个以上的型别与人类生殖道感染有关。
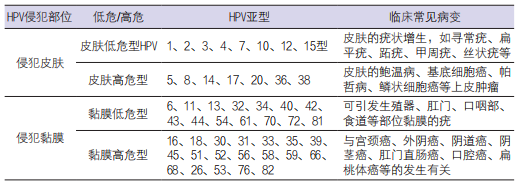
表2显示了不同HPV亚型分别对皮肤、黏膜侵犯所引致患病的风险程度。
表2. 不同亚型的HPV在临床诊疗中的应用价值
1974年zurHausen首先提出,HPV通过性接触传播可导致生殖上皮非典型增生,与宫颈肿瘤有密切关系[6]。宫颈癌早期常无任何不适,常常在体检、普查时被发现,因此临床上中晚期宫颈癌发生率较高。其中,高危型人乳头瘤病毒(human papilloma virus,HPV-16、18亚型)感染是宫颈癌的主要危险因素[7, 8]。宫颈癌的发病率和死亡率趋势显著增加,尤其是在年轻妇女中。宫颈癌已成为中国女性第二大癌症发病原因。
基于HPV检测对筛查女性子宫颈癌早期发现的重要意义,建议在健康体检中,对女性尤其是30岁以上的女性常规增加HPV分型检测,同时在30-60岁的妇女中开展定期筛查,以便早期发现、早干预、早诊断、早治疗。
对于高危型HPV感染,要同时检测HPV早期基因产物指辅助蛋白E6、E7mRNA。E6结合并灭活肿瘤抑制因子P53,E7结合并降解抑制蛋白pRb,最终导致细胞无限分裂而不发生凋亡[9]。E6、E7基因的异常转录代表着HPV感染的持续性,当其表达失去抑制后将逐步导致宫颈癌。而HPV持续感染是宫颈癌前病变进展为宫颈癌的主要影响因素[10]。
虽然黏膜高危型HPV可能与口咽癌、扁桃体癌有关,但是不宜对这两种癌症进行HPV筛查。有研究显示,在HPV阳性口咽癌周围黏膜中很少检测到HPV16的E6mRNA[11]。
三、人乳头瘤病毒感染阳性时的干预策略
患者感染HPV后,如果长时间不能自行清除,就称为HPV的持续感染。目前普遍认为高危型HPV亚型的持续感染是发展成宫颈癌的主要因素[12]。已有的研究表明,99.7%的宫颈癌患者都能发现高危型HPV的感染,世界卫生组织和国际癌症研究中心已确认高危型HPV持续感染是宫颈癌发生的主要原因,宫颈癌是一种感染性疾病,由HPV感染到发生宫颈癌的过程需要大约8年至12年时间。
在临床诊疗中,将HPV的感染分为潜在感染、亚临床感染和临床感染三种类型:潜在感染指能检测到HPV亚型阳性,但是没有发现局部病变的迹象﹔亚临床感染时能检测到HPV亚型阳性,通过其他检查能发现肉眼看不到的感染表现,但病理学检查没有恶变的表现;临床感染则出现了局部病变,或病理检查发现了病变。
大多数的HPV感染在潜在感染或亚临床感染阶段即可被机体免疫力清除。对于没有病理学证实的病灶,不需要治疗的。如果增强身体抵抗力,约90%的HPV感染在2年内消退,其消退时间主要由HPV型别决定,低危型HPV需要5∼6个月,高危型HPV需要8∼24个月。
参考文献
Malik H, KhanFH, Ahsan H. Human papillomavirus: current status and issues of vaccination[J]. Archives of virology, 2014, 159(2): 199-205
李金明,《实时荧光PCR技术》2016年9月二版, 科学出版社, 2016, 9: 237
KawanaK,AdachiK, KojimaS, etal. Therapeutic human papillomavirus vaccines: a novel approach[J]. Open Virol J2012, 6(1): 264-269.
Muñoz N, BoschFX, deSanjoséS, etal. Epidemiologic classification of human papillomavirus types associated with cervical cancer[J]. NEngl J Med, 2 00 3, 3 48(6): 518-527.
张媛媛, 古扎丽努尔·阿不力孜, 人乳头状瘤病毒检测方法研究进展[J]. 新疆医科大学学, 2015, 38(4): 417-419.
zur Hausen H, Meinhof W, Scheiber W, et al .Attempts to detect virus-secific DNA in human tumors. 1Nucleic acid hybridizations with complementary RNA of human wart virus[J]. Int J Cancer, 1974, 13(5): 650-656
中华人民共和国卫生部. 2012中国卫生统计年鉴[M]. 2012: 7-15
Vici P,Mariani L,Pizzuti L,et al. Immunologic treatment for precancerous lesions and uterine cervical cancer[J]. J Exp Clin Cancer Res, 2014, 33(1): 29-88.
Pim D, Banks L. Interaction of viral oncoproteins with cellular target molecules: infection with high-risk vs low-risk human apillomaviruses[J]. APMIS, 2010, 118(6/7): 471-493. do: 10.1111/j.1600-0463.2010.02618.x.
连兴刚. HPV E6蛋白与宫颈HPV持续感染及宫颈癌发病的相关性研究[J]. 中国妇幼保健, 2014, 29(14): 2237—2240.
Pai, S.I.&Westra, W.H.Molecularpathology of head and neck cancer: implications for diagnosis, prognosis, and treatment. Annu. Rev. Pathol. 4, 49-70(2009).
Clifford GM, Smith JS, Plummer M, et al. Human papillomavirus types in invasive cervical cancer worldwide: a meta-analysis[J]. Br J Cancer, 2003, 88(1): 63-73.





