黑色素颗粒少的幼稚黑色素瘤一例分析

蒋显勇,主管技师。现任中国医学科学院北京协和医院血液内科骨髓检验室负责人。从事骨髓细胞形态学、血细胞形态学和细胞化学染色十余年,积累了较为丰富的临床经验。主要研究方向为各种血液系统肿瘤的形态学检查,先后发表论文7篇,其中《Blood》1篇,《British Journal of Haematology》2篇。副主编书籍1部,参编书籍1部。
一、病例介绍
1. 患者情况:患者女,61岁。7个月前无诱因出现发热,左侧鼻腔出血、鼻塞,流黄色或黑色鼻涕,无头痛,无面部疼痛、麻木,于当地医院对症治疗后发热、鼻腔出血好转,2个月前于山西大同市第三人民医院就诊,诊断左侧鼻腔肿物,行鼻内镜手术治疗,术后病理回报:恶性小细胞肿瘤,免疫组化倾向 ①浆细胞肿瘤 ②恶性黑色素瘤,建议到上级医院会诊。后到我院就诊,病理科会诊:左侧鼻腔恶性肿瘤,形态上考虑髓外浆细胞瘤。鼻窦CT示:左侧上颌窦及左侧鼻腔占位性病变,邻近骨质破坏,左侧中下鼻甲缺如。门诊以“左侧鼻腔恶性肿瘤”收入院,患者近4天来发热,体温最高39.1℃,自觉乏力,关节疼痛,二便正常。
2. 体格检查:全身皮肤黏膜未见黄染、出血点、破溃。全身浅表淋巴结未触及肿大。肝脾肋下未触及。全身未见黑色素痣。专科查体:鼻:外鼻无畸形;鼻中隔无明显偏曲,左侧鼻底及鼻前庭隆起,左侧鼻腔可见脓性分泌物,未见左侧下鼻甲,左侧鼻腔可见灰白色肿物,质地中等,触之无出血。各鼻窦区无明显压痛。咽部检查见左侧硬腭隆起,触之无出血,质地中等,咽黏膜慢性充血,咽后壁淋巴滤泡增生;双侧扁桃体无肿大,无红肿或化脓;悬雍垂居中,软腭对称,抬举良好。
二、实验室检查
1. 辅助检查:血常规:WBC 4.17×109/L,RBC 3.64×1012/L,HGB 102g/L,PLT 151×109/L。生化:肝功:丙氨酸氨基转移酶28U/L(7~40),总蛋白50g/L(60~85),白蛋白28g/L(35~52),白蛋白球蛋白比1.3(1.0~2.5),总胆红素9.5μmol/L(5.1~22.2),直接胆红素3.6μmol/L(0~6.8)。血钙:1.94mmol/L(2.13~2.71)。肾功:肌酐(酶法):36μmol/L(45~84),尿素:2.69mmol/L(2.78~7.14)。免疫固定电泳:阴性。肿瘤标志物:未测。
2. 骨髓检查:骨髓:取材、涂片、染色良好。增生活跃,粒=7.5%,红=1.5%,粒:红=5:1。黑色素瘤占90.5%。该细胞:胞体大小不等,核圆或椭圆形,偏位,染色质细致,可见大而明显的核仁,多为一个,胞质量较多,灰蓝色,部分胞浆可见少许空泡,个别细胞质内可见少许灰蓝或蓝绿色颗粒(图1),极少数细胞质内可见大量颗粒状或块状灰蓝色颗粒(图2, 3)。粒系各阶段比例减低或缺如,形态大致正常。红系各阶段比例减低,形态正常。红细胞呈“缗钱”状排列。淋巴细胞比例减低,形态大致正常。巨核细胞及血小板不少。未见其他异常细胞及寄生虫。
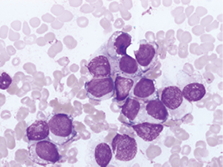
图1. 骨髓片,瑞氏姬姆萨染色×1000
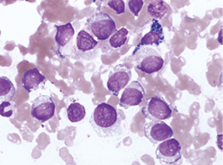
图2. 骨髓片,瑞氏姬姆萨染色×1000
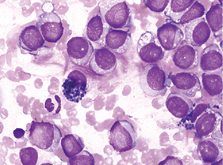
图3. 骨髓片,瑞氏姬姆萨染色×1000
3. 骨髓片活检,见图4、图5。
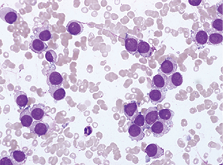
图4. 骨髓片,瑞氏姬姆萨染色×600
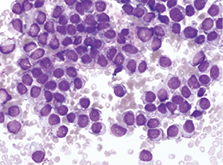
图5. 骨髓片,瑞氏姬姆萨染色
4. 影像学检查:鼻窦CT:左侧上颌窦及左侧鼻腔占位性病变,邻近骨质破坏,左侧筛窦、筛板、中下鼻甲缺如。头部+躯干PET/CT,左侧鼻腔、上颌窦、筛窦代谢不均匀增高软组织密度影,考虑恶性病变,窦壁及硬腭受累不除外,并导致左侧后鼻孔及咽鼓管闭塞,左侧上颌窦内侧壁及左侧中下鼻甲破坏、消失。
5. 临床诊断:恶性黑色素瘤。
三、病例解析及讨论
恶性黑色素瘤是一种高度恶性的黑色素细胞肿瘤。临床上约60%是由黑痣恶变而来,以足底和肛周周围多见,以转移早、预后差为主要特点。其病理类型大多为有色素型,无色素型极为少见。转移性黑色素瘤常累及淋巴结,偶见先侵犯附近皮肤,最终转移至内脏器官。恶性黑色素瘤在全球的发病率越来越高,占所有恶性肿瘤的1~3%[1]。转移性黑色素瘤常累及淋巴结,偶尔先侵犯附近皮肤,最终转移至内脏器官。常见转移部位是肺,其次为大脑、肝脏、骨髓、肠道[2]。黑色素瘤广泛转移至骨髓比较少见,Savage等[3]报道97例恶性黑色素瘤中5.4%出现骨髓累及,肿瘤主要来源于后腹膜、肛管、扁桃体、鼻腔、眼部黑色素瘤。而其最常见的血液学表现为贫血,其次是血小板减少,全血细胞减少和外周血出现幼稚粒细胞及有核红细胞。有1例报道外周血出现肿瘤细胞。形态学表现为明显的大小不均,中等到明显的核形异常,胞浆色素颗粒可多可少,最显著的特征是具有明显的大核仁。Wolff等[4]报道1例白细胞显著增多的骨髓转移性黑色素瘤,可能是骨髓肿瘤浸润,肿瘤细胞产生的细胞因子或其他介质引起白细胞增多。也有黑色素瘤伴自身免疫性中性粒细胞和血小板减少的报道[5]。大多数恶性黑色素瘤骨髓转移均可找到原发病灶,不明原发灶的骨转移性黑色素瘤较少,约占5%~15%。免疫组化检查对恶性黑色素瘤的诊断具有重要意义,常用标记为波形蛋白、S-100蛋白、黑色素瘤抗体(HMB45)、A103、黑色素细胞酪氨酸酶、小眼相关转录因子[6]。证实颗粒为黑色素颗粒的最常用方法是证实颗粒含黑色素相关的MART-1基因产物及黑色素基质蛋白GP100,分别为T细胞识别的黑色素瘤抗原(Melan A)或A103抗体,HMB45抗体免疫组化染色阳性。
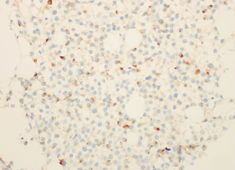
图6. 黑素瘤特异性单抗(HMB45)染色×40
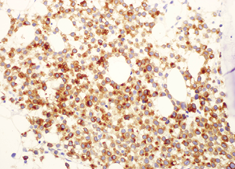
图7. Melan A染色×40
无颗粒型的黑色素瘤约占黑色素瘤的2%~3%,也有学者认为,这种黑色素瘤的变异型侵袭性更强,更易广泛转移[7]。骨髓受累的无黑色素黑色素瘤变异型极为少见。文献报道可以白血病形式出现,外周血可发现大量黑色素瘤细胞[8]。且有报道黑色素瘤非特异性酯酶强阳性,似急性单核细胞白血病[9]。其在骨髓中的形态学为胞体大小不等,核圆形、椭圆形或不规则形,偏位,染色质细致,核仁大而明显,胞浆量丰富,灰蓝色或深蓝色,部分细胞胞浆内可见空泡[8-11]。Friedman M等报道,无颗粒型黑色素瘤,可像骨髓瘤[12]。这与我院患者的黑色素瘤细胞的形态类似,但低倍镜下观察患者的骨髓涂片,发现个别瘤细胞细胞浆内可见少许灰蓝或蓝绿色,颗粒状或块状的黑色素颗粒,这提示个别细胞向下分化。典型黑色素瘤的浆内黑色素颗粒颜色为棕黄色或棕黑色。骨髓涂片外观为棕褐色或棕黑色[13-14]。
因此,骨髓涂片外观为棕褐色或棕黑色,油镜下为可见颗粒状或块状棕黄色或棕黑色颗粒时,极度提示为黑色素瘤。而当临床有骨质破坏,骨髓涂片发现细胞偏位,具有大而明显核仁,部分浆内可见空泡的肿瘤细胞时,应仔细寻找细胞是否有蓝绿色或棕黄色颗粒,若存在,也提示有黑色素瘤的可能,若不存在,黑色素瘤亦不能排除,特别是不要误诊为多发性骨髓瘤,最终证实均需做骨髓活检。
参考文献
Rigel DS, Friedman RJ, Kopf AW. The incidence of malignant melanoma in the United States: issues as we approach the 21st century[J]. J Am Acad Dermatol, 1996, 34: 839-847.DOI:10.1016/s0190-9622(96)90041-9.
de la Monte SM, Moore GW, Hutchins GM. Patterned distribution of metastases from malignant melanoma in humans[J]. Cancer Res, 1983, 43(7): 3427-3433.
Savage RA, Lucas FV, Hoffman GC. Melanoma in marrow aspirates[J]. Am J Clin Pathol, 1983, 79(2): 268-269. DOI:10.1093/ajcp/79.2.268.
de Wolff JF, Planken EV, den Ottolander GJ. Extreme leucocytosis and splenomegaly in metastasised melanoma[J]. Neth J Med, 2004, 62(5): 164-167.
White JD, MacPherson IR, Evans TR. Auto-immune neutropenia occurring in association with malignant melanoma[J]. oncol Rep, 2003, 10(1): 249-251.
Yaziji H, Gown AM. Immunohistochemical markers of melanocytic tumors[J]. Int J Surg Pathol, 2003, 11(1): 11-15. DOI:10.1177/106689690301100103.
Ariel IM. Amelanotic melanomas: An analysis of 77 patients.[J]Curr Surg, 1981, 38: 151-155.
Trefzer U, Schlegel C, Sterry W .Fulminant Intravascular Disseminating Malignant Melanoma Mimicking Acute Leukemia[J].Blood, 1999, 94:1483-1484.
Kaliks RA, Silveira PA, Osawa A, et al. metastatic melanoma mimicking acute leukaemia[J]. Br J Haematol,2014, 165:1.DOI:10.1111/bjh.12669.
Wong KF.metastatic melanoma[J]. Br J Haematol, 2006,134:554.DOI:10.1111/j.1365- 2141.2006.06184.x
Villarrubia J, de Misa RF, Escribano L, et al. Amelanotic bone marrow infiltration secondary to pigmented malignant melanoma[J]. J Dermatol, 1995, 22: 620-622. DOI: 10.1111/j.1346-8138. 1995.tb03885.x.
Friedman M, Forgione H, Shanbhag V.Needle aspiration of metastatic melanoma[J].Acta Cytol,1980,24:7-15.
Velasco-Rodriguez D, Castellanos-Gonzalez M, Alonso-Dominguez JM, et al.[J].Br J Haematol,2013,162:432.DOI: 10.1111/bjh.12437.
Serrier C,Lesesve JF.metastatic malignant melanoma in the bone marrow.[J].Blood,2013,121:5.DOI: 10.1182/blood-2012-09-454546.




