间质型循环肿瘤细胞检测在结直肠癌术后微小残留病灶监测中的应用

康熙雄,主任医师、教授、博士生导师。曾任首都医科大学附属北京天坛医院实验诊断中心主任,首都医科大学临床检验诊断学系主任。主要从事临床免疫病、肿瘤实验室诊断和治疗等临床与研究工作。现任中国医师协会检验医师分会精准检测和精准诊断专家委员会主任委员、中国生物医学工程学会医学检验工程分会主任委员、中国医疗器械行业学会现场快速检测(POCT)分会主任委员、中国抗癌协会肿瘤标志物专委会循环肿瘤细胞专家组组长。曾任中国医师协会检验医师分会副主任委员、中国生物化学与分子生物学会临床应用分会会长、现场快速检测(POCT)分委员会会长、中国医师协会检验医师分会精准检测和精准诊断专家委员会第一届主任委员、中国医药生物技术协会生物芯片分会常务委员及北京市免疫试剂临床工程技术研究中心主任。

高阳,北京航空航天大学生物科学与医学工程学院医学博士。主要研究方向为循环稀有细胞检测分析仪和相关检测试剂产品的临床应用研究。以第一作者发表SCI文章5篇。参与国家及市级重点研究课题两项。
【摘要】目的 探索术后间质型循环肿瘤细胞(Mesenchymal Circulating Tumor Cell,MCTC)检测辅助结直肠癌患者术后微小残留病灶(Minimal Residual Disease,MRD)监测和预后评估临床诊断价值。方法 收集2018年1月至2019年12月147名接受手术治疗的结直肠癌患者外周血检测样本,使用CytoSorter®微流控纳米芯片法结合MCTC特异性抗体富集检测试剂,分析手术后MCTC检测辅助结直肠癌预后评估的可行性。结果 147例结直肠癌外周血MCTC检测结果显示,MCTC检出率为72.8%(107/147)。术后MCTC水平与患者年龄(P=0.4983)、性别(P=0.3177)、肿瘤发生位置(P=0.0715)、肿瘤浸润深度(P=0.4174)均无显著相关性,但与患者肿瘤淋巴结转移(P<0.0001)、临床病理分期(P<0.0001)具有显著相关性。发生远端转移的结直肠癌患者与未发生远端转移的结直肠癌患者术后MCTC数量存在显著差异(P<0.0001),MCTC数量较高的患者术后发生远端转移的风险较高。术后MCTC水平可以评估结直肠癌患者的无进展生存期和总生存期,MCTC≥3/4ml患者的无进展生存期(P<0.0001)和总生存期(P<0.0001)显著短于MCTC<3/4ml的结直肠癌患者。结论 术后间质型CTC检测可辅助结直肠癌患者预后的评估,间质型CTC的存在可能预示肿瘤转移的风险较高。
【关键词】间质型循环肿瘤细胞;结直肠癌;微小残留病灶;MRD;预后评估
结直肠癌是一种常见的严重危害人类健康的消化系统恶性肿瘤。我国最新统计结果显示,结直肠癌的发病率位居恶性肿瘤第4位,死亡率位居第5位[1]。近年来,规范化的多学科团队联合诊疗模式,极大地提高了结直肠癌患者的生存率。目前I期肠癌5年生存率可达到90%,II期可达到80%,III期也有60%左右的治愈率。早期和局部晚期结直肠癌以根治性手术治疗为主,但约50%的患者术后出现复发或远处转移[2],术后局部复发和转移仍是非转移性结直肠癌患者死亡的主要原因。微小残留病灶(Minimal Residual Disease,MRD)是指在患者接受治疗期间或之后,其体内仍有少量肿瘤细胞或者微小病灶的临床状态。临床MRD的检测可以用于评估治疗效果、警示复发转移风险和判断疾病预后等,意义重大。但因为微小残留病灶极小或残留肿瘤细胞量极少,通过传统影像学或其他实验方法很难检测到,因而需要灵敏度更高的检测技术。研究结果显示,循环肿瘤细胞(Circulating Tumor Cell,CTC)可以辅助肿瘤MRD的监测[3-4]。大量研究结果表明,CTC检测可作为结直肠癌预后评估的独立预测工具[5-7]。以往CTC检测结直肠癌预后评估研究大多基于上皮表型CTC或总CTC,间质表型CTC特异性富集检测辅助结直肠癌预后评估和转移监测的研究报道很少[8-9]。本研究采用CytoSorter® 循环肿瘤细胞分析仪联合细胞表面波形蛋白(Cell Surface Vimentin,CSV)间质型CTC富集检测用于结直肠癌MCTC特异性富集检测,并分析术后间质型循环肿瘤细胞(MCTC)与结直肠癌预后评估之间的关系,探索基于CSV的MCTC检测在结直肠癌术后MRD监测中的应用价值。现将结果报道如下。
一、研究对象与方法
1. 患者标本来源:收集2017年1至2019年12月在我院就诊的147例可接受手术治疗的初诊结直肠癌患者。所有结直肠癌患者均经组织病理学确诊。147例结直肠癌患者的平均年龄为(57.9±11.7)岁(20~87岁);其中男性93例,女性54例。病理类型:升结肠管状绒毛状腺瘤、乙状结肠癌、横结肠癌、直肠癌等。其中I期患者20例,II期患者60例,III期患者67例。纳入标准:(1)经影像学、病理学或细胞学确诊的结直肠癌患者;(2)无手术禁忌证;(3)具有完善的临床病例病理信息;(4)无严重心、肝、肾等疾病,无其他恶性肿瘤史;(5)自愿参加研究,并签署知情同意书的患者。排除标准:(1)孕期或哺乳期患者;(2)既往或现在患有其他肿瘤性疾病的患者;(3)依从性差,不能按期随访的患者;(4)不愿签署知情同意书的患者。本研究经医院伦理委员会审批通过(伦理批件号:(2017年)伦审试剂第(017)号)。
2. 研究方法:所有入组患者于术后4~6周采集外周血液样本,统一采用5ml肝素钠采血管,弃除初始2ml外周血,采集肘正中静脉血作为CTC检测标本,采血完毕后立即轻柔颠倒混匀5~8次,使抗凝剂与血液充分混匀。获取标本后需室温(15~30℃)保存,且需要在6h内进行CTC检测。使用CytoSorter® 循环肿瘤细胞分析仪(杭州华得森生物技术有限公司,WY-C3000型号)和间质型循环肿瘤细胞检测试剂盒(杭州华得森生物技术有限公司,批号F201801001,F201901001)进行CTC富集检测,具体检测流程参考试剂盒说明书进行。使用Nikon Ti-E倒置荧光显微镜进行CTC观察和细胞计数,并拍摄典型MCTC免疫荧光照片和明场照片。
MCTC检测结果的判定标准为:(1)细胞呈圆形、椭圆形或长型;细胞直径>10mm。荧光下细胞形态及边缘完整。光镜下可见完整细胞形态及细胞核。(2)免疫荧光染色:表现为绿色和蓝色的细胞判断为间质型循环肿瘤细胞,MCTC免疫荧光染色特性为CSV+/Hoechst+/CD45-;表现为橘色和蓝色的细胞判断为白细胞,白细胞免疫荧光染色特性为CSV-/Hoechst+/ CD45+。(3)结果由2位以上经培训的实验员判定,MCTC≥1/4ml判定为阳性。
3. 统计学分析方法:采用SPSS20.0统计软件对本研究数据进行统计学分析,计量资料采用均数±标准差(x±s)表示,计数资料采用百分率(%)表示,MCTC数量与结直肠癌患者临床病理特征的相关性分析采用x2检验,P<0.05为差异有统计学意义。
二、研究结果
1. 结直肠癌间质型CTC检测结果:采用CytoSorter® 微流控芯片循环肿瘤细胞检测系统结合CSV抗体捕获,可以高效富集检测结直肠癌患者的外周血间质型CTC(图1)。CSV阳性CTC(CSV+CTC)是被鉴定为CSV(FITC,绿色)阳性、Hoechst(蓝色)阳性、CD45(PE,橙色)阴性的细胞。
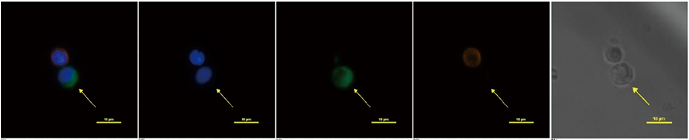
注:Merge:合并图;Hoechst:细胞核染色剂;CSV:细胞表面波形蛋白;CD45:白细胞共同抗原;FITC:异硫氰酸荧光素;PE:藻红蛋白。BF:明场。黄色箭头表示的细胞即为MCTC
图1. 结直肠癌间质型CTC免疫荧光检测结果图(比例尺代表10μm,x20)
本实验研究结果显示,CytoSorter® 微流控纳米芯片循环肿瘤细胞(CTC)分析系统联合CSV间质型CTC检测试剂,可高效进行各种类型、各分期结直肠癌间质型CTC富集鉴定。结直肠癌患者术后的147个外周血液样本CTC检测数量分布0~17/4ml,CTC检出率为72.8%(107/147),见图2。不同类型的结直肠癌和结直肠癌各个病理分期阶段均具有良好的MCTC检出。
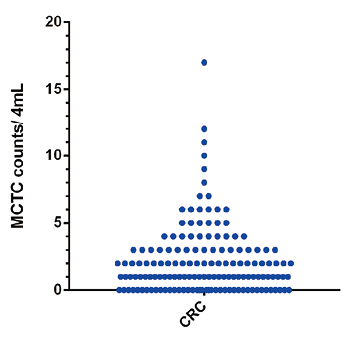
图2. 结直肠癌患者术后MCTC检测结果数量分布Merge Hoechst CSV-FITC CD45-PE BF
2. 结直肠癌患者手术治疗后MCTC水平与临床病理特征相关性:结直肠癌患者手术后进行外周血MCTC检测,将术后MCTC数量分别与患者年龄、性别、肿瘤发生位置、肿瘤浸润深度、淋巴结转移、临床病理分期进行相关性分析,结果显示,阈值设定为3时,术后MCTC水平与患者年龄(P=0.4983)、性别(P=0.3177)、肿瘤发生位置(P=0.0715)、肿瘤浸润深度(P=0.4174)无显著相关性,但与患者肿瘤淋巴结转移(P<0.0001)、临床病理分期(P<0.0001)具有显著相关性。见图3~8。
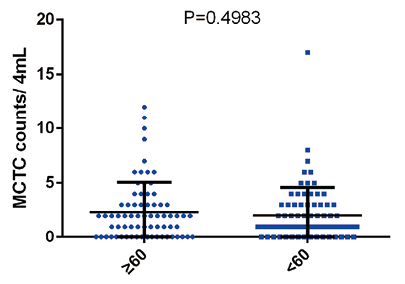
图3. 不同年龄结直肠癌患者MCTC数量差异分析
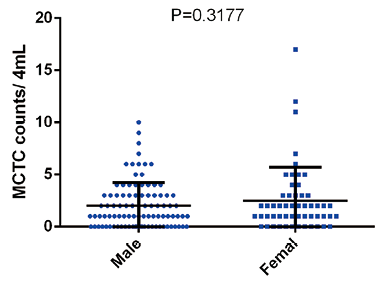
图4. 不同性别结直肠癌患者MCTC数量差异分析
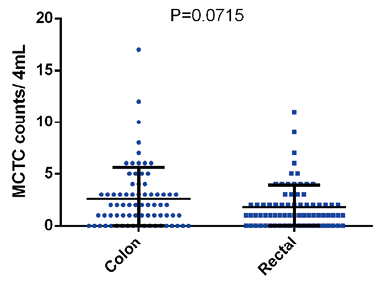
图5. 不同肿瘤原发病灶位置结直肠癌患者MCTC数量差异分析
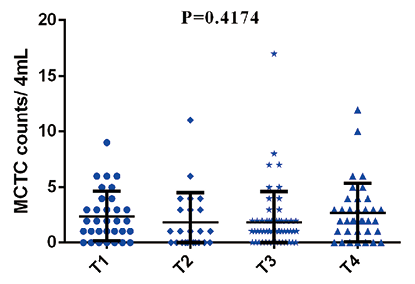
图6. 不同肿瘤浸润程度结直肠癌患者MCTC数量差异分析
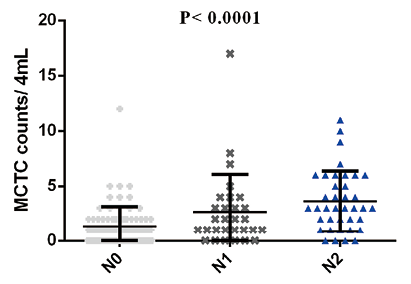
图7. 不同淋巴结转移程度结直肠癌患者MCTC数量差异分析
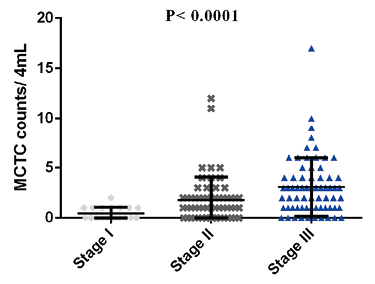
图8. 不同病理分期结直肠癌患者MCTC数量差异分析
3. 术后MCTC数量与结直肠癌转移的相关性:可手术的结直肠癌患者术后随访结果发现,MCTC数量较高的患者术后发生远端转移的风险较高,发生远端转移的结直肠癌患者与未发生远端转移的结直肠癌患者术后MCTC数量存在显著差异(P<0.0001),见图9。
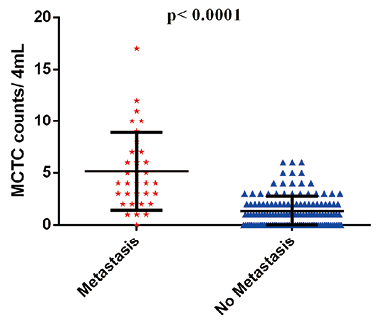
图9. 结直肠癌患者术后转移与非转移患者MCTC检测结果数量分布
4. 术后MCTC数量辅助结直肠癌预后评估:对所有入组患者进行跟踪随访,平均随访时间为(31.8±4.1)个月,使用术后MCTC数量分析可手术结直肠癌患者无进展生存期(PFS),结果显示,MCTC阈值设定为3时,MCTC≥3/4 ml的结直肠癌患者与MCTC<3/4ml的结直肠癌患者术后无进展生存期(P<0.0001)和总生存期(P<0.0001)存在显著差异。如图10、11所示。本研究结果显示,MCTC可以辅助结直肠癌患者术后预后的评估。
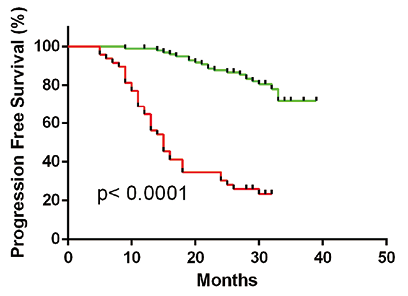
图10. 术后MCTC数量结直肠癌患者无进展生存期(PFS)分析
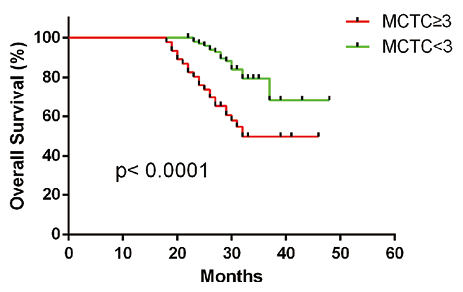
图11. 术后MCTC数量结直肠癌患者总生存期(OS)分析
三、分析与讨论
高度灵敏的液体活检分析,可用于检测和表征MRD,可反映在没有任何临床或放射学转移迹象的患者是否存在从原发病变扩散到远处器官的肿瘤细胞,或局部治疗后残留的肿瘤细胞,最终导致肿瘤局部复发或转移[10]。目前,结直肠癌(Colorectal Cancer,CRC)的主要治疗手段是根治性手术、化疗、放疗、靶向治疗等多学科综合治疗。尽管近年来CRC的疗效较前已有明显改善,以5-FU或Capetabine为基础的mFOLFOX6或CapeOX联合或不联合靶向治疗已大大延长了患者的生存期,但仍有28%~44%的患者治疗无效,约50%的患者术后复发或远处转移,并且过度化疗导致多种副作用,严重降低了患者的生活质量和生存期。针对CRC的早期诊断、疗效评估、预后评估、复发转移监测和疾病进展监测等环节尚缺少有效的生物标志物以及相关的动态监测技术,如何更精准地识别预后较差的患者或疾病进展迅速的患者,提高早期诊断效率,并最终从更积极的治疗中获益,是目前CRC诊治中的难题之一。CTC是指因自发或诊疗操作中由原发灶或转移灶释放入外周血循环,并且逃离了宿主免疫杀伤,能在患者外周血检测到的异质性肿瘤细胞。基于上皮-间质转化(Epithelial-to- mesenchymal transition,EMT)和细胞表面表达标志物的不同,CTC分为3种表型:上皮表型CTC、上皮间质混合表型CTC和间质表型CTC。通过外周循环血液检测CTC,为指导肿瘤的治疗、评估肿瘤的治疗效果以及监测患者预后提供可靠依据,目前作为液体活检方法之一,具有重要的临床价值。
CTC临床应用的瓶颈在于其富集技术及其富集效率,微流控芯片CTC捕获是目前最先进、最主流、富集效率最高、完美满足临床应用与科研应用的一种富集技术。本研究使用的CytoSorter® CTC分析技术平台采用的就是微流控纳米芯片CTC富集技术。传统的结直肠癌CTC临床应用研究,多基于上皮表型CTC或总CTC,愈来愈多的研究发现,间质表型CTC辅助肿瘤预后评估[11]、疗效监测[12]、复发转移监测[13]和疾病进展监测[14]等领域具有较高的临床诊断价值。本研究使用细胞表面波形蛋白(Cell Surface Vimentin,CSV)联合CytoSorter® CTC分析技术平台对结直肠癌间质表型CTC进行富集检测,与传统基于EpCAM的结直肠癌上皮型CTC检出率不足50%相比[15-16],本研究基于CSV的结直肠癌术后间质型CTC检出率可达72.8%(107/147),这对于结直肠癌辅助诊断可能具有重要的临床意义。
目前,CTC检测对非转移性结直肠癌的预后评估临床诊断价值尚存争议,尤其是采样时间点的选择,尚无统一定论。但总体上来说,大多数研究结果支持CTC可以辅助非转移性结直肠癌患者的预后评估。Tan等[17]纳入15篇公开研究,对包含3129例符合选择标准的结直肠癌患者的文献进行荟萃分析后发现,存在CTC是CRC患者生存结局较差的独立预后因子。总体分析结果表明,CTC的存在与生存期(总生存期:HR=2.36,95% CI:1.87~2.97;P=0.006)以及疾病进展(无进展生存期:HR=1.83,95% CI:1.42~2.36;P<0.00001)显著相关。关于CTC检测的时间点,大多数研究认为术后CTC检测更能预测结直肠癌患者的生存状态。Yang等[18]对211例Ⅰ~Ⅲ期结直肠癌的研究结果发现,术后CTC阳性是不良预后的独立预测指标,而术前CTC阳性与预后无关;术后CTC阳性的患者复发风险高于术前CTC阳性的患者。曹霞等[19]对67例早中期结直肠癌患者,分别采集患者根治性手术前24h、术后3个月以及对照组的外周静脉血,前瞻性研究结果显示,术前CTC不能预测早中期结直肠癌患者的预后,但术后CTC可以独立预测早中期结直肠癌患者的预后;动态监测手术前后CTC 的变化也可以预测早中期结直肠癌患者的预后。王丽丽等[20]对99例CRC患者术后4~8周且辅助治疗前采集外周血进行CTC检测后发现,在术后CRC患者中,CTC数量与预后不良有关,对肿瘤复发转移评估具有一定的价值和临床意义。关于术后多久采集样本问题,不同研究略有差异,结合临床实践和既往研究成果,我们认为术后4~6周更适合CTC预后的评估。本研究结果显示术后4~6周CTC检测可以评估结直肠癌患者的预后状态。本研究也是首次采用间质表型CTC特性检测辅助非转移性结直肠癌预后评估,本研究结果基本上与已发表文献的研究结果相同,MCTC≥3的患者的无进展生存期显著短于MCTC<3的结直肠癌患者(P<0.0001)。术后进行CTC检测具有重要临床意义,可以独立预测非转移性结直肠癌的进展和生存,从而确定治疗方案;还可以在治疗过程中实时监测治疗进程和效果,对治疗方案加以修正,为个体化治疗提供有用参考。
结直肠癌术后复发、转移是影响预后的重要因素,其中微转移是肿瘤远处转移的早期事件。如何早期发现结直肠癌术后复发转移,如何快速评估结直肠癌术后是否需要辅助化疗及对化疗药物敏感性,在疾病进展前及时有效地改进治疗方案,已经成为CRC治疗的重点及难点之一。肿瘤细胞能够在切除原发灶手术的过程中脱落进入循环系统,增加了转移的可能性。Park等[21]分别在CRC手术前后进行外周血CTC检测,发现CTC数目手术后较手术前有增加的趋势,研究结果显示手术可能在一定程度上促进肿瘤细胞的血液播散。类似的研究也发现,手术操作后48h内患者的CTC数目上升,若术后CTC持续存在或较前增加,则是复发的危险因素[22]。本研究结果也显示,发生远端转移的结直肠癌患者与未发生远端转移的结直肠癌患者术后MCTC数量存在显著差异(P<0.0001),MCTC数量较高的患者术后发生远端转移的风险较高。由于自发性细胞凋亡、干预措施,如辅助化疗等原因,只有少数随着循环迁移至其他组织器官并且可以抵御自身免疫攻击、逃避免疫识别的肿瘤细胞才能获得转移潜能。因此,从术前到术后阶段连续检测CTC,并进行CTC的分子分型分析,识别具有转移潜能CTC亚群具有重要意义。对于结直肠癌患者术后或化疗治疗阶段长期动态监测CTC,可以对患者预后进行初步评估,提示临床医生及时指导调整化疗方案。本研究结果显示直肠癌患者属于术后CTC检测,结直肠癌术后依然存在少量CTC,提示患者术后微小残留病灶MRD存在,进而导致肿瘤转移和预后不佳。
结直肠癌(CRC)患者中隐匿性微小残留病的存在对患者的预后较大的影响。微小残留病灶在CRC的疾病复发和转移形成中起主要作用。CTC检测越来越多地用于临床实践中CRC患者的疾病监测。未来可以使用微小残留病灶来识别有风险的患者群体,他们可能会从个性化的治疗方案中受益[23]。本研究结果显示,MCTC阳性与CRC患者术后的预后不良有关,通过外周血液MCTC检测对CRC术后复发转移评估具有一定的价值和临床意义。由于本研究为单中心前瞻性研究,样本量有限,随访时间短,临床变量对生存率的统计学影响可能会受到限制。因此,需要进一步大规模的前瞻性试验来确认CTC在CRC术后复发转移监测和预后评估中的作用。
参考文献
孙可欣, 郑荣寿, 张思维, 等. 2015年中国分地区恶性肿瘤发病和死亡分析[J]. 中华肿瘤杂志, 2019, 41(1): 19-28.
Heinemann V, von Weikersthal LF, Decker T, et al. FOLFIRI plus cetuximab versus FOLFIRI plus bevacizumab as first-line treatment for patients with metastatic colorectal cancer (FIRE-3): a randomised, open-label, phase 3 trial [J]. Lancet Oncol, 2014, 15 (10): 1065-1075.
Wu CY, Lee CL, Wu CF, et al. Circulating tumor cells as a tool of minimal residual disease can predict lung cancer recurrence: a longitudinal, prospective trial[J]. Diagnostics (basel),2020, 10(3):144.
Ko JM, Vardhanabhuti V, Ng WT, et al. Clinical utility of serial analysis of circulating tumour cells for detection of minimal residual disease of metastatic nasopharyngeal carcinoma[J]. Br J Cancer,2020, 123(1):114-125.
Huang X, Gao P, Song Y, et al. meta-analysis of the prognostic value of circulating tumor cells detected with the CellSearchSystem in colorectal cancer[J]. BMC Cancer, 2015, 15: 202.
Nanduri LK, Hissa B, Weitz J, et al. The prognostic role of circulating tumor cells in colorectal cancer[J]. Expert Rev Anticancer Ther, 2019, 19(12): 1077-1088.
中国研究型医院学会微创外科学专业委员会. 循环肿瘤细胞检测在结直肠癌中的应用专家共识(2018)[J]. 腹腔镜外科杂志, 2019, 24(1): 74-80.
Tieng FY, Abu N, Nasir SN, et al. Liquid biopsy-based colorectal cancer screening via surface markers of circulating tumor cells[J]. Diagnostics (basel), 2021, 11(11):2136.
Wu F, Zhu J, Mao Y, et al. Associations between the epithelial-mesenchymal transition phenotypes of circulating tumor cells and the clinicopathological features of patients with colorectal cancer[J]. Dis Markers, 2017, 2017:9474532.
Pantel K, Alix-Panabières C. Liquid biopsy and minimal residual disease - latest advances and implications for cure[J]. Nat Rev Clin Oncol, 2019, 16(7):409-424.
Satelli A, Batth IS, Brownlee Z, et al. Potential role of nuclear PD-L1 expression in cell-surface vimentin positive circulating tumor cells as a prognostic marker in cancer patients[J]. Sci Rep, 2016, 6: 28910.
Satelli A, Brownlee Z, Mitra A, et al. Circulating tumor cell enumeration with a combination of epithelial cell adhesion molecule- and cell-surface vimentin-based methods for monitoring breast cancer therapeutic response[J]. Clin Chem, 2015, 61(1): 259-66.
Zhang S, Wu T, Peng X, et al. Mesenchymal phenotype of circulating tumor cells is associated with distant metastasis in breast cancer patients[J]. Cancer Manag Res, 2017, 9:691-700.
Satelli A, Batth I, Brownlee Z, et al. EMT circulating tumor cells detected by cell-surface vimentin are associated with prostate cancer progression[J]. Oncotarget, 2017, 8(30): 49329-49337.
Seeberg LT, Waage A, Brunborg C, et al. Circulating tumor cells in patients with colorectal liver metastasis predict impaired survival[J]. Ann Surg, 2015, 261(1):164-171.
Gorges TM, Stein A, Quidde J, et al. Improved detection of circulating tumor cells in metastatic colorectal cancer by the combination of the cellsearch® system and the adnaTest® [J]. PLoS One, 2016, 11(5): e0155126.
Tan Y, Wu H. The significant prognostic value of circulating tumor cells in colorectal cancer: A systematic review and meta-analysis[J]. Curr Probl Cancer, 2018, 42(1):95-106.
Yang C, Shi D, Wang S, et al. Prognostic value of pre- and post-operative circulating tumor cells detection in colorectal cancer patients treated with curative resection: a prospective cohort study based on ISET device[J]. Cancer Manag Res, 2018, 10: 4135-4144.
曹霞, 吴伟, 赵小玉, 等. 早中期结直肠癌手术前后外周血循环肿瘤细胞的监测及预后分析[J]. 中山大学学报(医学版), 2019, 40(4): 604-614.
王丽丽, 刘峰, 张燕捷, 等. 结直肠癌术后循环肿瘤细胞检测的临床意义[J]. 中华解剖与临床杂志, 2019, 24(6): 588-595.
Park SY, Chol GS, Park JS, et al. Influence of surgical manipulation and surgical modality on the molecular detection of circulating tumor cells from colorectal cancer[J]. J Korean Surgical Society, 2012, 82(6) : 356 -364.
Peach G, Kim C, Zacharakis E, et al. Prognostic significance of circulating tumour cells following surgical resection of colorectal cancers: A systematic review[J]. Bri J Cancer, 2010, 102(9): 1327-1334.
Bork U, Grützmann R, Rahbari NN, et al. Prognostic relevance of minimal residual disease in colorectal cancer[J]. World J Gastroenterol 2014, 20(30): 10296-10304.




