镰刀菌血流感染所致急性淋巴细胞白血病缓解后角膜炎病例实验室诊断分析

杨丽华,医学博士,南方医科大学珠江医院儿科中心副主任,小儿血液科、小儿普内科主任。主要从事小儿白血病和实体瘤的诊治。兼任中华医学会儿科分会临床药理学组副主任委员、肿瘤学组委员,中国抗癌协会小儿肿瘤专委会委员等。

龙军,主任技师、硕士研究生导师。现就职南方医科大学珠江医院检验医学部。学术兼职:中国微生物学会临床微生物学专业委员会青年委员、真菌专业组常委、中国菌物学会医学真菌专业委员会委员、中国微生物学会人兽共患病病原学专业委员会儿童病原学组委员、广东省预防医学会微生物与免疫学组常委、广东省药学会抗感染用药专家委员会委员。美国印第安纳大学和普渡大学附属医院病理部访问学者,康奈尔大学、纽约凯瑟琳-纪念肿瘤医院、约翰-霍普金斯医院、梅奥医学中心短期交流。在SCI、核心期刊上发表论著40余篇,SCI收录8篇。主持或主要参与国家自然基金、广东省科技攻关项目、广东省自然基金8项,参加国家科技部攻关项目和军队“十五”指令性课题各1项。
【摘要】镰刀菌是一种广泛分布于土壤和植物的有丝分裂孢子真菌。在免疫功能严重低下的人群中,可能继发播散性镰刀菌感染。本文报道了1例镰刀菌血流感染所致急性淋巴细胞白血病缓解后角膜炎患者,其首检通过血培养新技术报告为阳性,而宏基因组二代测序(mNGS)检测结果报阴。最终VITEK MS质谱检测结果为茄病镰刀菌。结合本次mNGS漏诊的病例报道和文献回顾可以看出,与mNGS诊断方法相比,血培养新技术在血流感染的罕见病原体的鉴别鉴定方面具有独特优势,在感染性疾病诊断和治疗中的临床应用前景广阔。
【关键词】血流感染;镰刀菌属;血培养新技术;二代测序
镰刀菌是一种广泛分布于土壤和植物的有丝分裂孢子真菌。1973年Cho等[1]报道了1例急性髓系白血病患儿的播散性镰刀菌血流感染病例,首次发现镰刀菌可以感染人类。在免疫功能正常人群中,一般为局部感染;而在免疫功能严重低下的人群中,会继发播散性镰刀菌感染。大约50%的侵袭性镰刀菌病病例是由茄病镰刀菌复合体引起,其次是尖孢镰刀菌和藤仓镰刀菌[2]。播散性镰刀菌病总体死亡率高达70-100%[3, 4],治疗成功的关键是早期诊断,逆转免疫抑制,尽早给予正确的抗真菌治疗。
目前镰刀菌感染的主要诊断方法是血培养或组织病理学检查(金标准)再结合宿主因素和临床特征;在角膜炎诊断中,角膜刮片的直接镜检和培养是常用的手段;而血液检测血清半乳甘露聚糖试验有助于播散性感染的诊断。近年实时荧光定量PCR等快速检测方法也常用于镰刀菌的早期诊断。虽然组织病理学检查可确诊镰刀菌,但其菌丝与曲霉属相似,难与其他丝状透明真菌鉴别[4, 5],故需结合其他指标提高精确率和特异性。本文报道了1例镰刀菌血流感染所致急性淋巴细胞白血病缓解后角膜炎患者,结合我院最新的临床数据和文献概述,探讨血培养相比mNGS检测的优势,以及血培养新技术对提升镰刀菌等疑难菌的检出能力及其临床价值。
一、典型病例介绍
患儿,女,5岁,确诊急性淋巴细胞白血病8月余,在本院儿童血液病区已完成两次化疗,第二次化疗(2021年11月29日)后患儿出现发热,伴口腔粘膜大片红肿破溃,予舒普深、万古霉素、泊沙康唑抗感染。2021年12月27日患儿突然出现头痛、右眼疼痛,伴右眼视物不清、畏光、流泪,查体右眼角膜浑浊,结膜充血,双眼无异常分泌物,无呕吐,无腹痛,胃纳稍差,出现发热,体温达39.2℃,无寒战,四肢冰凉。请眼科协助会诊,初步考虑以下可能:1、双眼继发性青光眼;2.右眼前葡萄膜炎;3.右眼葡萄膜白血病浸润。患儿既往史,用药史,个人史等均无异常。12月28日使用新血瓶(FAN Plus)留取血液送血培养,并行宏基因组二代测序(mNGS),三天后血培养单瓶报阳,而两天后mNGS结果报阴。根据血培养涂片镜下结果(图1)及菌体染色结果(图2),怀疑是镰刀菌感染;2022年01月02日VITEK MS质谱检测结果为茄病镰刀菌。01月07日进行第二次mNGS,结果为阳性。随后进行药敏试验:首推荐伏立康唑:8μg/ml;两性霉素B:8μg/ml。根据药敏结果,使用伏立康唑抗真菌治疗(200mg限,6mg/kg静滴q12 h),抗感染有效。
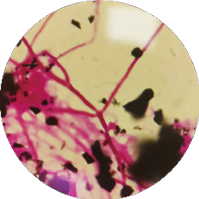
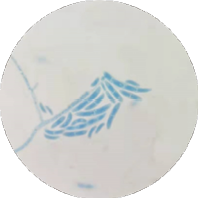
图1. 阳性血培养革兰染色 图2. 培养菌落乳酸酚棉蓝染色
二、讨论与文献分析
1. 镰刀菌血流感染:镰刀菌是一种机会致病菌,可引起局部感染如甲真菌病、真菌性角膜炎、浅表皮肤病变、眼内炎、腹膜炎、关节炎[6]。对于血液恶性肿瘤、再生障碍性贫血、器官移植或接受化疗的患者,镰刀菌可引起侵袭性真菌感染。镰刀菌感染的临床表现主要取决于真菌的感染途径和宿主的免疫系统状态[4],持续发热和皮肤病变是其主要症状[7]。在免疫抑制和急性髓系白血病患者中,镰刀菌感染的发生率显著增加,是仅次于曲霉菌的霉菌感染致病菌[8]。近期研究表明,镰刀菌属多在免疫抑制患者中引起真菌血症[9-11]。在这些免疫功能低下的患者中,播散性镰刀菌病占镰刀菌属感染的70%[12]。本案例患儿的血培养报阳,且血培养涂片镜下怀疑镰刀菌。但是,镰刀菌在环境中广泛存在,检出的镰刀菌是否能确定为感染?我们结合临床特征和文献报道判断是镰刀菌引起血流感染,随后采取伏立康唑抗真菌治疗策略,抗感染有效。
2. 血培养技术和二代测序技术:血培养方法是从患者静脉采血,并将其注入含有培养基的血培养瓶中,经培养是否有病原微生物生长,来确定导致患者感染的微生物(细菌或真菌)是否已经侵入患者的血液。血培养能为血流感染和可能存在脓毒血症的患者的诊断和治疗提供重要线索[13]。通过阳性血培养能确定存在病原菌,并进一步对病原菌做抗菌药物敏感性试验,并尽早地开始有效的抗菌药物治疗,优化治疗方案,对于患者预后有重要影响。2021年脓毒症和脓毒症休克管理国际指南[14]建议在开始抗菌药物治疗前,应用血培养等常规微生物培养进行诊断。因此血培养方法仍然是诊断细菌和真菌血症的不完美的金标准。
镰刀菌在体内具有游离孢子,促进其在血液中传播与生长,侵袭性镰刀菌病血液培养多为阳性[4]。近年来,国内外多个儿童和成人血流感染的病例研究[15-17]都报道了通过血培养发现镰刀菌感染的病例。2020年欧洲医学真菌学联盟(ECMM)在《临床真菌实验室内诊断突破性真菌感染的共识声明》中报道阳性血培养见于镰刀菌病、多节育莱孢霉和由土曲霉引起的侵袭性曲霉病(invasive aspergillosis,IA)[18]。本病例中,患儿血培养首检报阳,而NGS首检报阴,这让我们进一步思考NGS在血液样本检测的局限性。
二代基因测序(NGS)也称为高通量测序或大规模并行测序,是一种允许数千到数十亿个DNA片段同时独立测序的技术,NGS在临床微生物检测中的应用包括mNGS[19]。2014年,mNGS首次用于临床感染患者的病原学诊断。目前,mNGS技术在检测临床常见感染致病菌上己经有广泛的应用报道[20]。从文献可知,mNGS直接检测脑脊液、肺泡灌洗液、关节液等无菌体液呈现出良好的灵敏度和特异性。但是,血流感染的异质性较大,目前还缺乏针对血流感染患者的大样本mNGS检测的诊断效能研究。
2019年,《宏基因组分析和诊断技术在急危重症感染应用的专家共识》指出,mNGS对具有较厚细胞壁的病原微生物如真菌感染,其核酸提取效率较低,导致临床检出率和敏感性较低[21]。这可能是本例镰刀菌血流感染患儿mNGS首检漏检的一个原因。另外,用于mNGS检测的血样本约在5ml以内,我们推测这样的采集量对于早期少量致病菌的顺利检出有一定难度。而且,共识也提到由于mNGS信息量大,对于罕见病原体、胞内菌等,可能因检出序列数少、微生物丰度低,而未能在报告中列举。
2021年一项由斯坦福大学牵头的多中心回顾性队列研究发现,在82例疑似感染的患者中,血浆游离DNA的mNGS对传染病诊断产生正向影响的仅占7.3%(6例)。除了对临床诊断的影响有限外,mNGS的临床应用也面临诸多难题,比如检测成本较高、缺乏验证其可靠性和优越性的规范化大样本研究、缺乏统一的质控标准和规范的测序流程、致病原与背景菌鉴别困难、高质量的样本储存和运输条件要求等[22]。所以mNGS不太可能在短时间内取代传统病原学检测方法成为主导检查技术[23, 24]。
2020年,《中国宏基因组学第二代测序技术检测感染病原体的临床应用专家共识》[25]建议,对于怀疑血流感染的患者,在留取血培养样本的同时,留存用于mNGS检测的血样本。若血培养3天未获得明确的病原学依据,且经验性抗感染疗效欠佳,可送检标本进行mNGS检测。因此,mNGS可作为传统血培养的重要辅助手段。
3. 血培养新技术—抗生素吸附性能更优异的新一代血培养瓶:血流感染严重危及生命,其诊断和治疗过程就是和时间赛跑。每延迟1小时使用正确的抗菌药物,患者死亡率增加7.6%[26]。实验室及时检出感染菌并提供可靠的药敏数据,可协助医生选择最佳治疗方案。作为诊断菌血症和真菌血症的金标准,血培养也是诊断血流感染的重要实验室检测方法[27]。但是,超过40%的住院患者在血培养标本采集前已接受过抗菌药物治疗[28, 29]。根据美国临床实验室标准化学院(CLSI)发布的血培养国际指南—CLSI M47-A[30],血流感染和疑似脓毒血症患者使用抗菌药物后,其血培养病原体的检出率有所降低[31, 32],在血培养瓶中添加抗菌药物吸附剂可提升对使用抗菌药物治疗的患者血液中病原微生物的检出率[30]。近年来,随着临床多重耐药菌的出现和抗菌药物的快速迭代,首选和常用的抗菌药物发生了重大变化。根据2019年中山大学肿瘤防治中心的统计数据[33],碳青霉烯类抗菌药物、万古霉素、达托霉素、含酶复合抑制剂等是目前医院血流感染患者抗感染治疗的首选药物。临床亟需对此类高阶抗生素吸附性能更优的血培养瓶。2019年,新一代血培养瓶FA Plus和FN Plus正式进入中国市场。新血瓶内含新型抗菌药物吸附材料APB多聚离子吸附珠,通过离子交换、范德华力和共价键三种途径吸附多种尺度大小的抗菌药物[34],包括头孢菌素、亚胺培南、美罗培南、达托霉素、头孢洛林、卡泊芬净等高阶抗生素及抗真菌药物。
自2021年5月我院引入新血瓶进行血培养以来,病原菌的检出能力获得明显提升:血培养上半年阳性率12.6%,下半年阳性率14.4%,半年阳性病例数增加221例。而且,在全院血培养送检前十五的临床科室中,有十二个科室的血培养阳性检出率有明显提升。同时,血培养检出复合病原菌的比例从原来的1.96%,上升到5.33%,并且检出了十几种过去从未通过本院血培养检出的少见菌/疑难菌,如嗜血马赛菌,皮疽诺卡菌,香港海鸥菌,小克银汉毛霉菌,迟缓埃格特菌,亚特兰大莫拉菌,弯曲菌,脓肿分枝杆菌,死亡梭杆菌,以及本次案例中发现的镰刀菌等。
对于脓毒症患者,微生物的早期检测与更好的预后息息相关[35]。检测时间(Time to Detection,TTD)或报阳时间是决定血液培养瓶性能的一个重要参数。文献也报道了新血瓶对苛养菌(流感嗜血杆菌、肺炎链球菌、脑膜炎奈瑟菌)的平均检出时间分别缩短68.24、2.72和2.08小时[33]。这可能是由于肉汤配方和吸附剂的成分改变,更有利于苛养菌的生长。而且,与活性炭吸附材料的血培养瓶相比,新血瓶报阳时间也明显缩短[33, 37]。同时,新血瓶比标准瓶更易分离出包括革兰阴性菌在内的有临床意义的细菌,且与标准需氧和厌氧瓶相比,显著缩短了报阳时间[37]。此外,新血瓶也更适合接受化疗的患者标本以及低温保存的标本[38]。
三、结论与展望
结合病例报告和文献回顾可以看出,血培养新技术能提高传统血培养对镰刀菌等疑难菌的实验室诊断能力,与mNGS诊断方法相比,在发现引起血流感染的罕见病原体方面具有独特优势。其次,血培养新技术能提升血培养阳性检出率,检出更多对抗菌药物敏感的细菌,呈现更真实的耐药监测数据,从而为更好地治疗提供更多抗菌药物使用的可能性。未来,血培养新技术在危重症等特殊人群的病原体诊断中蕴含巨大潜力。对于普遍已进行预防性抗感染治疗的危重症患者,使用新血瓶送检可缩短因抗菌药物摄入导致的报阳延迟,缩短血培养阳性报告时间,有助于临床进一步精准调整抗感染治疗方案。随着精准医疗时代的到来,血培养新技术在感染性疾病早期诊断和治疗中的临床应用前景广阔。
参考文献
Cho CT, Vats TS, Lowman JT, Brandsberg JW, Tosh FE. Fusarium solani infection during treatment for acute leukemia. The Journal of pediatrics. 1973;83(6):1028-31.
van Diepeningen AD, Al-Hatmi AMS, Brankovics B, de Hoog GS. Taxonomy and Clinical Spectra of Fusarium Species: Where Do We Stand in 2014? Current Clinical Microbiology Reports. 2014;1(1):10-8.
史俊艳, 徐英春. 镰刀菌感染的流行病学及其诊治进展. 中国真菌学杂志. 2009;4(02):124-8.
Nucci M, Anaissie E. Fusarium infections in immunocompromised patients. Clinical microbiology reviews. 2007;20(4):695-704.
李天文, 麦友刚, 汤昔康. 骨髓增生异常综合征化疗后发生播散性镰刀菌感染1例病例报告. 中国循证儿科杂志. 2018; 13(01): 50-3.
Musa MO, Al Eisa A, Halim M, Sahovic E, Gyger M, Chaudhri N, et al. The spectrum of Fusarium infection in immunocompromised patients with haematological malignancies and in non-immunocompromised patients: a single institution experience over 10 years. British journal of haematology. 2000;108(3):544-8.
Nelson PE, Dignani MC, Anaissie EJ. Taxonomy, biology, and clinical aspects of Fusarium species. Clinical microbiology reviews. 1994;7(4):479-504.
Pagano L, Caira M, Candoni A, Offidani M, Fianchi L, Martino B, et al. The epidemiology of fungal infections in patients with hematologic malignancies: the SEIFEM-2004 study. Haematologica. 2006;91(8):1068-75.
Muhammed M, Anagnostou T, Desalermos A, Kourkoumpetis TK, Carneiro HA, Glavis-Bloom J, et al. Fusarium infection: report of 26 cases and review of 97 cases from the literature. Medicine. 2013;92(6):305-16.
Dabas Y, Bakhshi S, Xess I. Fatal Cases of Bloodstream Infection by Fusarium solani and Review of Published Literature. Mycopathologia. 2016;181(3-4):291-6.
Campo M, Lewis RE, Kontoyiannis DP. Invasive fusariosis in patients with hematologic malignancies at a cancer center: 1998-2009. The Journal of infection. 2010;60(5):331-7.
Nucci M, Marr KA, Queiroz-Telles F, Martins CA, Trabasso P, Costa S, et al. Fusarium infection in hematopoietic stem cell transplant recipients. Clinical infectious diseases : an official publication of the Infectious Diseases Society of America. 2004;38(9):1237-42.
Weinstein MP, Doern GV. A Critical Appraisal of the Role of the Clinical Microbiology Laboratory in the Diagnosis of Bloodstream Infections. Journal of clinical microbiology. 2011;49(9 Suppl):S26-S9.
Evans L, Rhodes A, Alhazzani W, Antonelli M, Coopersmith CM, French C, et al. Surviving sepsis campaign: international guidelines for management of sepsis and septic shock 2021. Intensive care medicine. 2021;47(11):1181-247.
Ning JJ, Li XM, Li SQ. Disseminated Fusarium bloodstream infection in a child with acute myeloid leukemia: A case report. World journal of clinical cases. 2021;9(21):6049-55.
孙士佳, 宋为娟. 爆燃伤患者血流感染层生镰刀菌1例. 临床检验杂志. 2022;40(05):396-8.
Rajabzadeh A, Shokri D, aboutalebian S, Morovati H, Mohammadi A, Eshraghi Samani R, et al. A Fatal Case of Bloodstream Infection by Fusarium Solani in a Patient with Adrenocortical Carcinoma From Isfahan, Iran. 2020;13(2):e98610.
Jenks JD, Gangneux JP, Schwartz IS, Alastruey-Izquierdo A, Lagrou K, Thompson Iii GR, et al. Diagnosis of Breakthrough Fungal Infections in the Clinical Mycology Laboratory: An ECMM Consensus Statement. Journal of fungi (basel, Switzerland). 2020;6(4).
Gu W, Miller S, Chiu CY. Clinical metagenomic Next-Generation Sequencing for Pathogen Detection. Annual review of pathology. 2019;14:319-38.
Capobianchi MR, Giombini E, Rozera G. Next-generation sequencing technology in clinical virology. Clinical microbiology and infection : the official publication of the European Society of Clinical Microbiology and Infectious Diseases. 2013;19(1):15-22.
宏基因组分析和诊断技术在急危重症感染应用的专家共识. 中华急诊医学杂志. 2019(02):151-5.
车洁, 陈霞, 李娟, 卢金星. 细菌耐药性检测技术方法及其应用. 疾病监测. 2017;32(09):757-63.
Dusko Ehrlich S. metagenomics of the intestinal microbiota: potential applications. Gastroentérologie Clinique et Biologique. 2010;34:S23-S8.
Greninger AL. The challenge of diagnostic metagenomics. Expert review of molecular diagnostics. 2018;18(7):605-15.
《中华传染病杂志》编辑委员会. 中国宏基因组学第二代测序技术检测感染病原体的临床应用专家共识[本文附更正]. 中华传染病杂志. 2020;38(11):681-9.
Gaieski DF, Mikkelsen ME, Band RA, Pines JM, Massone R, Furia FF, et al. Impact of time to antibiotics on survival in patients with severe sepsis or septic shock in whom early goal-directed therapy was initiated in the emergency department. Critical care medicine. 2010;38(4):1045-53.
Kumar A, Roberts D, Wood KE, Light B, Parrillo JE, Sharma S, et al. Duration of hypotension before initiation of effective antimicrobial therapy is the critical determinant of survival in human septic shock. Critical care medicine. 2006;34(6):1589-96.
Chung Y, Kim IH, Han M, Kim HS, Kim HS, Song W, et al. A comparative evaluation of BACT/alert FA PLUS and FN PLUS blood culture bottles and BD BACTEC Plus Aerobic and Anaerobic blood culture bottles for antimicrobial neutralization. European journal of clinical microbiology & infectious diseases : official publication of the European Society of Clinical Microbiology. 2019;38(12):2229-33.
Roh KH, Kim JY, Kim HN, Lee HJ, Sohn JW, Kim MJ, et al. evaluation of BACTEC Plus aerobic and anaerobic blood culture bottles and BacT/alert FAN aerobic and anaerobic blood culture bottles for the detection of bacteremia in ICU patients. Diagnostic microbiology and infectious disease. 2012;73(3):239-42.
Institute. CaLS. Principles and procedures for blood cultures[S]. M47-A: CLSI; 2007.
Grace CJ, Lieberman J, Pierce K, Littenberg B. Usefulness of blood culture for hospitalized patients who are receiving antibiotic therapy. Clinical infectious diseases : an official publication of the Infectious Diseases Society of America. 2001;32(11):1651-5.
Rand KH, Beal SG, Rivera K, Allen B, Payton T, Lipori GP. Hourly Effect of Pretreatment With IV Antibiotics on Blood Culture Positivity Rate in Emergency Department Patients. Open forum infectious diseases. 2019;6(5):ofz179.
郑炘, 黄绮, 邢珊, 谭肖鹂, 戴淑琴, 刘万里, et al. 2种抗菌药物吸附材料血培养瓶BacT/alert检测平台病原体检出能力比较. 检验医学. 2021;36(12):1258-63.
Yoo IY, Chun S, Song DJ, Huh HJ, Lee NY. Comparison of BacT/alert FAN and FAN Plus Bottles with Conventional Medium for Culturing Cerebrospinal Fluid. Journal of clinical microbiology. 2016;54(11):2837-40.
Barenfanger J, Graham DR, Kolluri L, Sangwan G, Lawhorn J, Drake CA, et al. Decreased mortality associated with prompt Gram staining of blood cultures. American journal of clinical pathology. 2008;130(6):870-6.
Miller N, Brassinne L, Allemeersch D. Implementation of the new VIRTUO blood culture system: evaluation and comparison to the 3D system using simulated blood cultures. Acta clinica Belgica. 2018;73(1):16-20.
Lee DH, Kim SC, Bae IG, Koh EH, Kim S. Clinical evaluation of BacT/alert FA plus and FN plus bottles compared with standard bottles. Journal of clinical microbiology. 2013;51(12):4150-5.
Wright C. Validation of BacT/alert fan plus bottles used for contamination testing of haematopoietic progenitor cells. Cytotherapy. 2013;15(4):S28.




