临床检验结果互认的意义与检验医师参与临床沟通的途径

苏建荣,主任医师、教授、博士生导师。现任首都医科大学附属北京友谊医院检验科主任;兼任中国医师协会检验医师分会委员,北京医师协会检验医师分会常务理事,中华检验医学杂志编委等职。主要专业研究方向临床微生物学,曾发表SCI及中文核心期刊论文80余篇。
2006年,我国提出“在医疗机构间互认医学检验结果,对于合理、有效利用卫生资源,降低患者就诊费用具有重要意义”。2010年,我国卫生行政管理部门发布了“关于加强医疗质量控制中心建设推进同级医疗机构检查结果互认工作的通知”,再次强调检验结果互认。2022年3月1日,国家卫健委等部门正式颁布了《医疗机构检查检验结果互认管理办法》,标志着检验结果互认时代正式来临。在国家政策的主导下,各地根据《医疗机构临床实验室管理办法》稳步推进实验室检验结果互认工作,坚持以保障质量安全为底线、以质量控制合格为前提、以降低患者负担为导向、以满足诊疗需求为根本、以接诊医师判断为标准,藉此契机努力促进检验医学的高质量发展和医疗资源的有效利用。
一、检验结果互认促进检验医学高质量发展
检验结果互认的前提是检验和报告的同质化,关键在于检验质量的控制。2006年,北京市医疗机构检验结果互认工作启动,对参与检验结果互认的实验室要求必须执行《医疗机构临床实验室管理办法》,并符合一定的条件,包括:医疗机构临床实验室经当地省级检验质控中心现场检查达到合格标准;参加室间质评活动,互认项目最近1年成绩达到“合格”或“满意”;按规定报送互认项目的室内质控数据,室内不精密度符合相应项目卫生行业标准所规定的允许不精密度水平;参加盲样测试活动(正确度验证计划、新鲜临床标本的比对)且成绩合格。检验结果互认项目的基本条件包括:应当具备较好的稳定性,具有统一的技术标准,便于开展质量评价;应当参加各级质控组织开展的质量评价并合格,保障结果一致性和同质化;应当注明使用的检测方法及参考区间,致力于建立地区范围内的参考区间,开展参考区间一致性、正确度验证、患者数据实验室间比对、检验前/后质量指标满足设定的质量规范等。只有不同医疗机构之间某一检验项目的不精密度、偏倚或总误差在其质量范围之内,才具有可比性。
2006年,北京地区首批试行临床检验结果互认的项目共27项,是临床最为常用、有良好的稳定性、有统一的技术标准,便于开展质量评价、且有一定地方互认工作基础的检验项目。2016年,检验结果互认范围推广到京津冀地区,132家医疗机构间27项临床检验结果互认,北京市临床检验中心正式启动了糖化血红蛋白、电解质和酶学正确度验证计划。2019年,京津冀鲁地区的医疗机构检验结果互认工作启动,全部开展43项结果互认的医疗机构达到154家,北京市临床检验中心开展了京津冀鲁糖化血红蛋白正确度验证计划。
二、检验结果互认促进医疗资源的有效利用
检验结果互认的基础在于临床医生的认可。在检验设备、技术和人员质量控制得到保证的前提下,临床医生对不同医疗机构出具的检验结果接受并正确解读,从而减少患者重复检测所花费的时间和费用。检验结果不仅是诊断和治疗的依据,也为病情评估、药效评价、预后评判提供重要支持。因此,检验人员应主动参与临床沟通,协助临床医师了解检验结果互认项目的检测方法、检验结果的参考范围、下一步诊疗计划中检验项目的选择等,从而促进医疗资源的有效利用。
我们走访了多位临床医生,他们认为互认结果应有的模样包括以下几方面:标有互认标识的检验项目结果可靠;患者的结果纵向有可比性、横向有一致性;检验项目使用国际单位制;检验项目的参考范围具有一致性。结合我们与临床医生沟通的工作实践,沟通场景主要包括:通过电话、微信等进行医疗咨询;多学科协作专病门诊;检验医师院内会诊;开设检验门诊,沟通内容主要包括:患者的基本情况如既往病史、现病史、就诊诉求等;检验前标本质量对检验结果的影响;检验方法不同对检验结果的影响;参考范围不同的影响等,根据上述沟通内容,提出进一步检验项目的建议。下面以糖化血红蛋白为例,介绍我们在检验人员与临床医生的沟通中做的一些工作。
三、临床检验结果互认与检验技术人员参与临床沟通的必要性与途径
1. 结合患者基本情况与临床医生沟通检验结果互认:糖化血红蛋白间接反应平均血糖水平,应考虑可能独立于血糖而影响血红蛋白糖化速率或红细胞寿命的其它因素等。缺铁性贫血是最常见的贫血,其高危人群是育龄期女性、婴幼儿和儿童。一项病例对照研究结果显示,未经铁剂治疗的缺铁性贫血患者组的糖化血红蛋白水平显著高于健康组,因此,对于缺铁性贫血患者,在使用糖化血红蛋白诊断糖尿病或糖尿病前期时需谨慎,尤其是当糖化血红蛋白检测结果位于6.5%附近时。对于使用铁剂或促红细胞生成素治疗的贫血患者,监测血糖控制情况时,需更加谨慎分析糖化血红蛋白结果,最好联合使用糖化白蛋白等。以下为非方法学特异的干扰因素对糖化血红蛋白结果的影响因素:
(1)红细胞生存周期的异常:①任何可能缩短红细胞寿命的因素,如:溶血性贫血、大量失血、脾肿大、风湿性关节炎、慢性肝脏疾病等均可使糖化血红蛋白的测定结果假性降低。②任何可以引起红细胞平均寿命增加的因素,如:脾切除、再生障碍性贫血、缺乏维生素B12、肾损伤等均可使糖化血红蛋白的测定结果假性升高。
(2)血红蛋白病:目前许多测定方法可以在一定程度上克服大部分常见的变异,但仍有特殊的变异血红蛋白干扰糖化血红蛋白的测定结果。
(3)药物:①维生素C和维生素E可以抑制血红蛋白的糖基化,长期大剂量服用可以使糖化血红蛋白测定结果假性降低。②长期大剂量服用乙酰水杨酸盐、嗜酒会导致血红蛋白乙酰化,使糖化血红蛋白测定结果假性升高。③长期使用慢性麻醉剂、羟基脲,可以使糖化血红蛋白测定结果假性升高。
(4)妊娠:妊娠时血容量增加,使糖化血红蛋白测定结果假性降低。妊娠早期由于促红细胞生成素分泌增多,红细胞代谢旺盛,寿命缩短、年轻红细胞增多,可导致糖化血红蛋白水平下降,而中晚期妊娠时糖化血红蛋白水平常升高。因此,糖化血红蛋白不能正确反映妊娠期女性的血糖控制水平。
(5)进展迅速的I型糖尿病:糖化血红蛋白不能真实反映急性血糖变化情况,测定结果假性降低。
(6)黄疸、高脂血症:严重的黄疸、高脂血症可能干扰测定结果,使结果假性升高。
综上,根据患者个体基本情况的不同,建议临床医生根据血常规和常规生化检验结果等,结合网织红细胞、游离胆红素、肾功能、铁代谢等,对糖化血红蛋白结果做出正确解读。
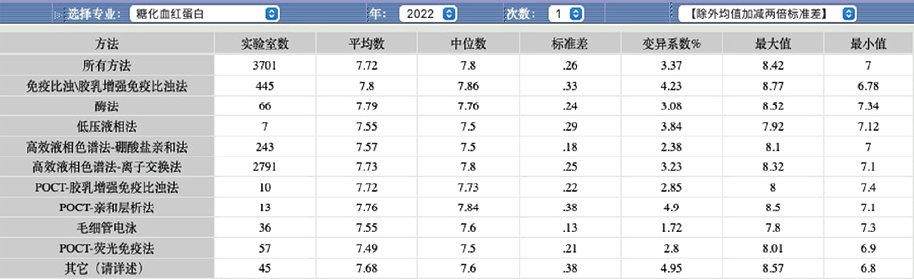
2. 向临床医生解释检验方法不同对检验结果互认的影响:从国家临床检验中心2022年度质量评价计划中糖化血红蛋白检验方法的统计数据(下图)我们可以看到,临床实验室普遍采用的糖化血红蛋白测定方法有多种,按原理可分为:(1)基于糖化与非糖化血红蛋白所带电荷不同,如离子交换层析法、电泳法。(2)基于糖化与非糖化血红蛋白的结构不同,如免疫法、亲和层析法及酶法等。
不同方法采用的原理不同,所测组分不同,如:离子交换色谱法测定糖化血红蛋白,亲和层析法测定总糖化血红蛋白等,均以“糖化血红蛋白”或相当于“糖化血红蛋白”报告结果。
方法学特异的干扰因素包括:(1)血红蛋白病:变异血红蛋白HbS、HbC、HbD和HbE等可使测定结果假性降低或升高,主要取决于变异血红蛋白的种类和所采用的测定方法。(2)衍生血红蛋白:肾病患者可使血红蛋白甲酰化,使测定结果假性升高。(3)醛亚胺(Schiff碱)的干扰:糖化血红蛋白形成过程的中间体,使测定结果假性升高。
以上因素主要干扰基于糖化与非糖化血红蛋白所带电荷不同的离子交换色谱法。离子交换-高效液相色谱法是目前实验室中应用最广泛的方法,操作简便、快速、结果准确性和重复性高。免疫比浊法操作简单、方便、快速,能够避免大部分变异血红蛋白的干扰,但由于各厂家制备的单克隆抗体存在差异,其变异系数高于高效液相色谱法。这些都需要在对检验结果进行互认时向临床医生进行解释,供临床医生全面评估不同实验室检验结果的可比性。
3. 向临床医生解释参考范围不同对检验结果互认的影响:目前,临床化学检验项目有数百种,不是所有项目都有参考系统,且有参考系统的项目的计量学级别又不同。量值溯源的理想情况是可溯源至国际标准单位。我国临床实验室参考区间来源多种多样,包括:(1)行业标准:推荐采用行业标准中的参考区间并进行验证。(2)《全国临床检验操作规程》。(3)仪器或试剂的说明书。
基于检验结果互认一致性方案的检验结果标准化提供了体外诊断医疗器械校准的量值溯源性,便于实现不同体外诊断检验结果之间的等效性,从而满足临床医生对检验结果互认参考区间一致性的要求。2012年开始我国便开始致力于多中心健康人群参考区间的建立,至今已颁布了部分临床常用生化检验项目参考区间的卫生行业标准。
4. 临床检验技术人员与临床医生沟通对互认结果进行下一步检验项目的建议:检验结果互认的目的之一是推动分级诊疗,鼓励患者在基层医院完成常规检测,三级医院在对检验结果互认的基础上提供基层医院没有能力或不具备条件进行的少见病、疑难病的检测项目。如对糖化血红蛋白异常的患者,三级医院可开展胰岛自身抗体、基因检测技术检测基因突变、线粒体基因组等方法,为患者做好精准检验、精准治疗。
5. 开设检验门诊与患者面对面:2022年2月,国家卫生健康委等多部门联合发布《医疗机构检查检验结果互认管理办法》,要求“有条件的医疗机构可开设检查检验门诊,独立提供疾病诊断报告服务”。近六年来,检验门诊在全国各地近20家三甲医院不断落地,切实解决了人民群众看病就医的困难问题,检验门诊的重要性日益凸显,检验门诊的开设也是大势所趋。于患者而言,尤其对需要长期随访的慢性病患者,检验结果互认提供了非常便利的就诊流程;于医院而言,检验门诊对检验结果互认是对医疗资源的高效利用;于检验医学发展而言,更是促进了检验医师队伍的建设和成长。通过开设检验门诊与患者面对面,提供检验就诊咨询、检验项目评估和选择、开具补充检验医嘱、检验报告解读、出具检验诊断报告等服务。检验医学的发展始终与临床密切结合,而由检验医师主诊的检验医学门诊能够架起检验与临床的沟通桥梁,最大限度地服务于临床和患者,进一步促进检验结果互认的落地。
综上,在积极推进检验结果互认工作中,鼓励检验人员在提高自己的业务素质和沟通技巧的基础上,通过多专业协作、院内会诊、检验门诊等方式主动与临床沟通,保证检验前质量、提供优化的检验组合、做好检验结果的转化和解读、了解临床真实需求等,为临床提供更优质的检验服务,促进检验医学的高质量发展。




