D-二聚体实验室检测与临床应用原则

宋鉴清,教授,硕士生导师。现任职于中国医科大学附属第一医院检验科。以第一作者或通讯作者发表SCI及核心期刊论文50余篇。主持辽宁省自然科学基金2项;参与辽宁省科技厅科研项目5项、沈阳市科研项目1项。主编学术书籍1部,参编学术书籍4部,参编卫计委十二五人卫规划本科教材1部,参编卫计委十三五人卫规划本科教材1部。获辽宁省科学技术三等奖1项;沈阳市科学技术进步二等奖1项;中国医科大学年度优秀教育与改革项目三等奖1项;辽宁省教委CAI课件一等奖1项;辽宁省教学成果二等奖1项;全国教育技术学会二等奖1项。学术兼职:现担任《Clinica Chimica Acta》杂志审稿专家,中国研究型医院学会血栓与止血分会常务委员,中国医学装备协会检验医学分会血栓与出血性疾病学组副组长,辽宁省预防医学会出血与血栓病预防学会委员。
一、D-二聚体基础
D-二聚体是一种可溶性纤维蛋白降解产物,来源于纤溶酶介导的交联纤维蛋白的降解(见图1)。是凝血和纤维蛋白溶解激活的生物标志物,通常用于排除静脉血栓栓塞症(venous thromboembolism,VTE)。D-二聚体越来越多地用于评估VTE复发的风险,帮助确定VTE患者抗凝治疗的最佳持续时间、诊断DIC血,以及用于筛查VTE风险增加的内科患者。D-二聚体已成为常规的凝血试验之一,特别是在静脉血栓栓塞症(VTE)排除诊断中。适当的D-二聚体检测大大减少了疑似VTE患者的放射学检查。D-二聚体包括广泛的交联型纤维蛋白降解产物的混合物,分子量可能从190kDa到10,000kDa以上。D-二聚体片段主要通过肾脏和网状内皮系统分解代谢来清除,其血浆半衰期为8h,远长于凝血酶-抗凝血酶复合物(10-15分钟)或凝血酶原片段1/2(F1/2;90分钟)。在正常的生理条件下,大约2-3%的纤维蛋白原被转化为纤维蛋白,纤维蛋白立即进入纤溶途径。因此,在健康人群中可以测量到少量的D-二聚体,并且随着年龄的增长而增加。
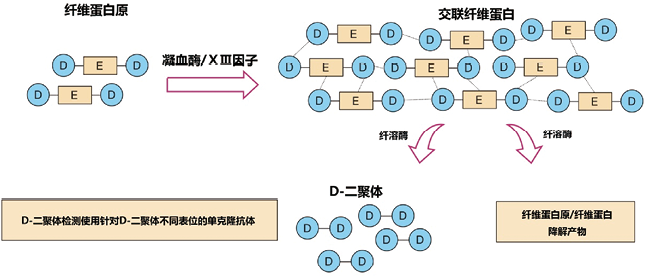
图1. D-二聚体的前世今生
止血实验室中遇到的大多数错误都与分析前因素有关。分析前错误的频率为60-70%,远高于分析中阶段(约10-15%)和分析后阶段(约15-20%)。分析前错误主要与手工操作有关。影响样品质量的分析前变量的来源可分为三大类:(1)样品采集(例如采样针头尺寸、采血管),(2)样品输送到实验室(例如气动系统(PTS)、温度),以及(3)样品处理(例如离心法、溶血样品)。样品的储存和稳定性以及冻融效应也是分析前过程的一部分。
样品采集是影响D-二聚体测定的重要分析前因素之一。目前推荐使用直径范围为19至22号(G)的直针,血液样本应通过静脉穿刺获得,应避免使用针头进行过度的静脉操作,以减少血栓形成的风险。通常不建议使用蝶形装置(附在柔性塑料翼上并与柔性管连接的小针头),因为血液沿管道流动可能会导致剪切应力增加,从而可能激活凝血系统、红细胞破坏导致溶血,而且价格也更昂贵。可以考虑在特定的个人如老年科、肿瘤科、儿科或在紧急情况下使用蝶形装置。因为与采集的血量不足相关,当使用带翼的采集系统(或静脉导管)采集血液时,必须使用废弃的管子用以去除管腔内的空气。止血带通常用于暂时阻断静脉流动,从而帮助护士识别静脉通路。通常建议当针头进入静脉或第一根样品管开始充注时,应立即拆除止血带,且止血带在原处的时间不得超过1-2分钟。延长止血带放置时间主要影响包括血液浓缩并导致凝块形成,会影响凝血试验的结果。
临床实验室标准委员会(CLSI)和世界卫生组织(WHO)建议大多数止血试验使用3.2%(105-109mmol/L)枸橼酸钠抗凝剂的采血管。建议血液与抗凝剂的比例为9:1,因为枸橼酸钠抗凝剂是液体。未能正确填充柠檬酸盐抗凝剂通常会导致PT、APTT和TT延长,还可能导致低估D-二聚体和纤维蛋白原。因此,应检查样品的质量(例如血液凝固、血液填充不足或过量)。血液应自由流入试管,并在静脉穿刺后30秒内迅速混合,即3至6次彻底倒置混匀。
样品应在采集后尽可能短的时间内(通常小于1小时)在环境温度(15-22摄氏度)下送到实验室。血样必须垂直放置,且不能开帽。采血管应垂直而不是水平放置,这样可以有效减少体外微颗粒的产生。尽管在实验室附近的血液采集设施是减少分析前变异性的最佳选择,但许多医院使用气动转运系统(pneumatic tube system,PTS)转运血液样本,PTS具有缩短周转时间(TAT)的巨大优势,但这些系统在使用前需要进行验证,因为过度的加速/减速、径向重力、振动和气压变化可能会导致血小板活化和溶血。而PTS系统在长度、内径、最大加速力和速度方面是不同的。
周转时间(turnaround time,TAT)在D-二聚体报告中非常重要,因为D-二聚体主要用于紧急临床情况。意大利的专家共识文件设定总TAT<1h,似乎适合于管理绝大多数紧急试验的需求。D-二聚体免疫分析的特点是线性范围宽(即高达5000g/L),无需进行额外的外部稀释,同时使用更快且经验证的离心过程、PTS或可靠的POCT分析仪,为降低TAT提供了有价值的检测手段。手动ELISA不符合推荐的TAT,而中心实验室D-二聚体分析(分析过程时间在15-40分钟之间)更有可能符合1h标准。值得注意的是,由于D-二聚体的半衰期为6-8小时,在此时间间隔内重复检测没有临床依据。在一项欧洲研究中,81%的参与者每天24小时检测一次D-二聚体。
CLSI建议拒绝所有溶血样本。来自临床实验室的大多数溶血样本(95%)仅轻度溶血(无细胞血红蛋白0.3-0.6g/L),因此,当无细胞血红蛋白的浓度低于非干扰极限(即<3g/L)时,D-二聚体结果仍然是可信的,并且可以报告给临床医生。值得注意的是,避免拒绝所有溶血标本可减少额外的血液取样,并可能缩短临床决策过程,从而对工作人员工作量、患者舒适度和成本产生有利影响。嗜异性抗体可以导致的D-二聚体浓度假性升高,当出现结果和临床差异时,应考虑到D-二聚体检测中的潜在干扰因素。可以使用嗜异性抗体封闭剂来排除这个问题。D-二聚体在室温或在2-8℃下至少稳定24小时(在血浆/全血中),当需要较长的储存时间(即几个月或几年)时,也可以使用冷冻样本。值得注意的是,D-二聚体首先在预先去除纤维蛋白原的血清样品中进行检测,以避免与多克隆抗体的交叉反应。然而,在接受抗凝治疗的患者中经常会出现假阳性结果,而当FDP滞留在凝块中时也会出现假阴性值。纤维蛋白肽A的丢失也与非交联FDP的降解有关。
临床实验室目前使用两种D-二聚体单位: 纤维蛋白原等量单位(fibrinogen equivalent units,FEU)和D-二聚体单位(D-dimer units,DDU)。因为FEU大约是DDU的两倍,乘以2后FEU(340kD)和DDU(195kD)可以互换使用。目前使用多达7种不同的测量单位(即ng/ml、mg/L、μg/L、μg/ml、g/L、g/ml和mg/dl)来报告D-二聚体结果。
D-二聚体值通常随着年龄的增长而增加,从而导致高比例的老年患者D-二聚体水平高于常规的500μg/L FEU临界值。现在普遍推荐使用年龄调整临界值(即[年龄调整临界值,μg/L FEU] = [年龄年数]×10)来报告D-二聚体检测结果。使用这些临界值将能够显著增加阳性预测值(PPV),而不会显著削弱阴性预测值(NPV),并最终提高D-二聚体测量在临床概率较低的老年患者(即50岁或以上)中的临床实用性。
D-二聚体是凝血激活和纤维蛋白消化的可靠生物标志物。D-二聚体广泛地用于排除中低临床概率患者的VTE,其中D-二聚体现在被认为是金标准。D-二聚体检测还可用于评估复发性血栓形成的风险、指导抗凝治疗、诊断和监测DIC、排除急性主动脉夹层(AAD)以及预测和管理严重感染和脓毒症患者的血栓并发症。此外已有研究其在其他疾病中的应用,例如:外周动脉疾病的预测、镰状细胞病中血管闭塞危象的识别、心内血栓的筛查、睡眠呼吸暂停中VTE的预测,但迄今为止尚未对这些疾病进行临床验证。
二、D-二聚体临床应用
1. 排除静脉血栓栓塞的诊断:虽然D-二聚体水平在几乎所有的急性VTE病例中都会升高,但任何其他增加纤维蛋白生成或分解的情况也可能导致D-二聚体值升高。包括感染、癌症、慢性炎症、衰老、怀孕、近期手术和创伤等。D-二聚体阳性结果的最常见原因与感染有关,其次是VTE、晕厥、心力衰竭、创伤和癌症,这是住院患者特别关注的问题,因为D-二聚体可能因VTE和DIC以外的原因而增加。只有22%的住院患者D-二聚体水平正常。因此,D-二聚体检测不应被视为VTE特异性检测指标,应该主要用于排除VTE,因为低D-二聚体值反映了缺乏显著的(正在进行的)凝血激活。VTE包括深静脉血栓(deep vein thrombosis,DVT)和肺栓塞(pulmonary embolism,PE),是一种威胁生命的疾病,据估计,VTE的患病率为每100,000人中有422例单独的DV(69.9%)、PE(23.7%)或两者兼而有之(6.4%)。VTE的发病率随着年龄的增长而急剧增加。多种因素与VTE风险增加有关,包括大手术、因急性内科疾病(如心力衰竭、糖尿病或肺炎)住院、外伤/骨折、易栓症、肥胖、活动期癌症、怀孕或产后、长时间不活动以及口服避孕药等。总的来说,PE后的存活率比单独DVT后更差。深静脉血栓的3个月和5年生存率分别为91.9%和72.7%,而肺栓塞的生存率分别为62.8%和47.5%。VTE是世界范围内的一个主要医疗保健问题,估计每年每100例住院患者中有3.0-3.3例病例,再住院率为5-14%。与住院对照组相比,VTE患者的调整后平均预测成本要高1.5-2.5倍。
2. 脑静脉血栓形成:根据美国心脏协会(AHA)和美国中风协会(ASA)指南声明,通过敏感试验获得的正常D-二聚体水平可能有助于识别具有低概率CVT的患者。但是,证据的类别和级别较低(Ⅱb类;证据水平B),当临床高度怀疑CVT时,使用D-二聚体被认为是多余的。由于表现的可变性,CVT的诊断很少通过神经影像学检查来证实,但其仍然是诊断CVT的金标准。
3. 急性主动脉夹层(acute aortic dissection,AAD):AAD的典型症状包括背部和/或腹痛、急性胸腔撕裂、血压不对称和胸部X光片显示纵隔增宽。然而,在许多患者中,症状是非特异性的,漏诊可能是致命的。目前AAD的诊断依赖于成像技术(即磁共振成像、超声心动图、对比增强CT)(Ⅰ类;证据B级)。因为研究显示D-二聚体在AAD中持续升高,D-二聚体的潜在用途在于有可能在临床概率较低的患者中排除AAD,D-二聚体检测快速、经济,而且比成像检查更容易,因此,D-二聚体水平可以用来排除可能性较低患者的AAD。根据美国心脏病学会基金会(ACCF)和AHA指南,D-二聚体不能用于排除高危患者的疾病,指南不建议对所有接受主动脉夹层(AD)评估的患者进行D-二聚体筛查。AD检测风险评分(ADD-RS)为0、<1和1(AD高危)的患者D-二聚体的敏感性和失败率分别为100%和0,98.7%和0.8%,97.5%和4.2%。ADD-RS可以对急性主动脉综合征的预测概率进行标准化评估,D-二聚体阴性的ADD-RS(0或≤1)在AAD诊断中优于单独D-二聚体。然而,D-二聚体在高危患者(ADD-RS为1)中的准确性较低(失败率为4%);因此,在这种情况下,D-二聚体不能排除AD的诊断。综上所述,无ADD危险同时D-二聚体结果阴性强烈排除AD的诊断,ADD-RS与D-二聚体的结合可考虑用于AD的标准化诊断。
4. 急性肠系膜缺血(Acute mesenteric ischemia,AMI):D-二聚体在AMI诊断中发挥重要作用。AMI有四种病因:动脉血栓形成(15-20%)、静脉血栓形成(5%)、动脉栓塞(50%)和非闭塞性肠系膜缺血(20-30%)。未能识别AMI是高死亡率的原因。螺旋CT检测AMI的敏感性和特异性分别为93.3%和95.9%。根据2016年发布的欧洲创伤和急诊外科学会(ESTES)指南,D-二聚体不会区分AMI患者和非AMI患者。此外,没有观察到血清D-二聚体水平与AMI严重程度之间的相关性。因此,D-二聚体测定有助于识别AMI患者,并需要在大型多中心临床研究中进一步验证这些结果。
5. D-二聚体检测性能:根据美国美国食品药品监督管理局(FDA)的规定,用于排除VTE的D-二聚体检测的灵敏度和阴性预测值应分别≥95%(置信下限≥90%)和≥97%(置信下限≥95%)。CLSI对敏感性和NPV提供了稍微更严格的建议,分别要求≥97%(置信下限≥90%)和≥98%(置信下限≥95%)。根据这些要求,D-二聚体检测可分为两大类:(1)高灵敏度(>95%)和低特异性(<40%)的检测,以及(2)中等灵敏度(80-94%)和高特异性(高达70%)的检测。与半定量和定性分析相比,定量实验室分析更有可能具有更高的阴性预测值。全血POCT D-二聚体检测的特异性总体上高于中心实验室D-二聚体检测(分别为DVT和PE的71%和69%),这意味着排除VTE的患者数量增加。然而,与中心实验室D-二聚体检测相比,其灵敏度较低(分别为83%和87%)。并非所有的POCT D-二聚体检测都适合用于排除VTE。一些POCT检测仅作为诊断的辅助手段,仍然需要额外的检测来可靠地排除VTE。迄今为止,很少有POCT体检测满足CLSI推荐的性能。已发现定量POCT分析比定性POCT分析更可靠,尤其是在预测VTE概率较低的患者中。综上所述,全科医生应权衡快速POCT检测结果的优势与整体性能较低的缺点。值得注意的是,阴性预测值直接受到疾病流行程度的影响。例如,深静脉血栓的患病率在10-50%之间。因此,需要对D-二聚体免疫测定性能进行准确的解释。阴性似然比可能是评估D-二聚体试验诊断性能的最准确标准。阴性似然比表示测试结果出来后疾病几率或概率的变化程度。
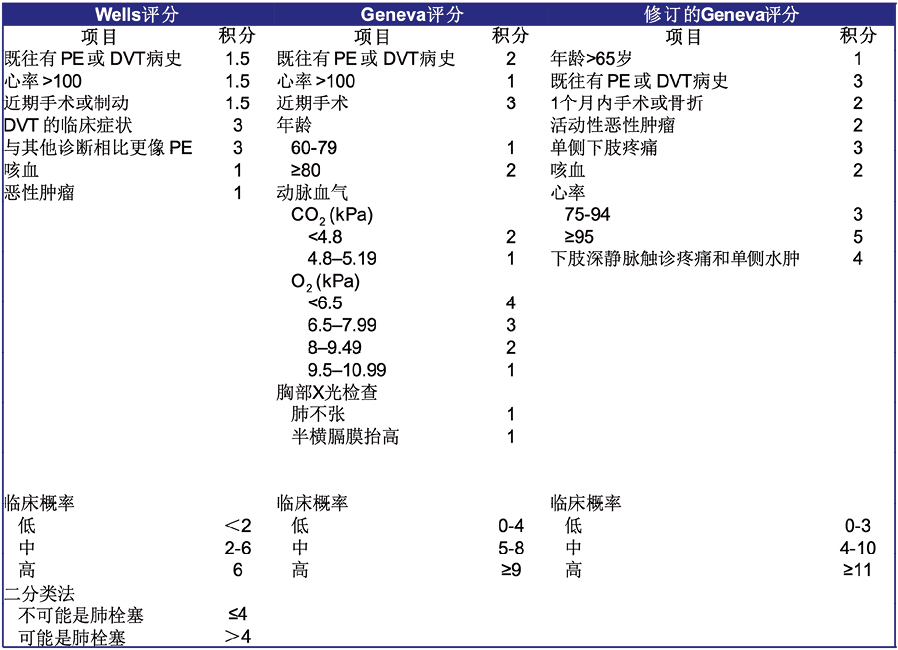
6. 临床评估模型(clinical prediction Rules,CPR):已经广泛证明通过临床评分进行的评估应与D-二聚体检测相结合,以提高D-二聚体结果的诊断特异性并提高诊断准确性。临床概率评估的目的是通过根据VTE患病率的不同水平确定患者的亚组:低(<10%)、中等(约30%)、高(>50%)或“不可能”(±10%)和“可能”(±35%)。CPR源自临床研究,包括许多VTE的体征、症状和风险因素。因为简单明了,通常优选使用两级评分,三级评分取决于D-二聚体检测的灵敏度(临床医生很少了解这一点)。Well和Geneva评分(修改或未修改)是主要用于PE的两个CPR,而Well评分特别用于DVT。一个好的CPR不应该包含主观变量,应该是准确的、可重复的、易于记忆的,并且提供一个与临床评估相比的标准化方法(特别是对于没有经验的医生)。然而,评估模型可能仍然比较主观。
已有结合CPR和D-二聚体的不同算法,并且得到了国际指南的认可。“低”或“不太可能”的概率通常检测D-二聚体。当D-二聚体值低于特定方法的临界值时,可以排除VTE。在这些情况下,无需使用耗时、昂贵且不太安全(即由于辐射暴露和/或注射造影剂)的检查。然而,当临床概率为“高或可能”或“中/高”时,无需检测D-二聚体,应使用影像学检查。D-二聚体检测结果呈阳性也需影像学检查。对于深静脉血栓,需要超声检查或多普勒血流检查。对于肺栓塞,最常用的技术包括CT肺动脉造影(CTPA)或对比增强或非增强磁共振成像。一些基于特定算法的研究得出结论,“中度”评分患者的D-二聚体结果为阴性也可以安全地排除VTE,从而提高D-二聚体检测的有效性并减少影像检查的使用。
表1. 肺栓塞的临床评估模型
7. 年龄调整临界值:D-二聚体结果往往随着年龄的增长而增加,从而导致D-二聚体结果高于常规临界值500μg/L FEU的老年患者比例更高(约60%)。与年轻患者(49-67%,<50岁)相比,D-二聚体对老年患者(0-18%,≥80岁)VTE的特异性较低。因此,当不存在VTE时,老年患者不太可能出现D-二聚体阴性结果,并且由于高D-二聚体值,这些具有低临床评分的患者中的大量患者可能经历不必要的影像学检查。这是因为综合证据显示VTE患病率随着年龄的增长而增加。年龄调整的临界值随后得到验证和推荐,因为其增加了诊断特异性,且没有明显的影响NPV。年龄调整临界值的计算基于以下公式:“年龄调整临界值,微克/升FEU=年龄×10。因此,70岁患者的年龄调整临界值为700 μg/L FEU(而不是500μg/L FEU)。“10”的倍增系数为四舍五入结果,以增加其临床实用性。
8. 特定人群中的VTE诊断:在近期手术的患者中,D-二聚体通常增高,因此VTE的诊断具有挑战性。没有经过验证的CPR,只能使用临床医生的临床判断来评估CPR。然而,临床判断因其缺乏规范性和教学难度而备受争议。因此,每当怀疑VTE时,临床医生都会进行影像学检查。D-二聚体水平在怀孕和产后期间生理性增加,在产后第6周左右恢复到正常水平。在怀疑肺栓塞的情况下,由于影像学检查可能会使母亲和胎儿有辐射暴露,因此通过非放射学检查排除肺栓塞至关重要。目前,为了避免影像学检查,仍然推荐D-二聚体试验用于怀疑VTE和CPR不高的孕妇,至少在怀疑为PE的情况下。在已知患有癌症的患者中,D-二聚体在诊断VTE中的相关性降低。静脉血栓栓塞症的患病率增加(高达20%的癌症患者发生静脉血栓栓塞症),因此NPV减低。然而,包含在评分中的D-二聚体测量可能有助于识别处于VTE低风险或高风险的癌症患者。考虑到D-二聚体片段主要通过肾脏清除和网状内皮系统分解代谢而被消除,因此在肾病患者中排除VTE也具有挑战性。
9. VTE复发的预测:首次VTE发作后1年随访期间的复发风险,男性(9.5%)高于女性(5.3%),且随时间推移而增加(3年后男性和女性分别为9.1%和19.7%)。与D-二聚体值较低的患者相比,首次出现无诱因VTE事件的患者在抗凝治疗3个月后,D-二聚体值高于诊断临界值与两倍的复发风险相关,年轻和老年患者的VTE复发风险相似。
10. 住院患者VTE风险预测:因急性疾病如缺血性中风、心力衰竭、呼吸衰竭、风湿性疾病、感染等住院患者患VTE的风险增加,因此,在开始血栓预防前,需要对VTE进行风险评估。国际静脉血栓栓塞症医疗预防注册(IMPROVE)评估工具已经开发出来,目的是对住院的内科疾病患者进行风险分层。该评分包含许多临床变量,如既往VTE、已知血栓形成倾向、当前下肢瘫痪、当前癌症、制动≥7天、重症监护或冠状动脉监护病房以及年龄>60岁。
11. 弥散性血管内凝(DIC)的诊断和监测:DIC是一种威胁生命的疾病,其特征是止血系统的持续激活,伴随血管内凝血酶生成、纤维蛋白形成和纤维蛋白溶解增加。DIC患者可能出现出血、血栓形成或两者兼有。DIC的早期识别对于开始适当的治疗至关重要,通常需要消除潜在的疾病(如败血症、恶性肿瘤、创伤或烧伤、产科疾病、毒素、药物、免疫疾病和其他炎症性疾病)。国际血栓和止血学会(ISTH)和日本厚生省提出了两种不同的DIC诊断和治疗评分系统,这些评分系统有相似的DIC诊断有效性。这些评分系统中的实验室参数包括血小板计数、纤维蛋白原、凝血酶原时间和FDP。虽然D-二聚体是临床实验室中最常见的FDP,但一些作者认为可溶性纤维蛋白可能对检测血管内血栓形成更具特异性。至于VTE,现在有确凿的证据表明“正常”的D-二聚体结果可排除DIC的诊断。然而, D-二聚体“阳性”不是DIC的特异性诊断指标,因为D-二聚体可能在多种临床情况下增高。每天3次重复D-二聚体分析对于监测DIC也很重要。D-二聚体和纤维蛋白单体的联合应用可以鉴别出存活率较低的感染性休克患者。
总之,D-二聚体是临床常用的凝血试验之一,是凝血和纤溶激活的生物标志物,主要用于排除VTE。D-二聚体阴性和低临床概率可以安全地排除可疑个体中的VTE。目前,建议采用具有高灵敏度和NPV的D-二聚体检测,以安全排除VTE(分别≥95%和≥97%)。然而,D-二聚体阳性应做影像检查以确认VTE。有人提出使用年龄调整临界值安全排除VTE,在不显著损害NPV的情况下显著增加预测率,从而最终提高D-二聚体测定在临床概率低的老年患者中的临床有用性。即使这些调整后的临界值已经在几个指南中得到认可,许多实验室仍然没有使用它们。在特定人群(即妊娠、心力衰竭、癌症、围手术期环境)中排除VTE也是一个挑战。利用POCT检测作为快速筛查工具对全科医生特别有吸引力,因为中心实验室定量D-二聚体检测并不总是容易获得。然而,并不是所有的POCT检测都适合用于排除VTE,只有经过临床试验验证并经FDA批准的POCT检测才可以使用。D-二聚体检测还可用于预测住院患者的VTE复发风险和VTE风险,以及诊断和监测DIC。其他新出现的适应症(即外周动脉疾病的预测、心内血栓的筛查)需要进一步研究。
三、临床病例
 病例1:76岁女患,在夜间被送往急诊室,腹痛、恶心、呕吐和呼吸急促;前3天出现呼吸急促加剧。患者患有多发性骨髓瘤并接受pomalidomide治疗;病史:高血压,甲状腺功能减退和右束支传导阻滞。血压为122/65mmHg,心率80次/分,呼吸频率18次/分,室内空气的O2饱和度为99%。没有胸痛,咳嗽或咯血。D-二聚体水平为0.28μg/mL。心电图显示稳定的右束支传导阻滞;CTPA显示右下叶肺动脉的右叶间和节段分支内的中央充盈缺损,这与急性PE一致。没有右心室应变的证据。患者开始接受依诺肝素治疗(70mg,皮下注射,每日两次),并住院接受进一步护理。血液系肿瘤能分泌蛋白水解因子(proteolytic factors),可以降解D-二聚体导致表观的假阴性。
病例1:76岁女患,在夜间被送往急诊室,腹痛、恶心、呕吐和呼吸急促;前3天出现呼吸急促加剧。患者患有多发性骨髓瘤并接受pomalidomide治疗;病史:高血压,甲状腺功能减退和右束支传导阻滞。血压为122/65mmHg,心率80次/分,呼吸频率18次/分,室内空气的O2饱和度为99%。没有胸痛,咳嗽或咯血。D-二聚体水平为0.28μg/mL。心电图显示稳定的右束支传导阻滞;CTPA显示右下叶肺动脉的右叶间和节段分支内的中央充盈缺损,这与急性PE一致。没有右心室应变的证据。患者开始接受依诺肝素治疗(70mg,皮下注射,每日两次),并住院接受进一步护理。血液系肿瘤能分泌蛋白水解因子(proteolytic factors),可以降解D-二聚体导致表观的假阴性。
小贴士:不能忽视多种因素导致的D-二聚体假阴性。
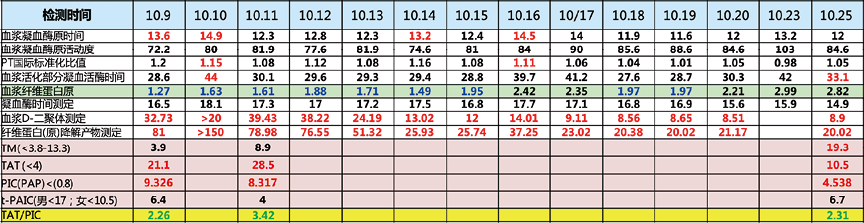
 病例2:男,58岁。8月24日:以“确诊肺小细胞癌2周”为由入院。经胸腔引流管引出深红色胸水1000ml。经心包引流管引出深红色心包积液70ml。8月29日:右侧下肢股总静脉血栓形成(急性期),左侧下肢股浅静脉血栓形成(急性期),予速碧林BID皮下注射。8月30日:介入科行下腔静脉滤器置入术,手术过程顺利,术后安返病房。
病例2:男,58岁。8月24日:以“确诊肺小细胞癌2周”为由入院。经胸腔引流管引出深红色胸水1000ml。经心包引流管引出深红色心包积液70ml。8月29日:右侧下肢股总静脉血栓形成(急性期),左侧下肢股浅静脉血栓形成(急性期),予速碧林BID皮下注射。8月30日:介入科行下腔静脉滤器置入术,手术过程顺利,术后安返病房。

小贴士:高凝状态导致VTE,继发纤溶后导致D-二聚体升高。
 病例3:50岁男患,患者以“右下肢行走后疼痛1年余,逐渐加重”为主诉入院;腹主动脉及其分支粥样硬化改变,局部伴附壁血栓、溃疡形成;右侧髂外动脉、肠系膜下动脉及左肾远端部分分支闭塞;右侧股动脉、腘动脉、胫前动脉管腔闭塞,未见显影;右侧胫后动脉及腓动脉纤细;高同型半胱氨酸血症;11月01日局麻下行下肢动脉血栓机械清除术、下肢动脉球囊扩张成形术、下肢动脉置管溶栓术,术后予抗凝、溶栓、祛聚治疗。
病例3:50岁男患,患者以“右下肢行走后疼痛1年余,逐渐加重”为主诉入院;腹主动脉及其分支粥样硬化改变,局部伴附壁血栓、溃疡形成;右侧髂外动脉、肠系膜下动脉及左肾远端部分分支闭塞;右侧股动脉、腘动脉、胫前动脉管腔闭塞,未见显影;右侧胫后动脉及腓动脉纤细;高同型半胱氨酸血症;11月01日局麻下行下肢动脉血栓机械清除术、下肢动脉球囊扩张成形术、下肢动脉置管溶栓术,术后予抗凝、溶栓、祛聚治疗。
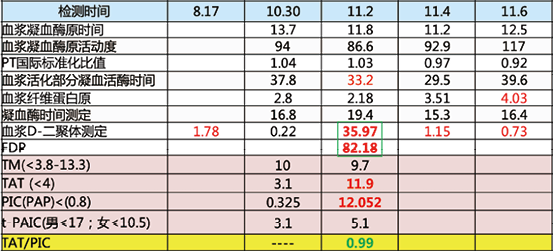
小贴士:溶栓导致D-二聚体升高,并非新发血栓所致。
 病例4:以“月经量增多11天,发现全血细胞减少、凝血异常5天”为主诉入院。诊断M3,蛛网膜下腔出血。对症输血小板及纤维蛋白原预防出血。
病例4:以“月经量增多11天,发现全血细胞减少、凝血异常5天”为主诉入院。诊断M3,蛛网膜下腔出血。对症输血小板及纤维蛋白原预防出血。
小贴士:纤溶亢进导致D-二聚体升高,临床以止血为主而非抗凝。
通过上述4个病例可以看出,D-二聚体有假阴性的情况,而D-二聚体升高本身不能反映凝血激活与纤溶亢进的权重比,结合TAT、PIC结果及患者临床表现有助于更准确评估凝血/纤溶状态、指导治疗。总之,D-二聚体的临床使用原则:结合临床背景,不以数字论英雄;连续监测、联合检测是王道。谨记八字箴言:谨慎评估、理性对待!




